- Причины
- Симптомы
- Осложнения
- Диагностика
- Лечение
- Профилактика
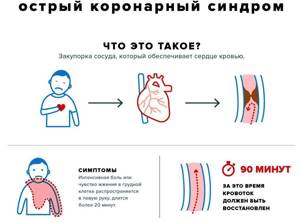
Острый коронарный сидром – это неотложное состояние, которое может развиться как на фоне ишемической болезни сердца, так и быть его первым проявлением.
Он развивается вследствие нарушения липидного обмена, разрыва атеросклеротической бляшки. При возникновении этого состояния чрезвычайно высокий риск летального исхода. Поэтому, если появляются боли за грудиной, необходимо срочно вызывать бригаду скорой помощи.
Врач после установки диагноза проведёт неотложные мероприятия и госпитализирует пациента в стационар. Чем больше времени пройдёт от начала приступа, тем хуже прогноз.
Причины
Острый коронарный синдром чаще всего развивается вследствие разрыва атеросклеротической бляшки. На этом месте образуется тромб. Он закрывает просвет коронарной артерии. Кровоток по ней значительно ухудшается или вовсе прекращается. Кислородное голодание приводит к некрозу сердечной мышцы и инфаркту миокарда.
Атеросклеротическая бляшка становится рыхлой может разорваться после того, человек понервничал, много работал физически. Причиной разрыва может быть повышение артериального давления.
Иногда бляшка разрывается из-за резкого спазма коронарных артерий. Коронарный синдром развивается при нарушении жирового обмена, повышении свёртываемости крови. К провоцирующим факторам относится курение, малоподвижный образ жизни, злоупотребление алкоголем, сахарный диабет. Прогноз ухудшается у людей с отягощённой наследственностью, пожилого возраста.
Симптомы
Коронарный синдром проявляется приступообразной болью. Она может быть сжимающей, жгучей или давящей. Во время приступов стенокардии боль может располагаться в правой или левой половине грудной клетки, между лопатками или под ложечкой. Боль обычно отдаёт в нижнюю челюсть, верхние конечности или плечо.
Отличительная особенность нестабильной стенокардии в том, что боль возникает в покое или вызывается меньшей, чем при стабильной стенокардии, физической нагрузкой. Приступы чаще возникают ночью или под утро. Пациенты для снятия боли вынуждены вместо двух или трёх таблеток нитроглицерина принимать от двадцати до тридцати таблеток.
У молодых людей нестабильная стенокардия может возникнуть впервые в жизни без предшествующей ишемической болезни сердца. При нестабильном течении впервые возникшая стенокардия стремительно прогрессирует и может закончиться инфарктом миокарда или коронарной смертью.
Таблица №1. Симптомы острого коронарного синдрома без подъёма и с подъёмом сегмента ST
| Уровень сегмента ST | Признаки |
| С подъёмом | Боль, ощущение дискомфорта за грудиной |
| Без подъёма | Болью или ощущение дискомфорта за грудиной;Впервые возникшая блокада левой ножки пучка Гиса |
Осложнения
Острый коронарный синдром может стать причиной смерти.
Диагностика
Острый коронарный синдром врачи скорой помощи диагностируют с помощью электрокардиографии. Полученный результат врач при возможности сопоставляет с данными ранее проводимых исследований. После госпитализации пациента в стационар определяют содержание в крови тропонинов T и I, проводят холтеровское многоканальное мониторирование электрокардиосигнала.
Лечение
Врач скорой помощи предлагает пациенту с острым коронарным синдромом разжевать или принять внутрь 325 мг ацетилсалициловой кислоты, и положить под язык таблетку нитроглицерина. При необходимости приём нитроглицерина повторяют трижды с интервалом в 5 минут. Для купирования болевого синдрома пациенту вводят внутривенно струйно морфина сульфат.
Если пациент ранее принимал ацетилсалициловую кислоту, ему назначают клопридогель. При отсутствии противопоказаний больным незамедлительно назначают β-блокаторы. Лечение начинают с короткодействующих препаратов: пропранолола, метропролола. Пациент принимает таблетки внутрь или под язык.
Дальнейшая тактика оказания помощи пациентам определяется особенностями данных электрокардиограммы. Если у пациента определяется стойкая элевация сегмента ST или острая блокада левой ножки пучка Гиса, ему проводят тромболизисную терапию или чрескожную ангиопластику.
Тромболизисную терапию при возможности начинает проводить врач скорой помощи на догоспитальном этапе. Если её провести в течение первого или двух часов от начала возникновения боли, риск неблагоприятного исхода уменьшается во много раз.
Тромболизисную терапию не проводят, если от того момента, когда произошёл ангинозный приступ, прошло более двенадцати часов. Исключение составляют случаи, когда приступы ишемии продолжаются.
Профилактика
Для предотвращения острого коронарного синдрома пациентам, у которых выявлена стабильная стенокардия, необходимо постоянно принимать таблетки, которые назначил лечащий врач, не курить, не употреблять спиртные напитки. Следует дозировать физические нагрузки.
ИСХОДНИКИ:
- Н.Ф. Соколов Н.Ф, Ганджа Т.И., Лобода А.Г. Лечение больных с острым коронарным синдромом на догоспитальном этапе. Журнал «Гострі та невідкладні стани у практиці лікаря». 2013
- Перепеч Н.Б. Диагностика и лечение острого коронарного синдрома: от понимания принципов к реализации стандартов. Русский медицинский журнал, 2002
- Гелас Л.Г. Острый коронарный синдром
Материал размещен в ознакомительных целях, не является медицинским советом и не может служить заменой консультации у врача.
Эксперт
Палишена Елена Игоревна Врач-терапевт Специалист по функциональной диагностике, сертификат №7523,
диплом о медицинском образовании №36726043
01.09.2017 Острый коронарный синдром
Врачи используют термин «острый коронарный синдром» (ОКС), когда у пациента проявляются признаки, свойственные ишемической болезни сердца, чтобы оказать адекватную помощь больному до установления окончательного диагноза. Острый коронарный синдром – не диагноз, а набор симптомов, характерных, как для инфаркта миокарда, так и нестабильной стенокардии. Термин ОКС описывает состояние коронарной недостаточности, когда прекращается или сильно ограничивается кровоснабжение миокарда, а кровь не поступает в сердце.
Острый коронарный синдром – довольно распространенная проблема. В большинстве случаев симптомы ишемической болезни сердца развиваются у людей в возрасте старше 50 лет, но все чаще появляются пациенты, перенесшие инфаркт миокарда в молодом возрасте.
Болезни системы кровообращения встречаются все чаще и, к сожалению, молодеют. Пациентам, перенесшим инфаркт и инсульт, уделяется особое внимание.
Они состоят на диспансерном учете у терапевтов, кардиологов, неврологов и регулярно проходят необходимые обследования.
Так как сердечно-сосудистые заболевания довольно распространены, то всем полезно знать причины развития острого коронарного синдрома, его признаки, и, конечно, как оказать первую доврачебную помощь человеку с симптомами инфаркта, а также важно знать, как постараться избежать этого состояния.
Об этом рассказывает участковый врач-терапевт нашей поликлиники Светлана Дьякова:
– Причин, нарушающих нормальное движение крови по артериям, существует всего две – изменение тонуса артерий и уменьшение их просвета. В первом случае спазм сосудистой стенки может наступить от повышенного выброса адреналина, например, в стрессовой ситуации.
Во втором случае уменьшение просвета коронарных артерий связано либо с нарушениями их внутренней оболочки, либо с перекрытием кровотока тромбом – кровяным сгустком, атеросклеротической бляшкой. Существуют внешние и внутренние факторы риска, приводящие к обменным нарушениям и образованию тромбов.
К основным внешним факторам относятся: курение; несбалансированное питание; низкая физическая активность; стрессы. К основным внутренним факторам относятся: наследственность; повышение уровня липидов в крови и развитие атеросклероза; ожирение; артериальная гипертония; сахарный диабет.
Сочетание нескольких факторов повышает вероятность образование тромбов, полностью перекрывающих артерии сердца.
– Как проявляется острый коронарный синдром?
Основные проявления острого коронарного синдрома схожи, как при инфаркте миокарда, так и при нестабильной стенокардии. Первый и важнейший признак острой коронарной недостаточности – это сильная и постоянная боль за грудиной. Характер боли – сжимающий, жгучий или сдавливающий. Приступ боли может длиться от получаса до нескольких часов.
Известны случаи, когда пациенты терпели боль, продолжавшуюся более суток. Боль может возникнуть либо сразу после физической нагрузки, либо на фоне полного покоя ночью или ранним утром. Человек испытывает нехватку воздуха, его кожа бледнеет, на лбу выступает холодный пот, сознание больного спутано, его охватывает панический страх смерти.
– Как можно помочь человеку в таком состоянии до приезда врача?
– Неотложная помощь заключается в следующем. В первую очередь дайте больному таблетку нитроглицерина под язык. Этот препарат, воздействуя на мышечную стенку артерий, снимает спазм коронарных сосудов сердца и на время улучшает кровоток.
При необходимости допускается прием по одной таблетке каждые 5-10 минут. Но надо знать, что при интенсивном приеме нитроглицерина возможны побочные действия: головокружение, потемнение в глазах и тошнота.
Эти проявления проходят за несколько минут, но все это время больному лучше лежать. Так как ацетилсалициловая кислота снижает свертываемость крови, то надо еще принять аспирин дозировкой 160-325 мг. Откройте окно – дайте доступ кислороду, свежему воздуху.
Дальнейшую тактику лечения в зависимости от диагноза определит врач. Пациентов с острой коронарной недостаточностью в обязательном порядке госпитализируют.
– Светлана Александровна, какие меры включает в себя профилактика острого коронарного синдрома?
– Если у человека есть факторы риска, например, он страдает гипертонической болезнью, то необходимо постоянно принимать прописанные врачом препараты, контролировать давление.
Если есть сахарный диабет, то необходимо контролировать уровень сахара в крови.
Кроме того, важно следить за весом своего тела, у человека должна быть адекватная физическая нагрузка, надо соблюдать нормы правильного питания и вести здоровый образ жизни.
Важно следить за состоянием своего здоровья. И не надо терпеть вдруг возникшую боль, лучше сразу обратиться за помощью к врачу. Своевременное обращение к специалистам сохранит вам жизнь и сделает ее более качественной.
Памятка по действиям при остром коронарном синдроме — УЗ "Мядельская ЦРБ"
Острый коронарный синдром — это группа симптомов, позволяющих подозревать острый инфаркт миокарда или нестабильную стенокардию. Это состояние сопровождается острым голоданием миокарда или формированием некроза сердечной мышцы.
Симптомы заболевания могут развиваться на фоне полного благополучия. На фоне нервного напряжения или повышенной физической нагрузки, либо в покое, вдруг появляется сжимающая боль за грудиной, т.е. в середине грудной клетки, распространяющаяся в левую сторону, отдающая в левую руку, плечо, спину, челюсть, шею.
Боль может охватывать и область солнечного сплетения и даже ключиц. Боль приходит внезапно, она резкая и довольно сильная, имеет чаще давящий, сжимающий, распирающий или жгучий характер, часто сопровождается слабостью, затруднением дыхания, появлением холодного пота.
Иногда заболевание проявляет себя рвотой или неприятными ощущениями в желудке, перебоями в работе сердца или потерей сознания.
- Если боль возникает во время физической нагрузки или во время ходьбы, нужно немедленно прекратить нагрузки, остановиться и сесть.
- Если боль возникает в покое, в положении лежа — сразу же сесть с опущенными ногами.
- Открыть окно, расстегнуть затрудняющую дыхание одежду, обеспечить доступ свежего воздуха.
Принять 1 таблетку нитроглицерина под язык или вспрыснуть под язык 1 дозу нитратов. При отсутствии эффекта принять указанные препараты повторно (нитроглицерин в таблетках с интервалом в 5 минут, не более 3-х раз). В случае появления головных болей на прием нитроглицерина следует сочетать их прием с анальгетиками или валидолом.
Необходимо знать: если боль сопровождается резкой слабостью, бледностью, холодным потом, головокружением, это могут быть признаки снижения артериального давления и прием нитроглицерина противопоказан. В этих случаях следует лечь, сразу же вызвать врача скорой помощи.
При повышенном артериальном давлении принять внутрь или под язык 25мг каптоприла либо другого быстродействующего гипотензивного препарата в необходимой дозе.
При появлении характерной боли не проходящей после 3-х кратного приема нитроглицерина — немедленно вызвать бригаду скорой медицинской помощи, при этом до прибытия скорой помощи разжевать таблетку ацетилсалициловой кислоты (аспирина). Умение терпеть в данном случае — опасный враг.
- Помните: самую эффективную своевременную помощь больному можно оказать только в первые 6-12 часов от начала развития симптомов.
- Все пациенты, перенесшие острый коронарный синдром, после стационарного лечения в связи с данным заболеванием направляются в плановом порядке для проведения коронарографии и решения вопроса о необходимости оперативного лечения.
- Чтобы гром не грянул:
- — поддерживайте в норме артериальное давление и пульс;
- — нормализуйте уровень сахара в крови;
- — больше двигайтесь, совсем не обязательно «бегать от инфаркта», достаточно гулять на свежем воздухе не менее получаса в день;
- — бросьте курить, пристрастие к табаку — один из самых агрессивных факторов риска;
- — постарайтесь снизить лишнюю массу тела, контролируйте свой вес.
При подозрении на острый инфаркт миокарда основная самопомощь заключается в немедленном вызове врача скорой медицинской помощи. Попытки больного самостоятельно добраться до поликлиники абсолютно недопустимы! Важное значение имеет соблюдение строго постельного режима.
Необходимо еще раз подчеркнуть, что неотложная помощь при стенокардии должна быть максимально ранней, так как своевременность оказания помощи имеет определяющее значение.
Больным со стенокардией и с подозрением на острый инфаркт миокарда жизненно важно знать, когда следует обращаться за неотложной медицинской помощью и что делать до прибытия врача.
Определенную помощь в получении этой необходимой информации могут оказать вышеизложенные рекомендации.
БЕРЕГИТЕ СВОЕ СЕРДЦЕ!
Врач-кардиолог УЗ «Мядельская ЦРБ» Синица Е.Ю.
Областное государственное бюджетное учреждение здравоохранения "Ельнинская межрайонная больница" :
Острый коронарный синдром, первая помощь при котором очень часто бывает решающей, – это не что иное, как период обострения при ишемической болезни сердца. Ишемия миокарда – недостаточное кровоснабжение сердечной мышечной ткани – является потенциально обратимым процессом при условии своевременного оказания первой помощи.
Острый коронарный синдром может быть неосложненным и осложненным. При осложненном ОКС развиваются острая сердечная недостаточность, нарушения сердечного ритма, механические осложнения, перикардит, затянувшийся или повторяющийся болевой приступ, постинфарктная стенокардия.
Клиническая картина при остром коронарном синдроме
При подозрении на ишемию миокарда или на острый коронарный синдром первая помощь заключается в исключении других причин болевого синдрома, которые могут указывать, например, на острое расслоение аорты, разрыв пищевода, острый миокардит, кровотечение из верхних отделов ЖКТ.
Типичные жалобы при сердечном приступе
- Интенсивная боль в области сердца и за грудиной сдавливающего или сжимающего характера.
- Приступ длится от 30 минут до нескольких часов, иногда больше суток.
- Боль может отдавать под левую лопатку, в руки, шею, нижнюю челюсть.
- Возбуждение, беспокойство, страх смерти.
- Бледность кожных покровов.
- Холодный пот, общая слабость.
- Чувство нехватки воздуха.
Первая помощь при остром коронарном синдроме
При подозрении на острый коронарный синдром первая помощь и обязательная госпитализация являются обязательными условиями для благоприятного исхода и исключения дальнейших осложнений. Оказание неотложной помощи, а также транспортировка больного при остром сердечном приступе осуществляется в положении лежа со слегка приподнятой головой. Перечислим этапы оказания первой помощи.
- Нитроглицерин под язык. Это самая первая помощь при сердечной недостаточности, а также остром коронарном синдроме, принимать нитроглицерин можно при необходимости каждые 5-10 минут.
- Ацетилсалициловая кислота (разжевать таблетку 160-325 мг).
- Кислородотерапия. Ингаляция с увлажненным кислородом с помощью маски или носового катетера (скорость подачи 4-6 л/мин.).
- Обезболивание. Нитроглицерин (под контролем артериального давления) внутримышечно с димедролом. Морфин внутримышечно 1% (1:20 физраствора).
- Гепарин (5 тыс.ед.).
- Дальнейшая тактика зависит от данных электрокардиограммы.
Ишемическая болезнь сердца значительно увеличивает вероятность развития инфаркта миокарда, может привести к внезапной смерти. Выражается она в изменении характера приступов стенокардии.
Термин «острый коронарный синдром» внедрен в связи с невозможностью быстрого разграничения между нестандартной стенокардией и инфарктом миокарда, необходимостью обязательного следования определенным алгоритмам лечения и оказания первой помощи при остром коронарном синдроме до установления окончательного диагноза.
Диагностика острого коронарного синдрома и, в зависимости от ее результатов, первая помощь основываются на диагностиках инфаркта миокарда и нестабильной стенокардии: клинической картине, изменениях электрокардиограммы, а также лабораторной диагностике.
Первая помощь при ОКС — Городская клиническая больница скорой медицинской помощи № 2
Краткие рекомендации по оказанию медицинской помощи больным с острым коронарным синдромом
В Рекомендациях изложены основные принципы оказания медицинской помощи и алгоритм действий врача, фельдшера у больных с острым коронарным синдромом. В каждом конкретном случае при необходимости возможна коррекция в зависимости от особенностей течения заболевания.
Рекомендации предназначены для врачей и фельдшеров, работающих в медицинских организациях, оказывающих первичную медико-санитарную помощь* и врачей/фельдшеров скорой медицинской помощи.
Термин «острый коронарный синдром» используют для обозначения обострения ишемической болезни сердца. Этим термином объединяют такие клинические состояния, как инфаркт миокарда (ИМ) (все формы) и нестабильную стенокардию. Выделяют ОКС с подъемом сегмента ST и без подъема сегмента ST.
Острый коронарный синдром с подъемом сегмента ST диагностируется у больных с ангинозным приступом или другими неприятными ощущениями (дискомфортом) в грудной клетке и подъемом сегмента ST или впервые возникшей или предположительно впервые возникшей блокадой левой ножки пучка Гиса на ЭКГ.
При этом стойкий подъем сегмента ST сохраняется не менее 20 мин.
Для инфаркта миокарда с подъемом сегмента ST характерно возникновение подъема ST как минимум в двух последовательных отведениях, который оценивается на уровне точки J и составляет 0,2 мВ у мужчин или ³0,15 мВ у женщин в отведениях V2-V3 и/или 0,1 мВ в других отведениях (в случаях, когда нет блокады левой ножки пучка Гиса и гипертрофии левого желудочка).
Острый коронарный синдром без подъема сегмента ST диагностируется у больных с ангинозным приступом и изменениями на ЭКГ, свидетельствующими об острой ишемии миокарда, но без подъема сегмента ST, или с подъемом сегмента ST длительностью менее 20 минут. У этих больных может отмечаться стойкая или преходящая депрессия ST, инверсия, сглаженность или псевдонормализация зубцов Т. В отдельных случаях ЭКГ может быть и нормальной.
Симптомы. Типичным проявлением ОКС является развитие ангинозного приступа. Характер болевых ощущений разнообразен: сжимающий, давящий, жгучий. Наиболее типично — чувство сжатия или давления за грудиной.
Может наблюдаться иррадиация боли в левую руку и/или плечо, горло, нижнюю челюсть, эпигастрий и т.д. Иногда больные предъявляют жалобы на атипичные боли только в области иррадиации, например, в левой руке.
При инфаркте миокарда боль может носить волнообразный характер и продолжаться от 20 минут до нескольких часов.
- Болевой синдром часто сопровождается чувством страха («страх смерти»), возбуждением, беспокойством, а также вегетативными нарушениями, например, повышенным потоотделением.
- ПРИНЦИПЫ ЛЕЧЕНИЯ АНГИНОЗНОГО ПРИСТУПА
- при нормальном или повышенном уровне АД и без признаков левожелудочковой недостаточности
- Больной должен немедленно прекратить всякую нагрузку, и по возможности лечь.
- Дать больному нитроглицерин 0,5 мг под язык.
- Через 5 минут повторное назначение нитроглицерин 0,5 мг под язык.
- Если боль в грудной клетке или дискомфорт сохраняются в течение 5 мин после повторного приема нитроглицерина, немедленно вызвать бригаду скорой медицинской помощи и повторно дать нитроглицерин 0,5 мг или спрей изосорбид динитрата 1,25 мг под язык.
- Снять ЭКГ (проводится одновременно с 2-4 пунктами).
- В присутствии врача скорой помощи начинается внутривенная инфузия нитроглицерина 1% 2 – 4 мл или изосорбида динитрата 0,1% 2 – 4 мл в 200 мл физиологического раствора внутривенно капельно, начальная скорость инфузии составляет 15 – 20 мкг/мин (5 – 7 капель в минуту), максимальная скорость введения препарата 250 мкг/мин. Критерий адекватности скорости инфузии: снижение систолического АД на 10 – 15 мм рт. ст. и/или купирование ангинального статуса.
- При неэффективности проводимой терапии внутривенно вводится морфин гидрохлорида или сульфата 1% — 1,0 мл (10 мг), разведенного как минимум в 10 мл 0,9% раствора хлорида натрия или дистиллированной воды. Первоначально следует ввести внутривенно медленно 2-4 мг данного лекарственного вещества. При необходимости введение повторяют каждые 5-15 минут по 2-4 мг до купирования боли или возникновения побочных эффектов, не позволяющих увеличить дозу.
- При сохраняющемся уровне АД > 180/10 мм. рт. ст. – наладить внутривенное капельное введение нитроглицерина со скоростью 10-200 мкг/час в зависимости от уровня АД.
- ! При подозрении на острый коронарный синдром больному немедленно назначить Ацетилсалициловую кислоту (при отсутствии абсолютных противопоказаний – гиперчувствительность к препарату, активное кровотечение) в дозе 250 мг, сублигвально разжевать !!!
- Одновременно назначить Клопидогрел в нагрузочной дозе 300 мг.
Обязательная съемка ЭКГ в 12 отведениях:
- В случае подозрения на ОКС в течение первых 10 мин контакта с больным
- В случае нормальной ЭКГ и нарастающей клинической картины съемку ЭКГ повторяют через 30 мин и через 1 час.
Что можно увидеть на ЭКГ:
- нормальную ЭКГ
- различные нарушения ритма
- блокады левой ножки пучка Гиса
- высокие положительные зубцы Т
- отрицательные зубецы Т
- депрессию ST
- депрессию ST и отрицательные зубцы Т
- депрессию ST и положительные остроконечные зубцы Т
- высокий R и элевацию ST.
ПРИНЦИПЫ ЛЕЧЕНИЯ АНГИНОЗНОГО ПРИСТУПА
на фоне артериальной гипотонии (систолическое АД < 90 мм рт. ст.)
- Незамедлительно вызвать бригаду скорой медицинской помощи
- Больной должен немедленно прекратить всякую нагрузку, принять горизонтальное положение
- Снять ЭКГ
Средством выбора для купирования ангинозного приступа является внутривенное введение морфина гидрохлорида или сульфата 1% -1,0 мл (10 мг), разведенного как минимум в 10 мл 0,9% раствора хлорида натрия или дистиллированной воды.
Первоначально следует ввести внутривенно медленно 2 — 4 мг лекарственного вещества.
При необходимости введение повторяют каждые 5-15 минут по 2-4 мг до купирования боли или возникновения побочных эффектов, не позволяющих увеличить дозу.
При отсутствии морфина необходимо использовать любые доступные парентеральные анальгетики, например, анальгин 3 — 4 мл 50%.
! При подозрении на острый коронарный синдром больному немедленно назначить Ацетилсалициловую кислоту (при отсутствии абсолютных противопоказаний – гиперчувствительность к препарату, активное кровотечение) в дозе 250 мг, сублигвально, разжевать !!!
! Одновременно назначить Клопидогрел в нагрузочной дозе 300 мг.
- ПРИНЦИПЫ ЛЕЧЕНИЯ АНГИНОЗНОГО ПРИСТУПА,
- протекающего с острой левожелудочковой недостаточностью
- на фоне нормального или повышенного АД
- Незамедлительно вызвать бригаду скорой медицинской помощи
- Больной должен немедленно прекратить всякую нагрузку, принять полусидящее положение
- Снять ЭКГ
- Средством выбора для купирования ангинального приступа является внутривенное введение морфина гидрохлорида или сульфата 1% — 1,0 мл (10 мг) разведенного как минимум в 10 мл 0,9% раствора хлорида натрия или дистиллированной воды. Первоначально следует ввести внутривенно медленно 2 — 4 мг лекарственного вещества.
При необходимости введение повторяют каждые 5 — 15 минут по 2 — 4 мг до купирования боли или возникновения побочных эффектов, не позволяющих увеличить дозу.
- Дать больному нитроглицерин 0,5 мг под язык.
- Внутривенная инфузия нитроглицерина 1% 2 – 4 мл или изосорбида динитрата 0,1% 2 – 4 мл в 200 мл физиологического раствора внутривенно капельно, начальная скорость инфузии 15 – 20 мкг/мин (5 – 7 капель в минуту), максимальная скорость введения препарата 250 мкг/мин. Критерий адекватности скорости инфузии: снижение систолического АД на 10 – 15 мм. рт. ст. и/или купирование ангинального статуса.
- ! При подозрении на острый коронарный синдром больному немедленно назначить Ацетилсалициловую кислоту (при отсутствии абсолютных противопоказаний – гиперчувствительность к препарату, активное кровотечение) в дозе 250 мг, сублигвально, разжевать !!!
- ! Одновременно назначить Клопидогрел в нагрузочной дозе 300 мг.
ЛЕЧЕНИЕ АНГИНОЗНОГО ПРИСТУПА, протекающего с острой левожелудочковой недостаточностью на фоне артериальной гипотонии (систолическое АД < 90 мм рт. ст.)
- Незамедлительно вызвать бригаду скорой медицинской помощи
- Снять ЭКГ в 12 отведениях
- Средством выбора для купирования ангинального приступа является морфий 1% — 0,5 мл, разведенный как минимум в 10 мл 0,9% раствора хлорида натрия или дистиллированной воды. Первоначально следует ввести внутривенно медленно 2-4 мг лекарственного вещества. При необходимости введение повторяют каждые 5-15 минут по 2-4 мг до купирования боли или возникновения побочных эффектов, не позволяющих увеличить дозу.
- При низком АД (систолическое АД < 90 мм рт. ст.) обеспечить внутривенное введение допамина 200 мг в 200 мл физиологического раствора (начальная скорость 3 мкг/мин/кг, при отсутствии эффекта скорость инфузии увеличивается на 3 мкг/мин/кг, максимальная скорость составляет – 12 мкг/мин/кг). При сохраняющейся гипотонии и наличии клинических признаков относительной гиповолемии – отсутствие влажных хрипов в легких и набухания вен шеи – целесообразно ввести 200-250 мл 0,9% раствора хлорида натрия в течение 5-10 минут. При сохранении артериальной гипотонии возможны повторные введения 0,9% раствора хлорида натрия до общего объема 0,5-1,0 л. В случае появления одышки или влажных хрипов в легких — инфузию жидкости следует прекратить.
- ! При подозрении на острый коронарный синдром больному немедленно назначить Ацетилсалициловую кислоту (при отсутствии абсолютных противопоказаний – гиперчувствительность к препарату, активное кровотечение) в дозе 250 мг, сублигвально, разжевать !!!
- ! Одновременно назначить Клопидогрел в нагрузочной дозе 300 мг.
Рекомендации по проведению реперфузионной терапии у больных с острым коронарным синдромом
В течение 30 минут от первого контакта с больным с острым коронарным синдромом бригада скорой медицинской помощи, наряду с купированием болевого синдрома и стабилизацией гемодинамики (поддержания уровня АД на должном уровне) должна принять решение о проведении реперфузионной терапии – тромболизиса или чрекожного коронарного вмешательства (ЧКВ) у данного больного:
- Если существует возможность и уверенность, что в течение 2 часов будет произведено ЧКВ (экстренное стентирование коронарной артерии, послужившей причиной развития ОКС) больной безотлагательно госпитализируется в ближайшую медицинскую организацию, где выполняется высокотехнологичные вмешательства на инфаркт-связанной коронарной артерии.
- При невозможности проведения ЧКВ в эти сроки необходима тромболитическая терапия (ТЛТ), которая проводится бригадой скорой медицинской помощи. ТЛТ показана в первые 12 часов после появления болевого синдрома и ЭКГ критериев ОКС с подъемом сегмента ST.
ЭКГ критериями для начала реперфузионной терапии являются стойкие подъемы сегмента ST ≥0,1 мВ как минимум в двух смежных отведениях ЭКГ (≥ 0,25 мВ у мужчин до 40 лет/0,2 мВ у мужчин старше 40 лет и ≥0,15 мВ у женщин в отведениях V2-V3) при отсутствии гипертрофии левого желудочка или (предположительно) остро возникшая блокада левой ножки пучка Гиса (особенно при конкордантных подъемах сегмента ST в отведениях с положительным комплексом QRS). При наличии депрессии сегмента ST ≥0,05 мВ в отведениях V1-V3, особенно с позитивными зубцами Т, рекомендуется зарегистрировать ЭКГ в отведениях V7-V9 (выявление подъемов ST ≥0,05 мВ/≥0,01 мВ у мужчин моложе 40 лет является основанием для реперфузионного лечения).
* Согласно Приказу Минздрава РФ от 15 мая 2012 г. №543н Первичная доврачебная медико-санитарная помощь оказывается фельдшерами фельдшерско-акушерских пунктов, врачебных амбулаторий, здравпунктов, поликлиник, поликлинических подразделений медицинских организаций.
Первичная врачебная медико-санитарная помощь оказывается врачами-терапевтами, врачами-терапевтами участковыми, врачами общей практики (семейными врачами) врачебных амбулаторий, здравпунктов, поликлиник, поликлинических подразделений медицинских организаций, офисов врачей общей практики (семейных врачей).
Первичная специализированная медико-санитарная помощь по профилю «кардиология» оказывается врачами-кардиологами поликлиник, поликлинических подразделений медицинских организаций.
Рекомендации подготовлены сотрудниками Российского кардиологического научно-производственного комплекса Минздрава России профессором Терещенко С.Н., профессором Руда М.Я., профессором Староверовым И.И.
Острый коронарный синдром (ОКС)
- Симптомы острого коронарного синдрома
- Основным симптомом острого коронарного синдрома является боль:
- по характеру – сжимающая или давящая, нередко ощущается чувство тяжести или нехватки воздуха;
- локализация (расположение) боли – за грудиной или в предсердечной области, то есть по левому краю грудины; боль отдает в левую руку, левое плечо либо в обе руки, область шеи, нижнюю челюсть, между лопаток, левую подлопаточную область;
- чаще боль возникает после физической нагрузки или психоэмоционального стресса;
- длительность – более 10 минут;
- после приема нитроглицерина боль не проходит.
- Формы ОКС
- Формы острого коронарного синдрома выделяют по изменениям на электрокардиограмме (ЭКГ, метод регистрации электрической активности сердца на бумаге) – по изменению сегмента ST (отрезок кривой ЭКГ, который соответствует периоду сердечного цикла, когда оба желудочка полностью охвачены возбуждением).
- Острый коронарный синдром с подъемом сегмента ST — он отражает наличие острой полной окклюзии (закупорка просвета) коронарной артерии.
- Острый коронарный синдром без подъема сегмента ST – в лечении больных с этой формой заболевания тромболитики (препараты, разрушающие тромб (сгусток крови), закрывающий просвет сосуда) не используются:
- инфаркт миокарда (гибель клеток участка сердечной мышцы в результате нарушения его кровоснабжения) ;
- нестабильная стенокардия (вариант острой ишемии миокарда, тяжесть и продолжительность которой недостаточна для развития инфаркта миокарда).
- Причины
- Внезапное нарушение кровоснабжения сердечной мышцы, возникающее из-за несоответствия между снабжением миокарда кислородом и потребностью в нем, служит непосредственной причиной развития острого коронарного синдрома. Это происходит по следующим причинам:
- атеросклероз коронарных (питающих сердечную мышцу) артерий — хроническое заболевание, характеризующееся уплотнением и потерей эластичности стенок артерий, сужением их просвета за счет так называемых атеросклеротических бляшек (образование, состоящее из смеси жиров (в первую очередь, холестерина (жироподобное вещество, являющееся « строительным материалом» для клеток организма) и кальция) с последующим нарушением кровоснабжения сердца;
- тромбоз (закупорка) коронарных артерий, происходящий при отрыве атеросклеротической бляшки — образования, состоящего из смеси жиров, в первую очередь, холестерина (жироподобное вещество, являющееся « строительным материалом» для клеток организма) и кальция, — которая может находиться в любом сосуде организма, и перенесения ее с током крови в коронарную артерию.
- Основной причиной ОКС является формирование нестабильной бляшки с высоким риском надрыва капсулы и формированием частично или полностью окклюзирующего тромба коронарной артерии, что определяет клиническую и электрофизиологическую картину коронарной патологии Маркером формирования нестабильной атеросклеротической бляшки является рост концентрации в сыворотке крови провоспалительных цитокинов (С-реактивный пептид).
- ОКС, по клиническому течению и динамике изменений на ЭКГ, подразделяется на два подтипа: ОКС без подъема ST-сегмента на ЭКГ (ОКС-БПST) и ОКС с подъемом ST-сегмента на ЭКГ (ОКС-ПST).
- ОКС-БПST — больные с наличием боли в грудной клетке, но без подъема ST-сегмента на ЭКГ.
- ОКС-ПST — больные с наличием типичных болей или других неприятных ощущений (дискомфорт) в грудной клетке, стойким подъемом ST-сегмента или впервые возникшей блокадой левой ножки пучка Гиса (БЛНПГ).
- Больные с подозрением на ОКС, а тем более на острый ИМ должны быть госпитализированы в специализированные стационары для идентификации диагноза, решения вопроса о тактике лечения (консервативная медикаментозная, артифициальный тромболизис, механическая реканализация, эндоваскулярная ангиопластика, хирургическое вмешательство), для мониторинга ритма сердечной деятельности и показателей центральной гемодинамики.
- К факторам, способствующим возникновению острого коронарного синдрома, относятся:
- наследственность (заболевания сердца часто встречаются у близких родственников) ;
- высокий уровень холестерина в крови – в организме скапливается большое количество липопротеида (соединения жира и белка) низкой плотности (ЛПНП), или « плохого» холестерина липопротеида (соединения жира и белка) низкой плотности (ЛПНП), в то время как уровень липопротеида высокой плотности (ЛПВП), « хорошего» холестерина липопротеида высокой плотности (ЛПВП), снижается;
- злоупотребление табаком (курение табака в любом виде (сигареты, сигары, трубка), жевание табака) ;
- ожирение;
- высокое кровяное давление (артериальная гипертензия) ;
- диабет (заболевание, связанное с абсолютной или относительной недостаточностью инсулина – гормона поджелудочной железы) ;
- отсутствие регулярной физической активности, малоподвижный образ жизни;
- чрезмерное потребление жирной пищи;
- частые психоэмоциональные стрессы;
- мужской пол (мужчины чаще болеют, чем женщины) ;
- пожилой возраст (риск заболеть возрастает с возрастом, особенно после 40 лет).
Диагностика
Распознавание ОКС базируется на трех группах критериев. Первую группу составляют признаки, определяемые при расспросе и физикальном исследовании больного, вторую группу – данные инструментальных исследований и третью – результаты лабораторных тестов.
Типичными клиническими проявлениями ОКС являются ангинозная боль в покое продолжительностью более 20 мин, впервые возникшая стенокардия III функционального класса, прогрессирующая стенокардия.
К атипичным проявлениям ОКС относят разнохарактерные болевые ощущения в грудной клетке, возникающие в покое, боль в эпигастрии, острые расстройства пищеварения, боль, характерную для поражения плевры, нарастающую одышку. Физикальное исследование больных с ОКС нередко не выявляет каких–либо отклонений от нормы.
Его результаты важны не столько для диагностики ОКС, сколько для обнаружения признаков возможных осложнений ишемии миокарда, выявления заболеваний сердца неишемической природы и определения экстракардиальных причин жалоб больного.
Основным методом инструментальной диагностики ОКС является электрокардиография. ЭКГ больного с подозрением на ОКС, по возможности, следует сопоставлять с данными предыдущих исследований.
При наличии соответствующей симптоматики для НС характерны депрессия сегмента ST не менее чем на 1 мм в двух и более смежных отведениях, а также инверсия зубца T глубиной более 1 мм в отведениях с преобладающим зубцом R.
Для развивающегося ИМ c зубцом Q характерна стойкая элевация сегмента ST, для стенокардии Принцметала и развивающегося ИМ без зубца Q – преходящий подъем сегмента ST. Помимо обычной ЭКГ в покое, для диагностики ОКС и контроля эффективности лечения применяется холтеровское мониторирование электрокардиосигнала.
Из биохимических тестов, применяемых для диагностики ОКС, предпочтительным считается определение содержания в крови сердечных тропонинов T и I, повышение которого представляет собой наиболее надежный критерий некроза миокарда.
Менее специфичным, но более доступным для определения в клинической практике критерием является повышение в крови уровня креатинфосфокиназы (КФК) за счет ее изофермента МВ–КФК.
Увеличение содержания МВ–КФК (предпочтительно массы, а не активности) в крови более чем вдвое по сравнению с верхней границей нормальных значений при наличии характерных жалоб, изменений ЭКГ и отсутствии других причин гиперферментемии позволяет с уверенностью диагностировать ИМ.