Врожденные пороки сердца (ВПС) – это большая группа разнообразных по формированию и анатомии аномалий внутриутробного развития сердца и крупных сосудов, впадающих в его полости или выходящих из них.
Статистика заболеваемости ВПС
По разным данным, частота встречаемости ВПС варьирует от 2 до 15 случаев на каждые 1000 новорожденных детей. В 2019 году среди более чем 1,3 млн новорожденных было зарегистрировано около 12 тысяч детей с ВПС.
По сравнению со статистикой 10-летней давности частота обнаружения ВПС у новорожденных возросла с 6 до 9 случаев на каждые 1000 родившихся младенцев, что по всей видимости связано с улучшением средств ранней диагностики этой серьезной и, зачастую, жизненно опасной в детском возрасте группы заболеваний.
Несмотря на то, что современные способы и технические возможности ультразвукового исследования (эхокардиографии) позволят обнаружить ВПС у плода начиная с 12-14 недели беременности с высокой долей вероятности (до 96%), тем не менее регистрируются случаи позднего выявления этой патологии как среди детей, так и среди взрослого контингента.
На конец 2017 года в России (население около 147 млн. человек) было зарегистрировано более 573 тысяч пациентов (детей и взрослых) с установленным диагнозом ВПС. Однако велика вероятность, что реальное количество таких больных может быть больше, а число ежегодно регистрируемых случаев установления данного диагноза будет расти.
Прогноз выживаемости
Несомненно, естественное (без вмешательства врачей) течение подавляющего числа различных ВПС, как правило, имеет неблагоприятный прогноз и приводит к сокращению продолжительности и качества жизни пациента, зачастую – весьма существенному.
До 90% новорожденных с так называемыми «критическими ВПС» не доживают до 1 года. Многие из них погибают в течение первых недель своей жизни.
По данным статистики, в структуре причин младенческой смертности в России врожденные пороки сердца составляют около 10%.
Причины ВПС
Среди наиболее вероятных причин формирования ВПС приводятся генетические и хромосомные аберрации, вирусные инфекции матери в период беременности, хронические эндокринные заболевания и болезни обмена веществ, вредные привычки (курение, употребление алкоголя и пр.), тератогенные и мутагенные неблагоприятные факторы внешней среды.
Врожденных аномалий развития сердца и магистральных сосудов великое множество. Условно, всю совокупность ВПС можно подразделить в зависимости от возраста, в котором наиболее выражены и прогностически значимы клинические проявления (симптомы и последствия).
| Виды ВПС | Возраст, в котором обычно возникает необходимость хирургического лечения |
|
Период новорожденности |
|
Первый год жизни |
|
Старше года |
Некоторые ВПС характеризуются тяжелыми нарушениями центральной гемодинамики вскоре после рождения, вынуждая начинать хирургическое лечение уже в периоде новорожденности (например, простая транспозиция магистральных артерий или обструктивные формы тотального аномального дренажа легочных вен).
Транспозиция магистральных артерий
Тотальный аномальный дренаж легочных вен
Другие ВПС первые несколько недель или месяцев жизни протекают с клинической компенсацией, манифестируя ближе ко второму полугодию жизни (дефект межжелудочковой или аорто-легочной перегородки, атриовентрикулярный канал, СБУГ).
Общий атриовентрикулярный канал
Дефект межжелудочковой перегородки
Общий артериальный ствол
Существуют врожденные аномалии, долгое время не проявляющиеся клинически и протекающие доброкачественно, что позволяет отсрочить их хирургическое лечение на второй год жизни и даже позже (дефект межпредсердной перегородки, частичный аномальный дренаж легочных вен).
Дефект межпредсердной перегородки
Более того, существует ряд ВПС, коррекцию которых целесообразно отсрочить в пределах продолжительности периода клинической компенсации для достижения лучших результатов лечения (корригированная транспозиция магистральных артерий, компенсированные формы аномалии Эбштейна, умеренная коарктация аорты).
Коарктация аорты
Также следует отметить, что одна и та же нозологическая форма ВПС в зависимости от конкретной анатомии может стать поводом хирургической операции в разные возрастные периоды.
Например, простая транспозиция магистральных артерий вынуждает выполнить операцию артериального переключения в первые две недели жизни, тогда как в сочетании с крупным дефектом межжелудочковой перегородки эта же аномалия может быть прооперирована в возрасте двух месяцев и старше.
Крайние формы аномалии Эбштейна с гемодинамической атрезией легочной артерии и дуктус-зависимым легочным кровотоком являют собой «критический ВПС периода новорожденности».
«Критические пороки периода новорожденности» составляют около 30% выявленных ВПС и требуют безотлагательную хирургическую помощь уже в первые недели, а то и дни, жизни ребенка.
Ранее эта группа заболеваний отождествлялась с патологией, не совместимой с жизнью.
Однако возможности современной медицины позволили добиться впечатляющих ранних и отдалённых результатов в лечении многих из данной группы ВПС.
Критические ВПС
Синдром гипоплазии левых отделов сердца
Атрезия клапана легочной артерии
Атрезия трехстворчатого клапана
Важно помнить, что целый ряд врожденных аномалий сердца невозможно устранить сразу, в рамках одной хирургической операции.
В таких случаях для достижения оптимального результата лечения его распределяют на несколько стадий, или этапов, каждый из которых выполняется в разном возрасте, начиная с младенчества.
Также, почти никогда нельзя исключить возможную необходимость выполнения дополнительного хирургического вмешательства даже после ранее проведенной радикальной (то есть окончательной) коррекции порока сердца.
Все операции по поводу ВПС можно разделить на 4 категории:
| Радикальные операции (коррекции) | Когда достигается полное и окончательное устранение ВПС и сердце ребенка обретает анатомическое строение, соответствующее здоровому сердцу или близкое к нормальной анатомии. Внутрисердечное кровообращение после таких операций, естественно, становится физиологичным (то есть – нормальным). После проведённого лечения пациент по темпам своего развития, качеству и продолжительности жизни не отличается от здоровых сверстников и обычно нуждается лишь в превентивном амбулаторном наблюдении. Как правило, инвалидность снимается. |
| Гемодинамические коррекции | Когда внутрисердечное кровообращение, равно как и анатомическое строение сердца, по завершении лечения нельзя назвать «соответствующим здоровому сердцу». Тем не менее, такая коррекция обеспечивает гемодинамику, близкую к физиологической, позволяя ребенку жить, развиваться, а в будущем – успешно адаптироваться в социуме и создавать собственную семью. Физические возможности человека могут быть несколько ограничены, инвалидность полностью не снимается. |
| Подготовительные (промежуточные) паллиативные операции | Являются вмешательствами, которые преследуют цель подготовить сердце и организм в целом к выполнению последующей радикальной или гемодинамической коррекции. Таких операций может быть несколько. Пациенты после таких операций могут быть временно выписаны из стационара, однако требуют систематического амбулаторного наблюдения с целью контроля за клиническим состоянием, коррекцией медикаментозной терапии и определения сроков очередной госпитализации в стационар для диагностики и продолжения хирургического лечения |
| Окончательные паллиативные (продлевающие жизнь) операции | В настоящее время весьма редки и выполняются пациентам с неизлечимыми (неоперабельными) сложными формами аномалий развития сердца либо их инкурабельными осложнениями. Такие операции порой называют «мостом» к трансплантации сердца. |
С прогностической точки зрения все ВПС можно подразделить на аномалии с благоприятным прогнозом и пороки с неблагоприятным прогнозом.
Последние чаще всего представляют собой совокупность множественных ВПС (нередко сочетаются с пороками развития других органов, множественными проявлениями дисэмбриогенеза и синдромальными формами генетических аномалий), не подлежащих радикальной коррекции и предопределяющих, даже при условии выполнения гемодинамической или паллиативной операции, не высокое качество дальнейшей жизни пациента, ограничение ее продолжительности, глубокую инвалидизацию и ограниченную социальную адаптацию. Пациенты с такими аномалиями потенциально рассматриваются как кандидаты на трансплантацию сердца или комплекса «сердце-легкие». В случаях ранней пренатальной (внутриутробной) диагностики ВПС с неблагоприятным прогнозом следует рассмотреть возможность прерывания беременности по медицинским показаниям в связи с выявлением у плода не совместимого с жизнью врожденного порока развития сердца.
Классификация ВПС
ВПС можно классифицировать также на простые (наличие у пациента единственной аномалии) и сложные (сочетание нескольких аномалий). В международном классификаторе болезней ВОЗ некоторые часто сочетающиеся аномалии формирования сердца нередко объединены в одну нозологическую единицу, имеющую соответствующую кодировку, например «синдром гипоплазии левых отделов сердца» или «тетрада Фалло».
Тетрада Фалло
Клинические проявления (симптомы) ВПС не только весьма разнообразны, но и имеют характерный спектр, присущий конкретному возрастному периоду их естественного течения. К примеру, крупный дефект межжелудочковой перегородки в первые несколько месяцев жизни обычно не проявляет себя симптомами в силу особенностей физиологии легких у новорожденных и младенцев.
К полугоду жизни у ребенка развиваются симптомы сердечной недостаточности (частые простудные заболевания, плохой аппетит, сниженная толерантность к физической нагрузке, одышка, дефицит массы тела, анемия, нарушения сна), вызванные избыточным кровотоком в легких и перегрузкой левых камер сердца.
Однако позже, ко 2-3 годам жизни и старше, по мере развития необратимых опасных склеротических изменений в мелких сосудах легких указанные симптомы спонтанно регрессируют – наступает период мнимого благополучия. В эти сроки пациент уже либо операбелен условно, либо не операбелен вовсе.
Впоследствии клиническая картина характеризуется симптомами правожелудочковой недостаточности кровообращения и вторичного дефицита легочного кровотока на фоне склероза и обтурации мелких сосудов легких.
Деление пороков на «бледные» и «синие» (цианотичные), распространенное в научно-популярной литературе и сетевых ресурсах, носит весьма условный характер, так как не имеет отчетливой корреляции с гемодинамическими закономерностями естественного течения ВПС и не несет какого-либо прогностического значения. Так, две аномалии «простая транспозиция магистральных артерий» и синдром гипоплазии правых отделов сердца являют собой цианотичный ВПС, однако в первом случае возможность радикальной коррекции предопределяет благоприятный прогноз, в противоположность второму из приведенных ВПС.
В особую группу выделены ВПС у взрослых пациентов – корригированные или не корригированные ВПС у лиц 18 лет и старше. Их принято делить на первичные и вторичные.
Первичные – совокупность аномалий с относительно благоприятным естественным течением, позволяющим пережить детский возраст, впервые выявленных в возрасте старше 18 лет или выявленных в детском возрасте, но признанных инкурабельными (неизлечимыми). Это меньшая когорта пациентов.
Вторичные – у так называемых «GUCH-пациентов» (большая из двух когорт). Представлены широким спектром врожденных аномалий сердца, ранее оперированных в детском возрасте.
На базе клинических подразделений нашего Центра, профилированных на лечении пациентов с ВПС, выполняются все виды открытых хирургических, малоинвазивных хирургических (торакоскопических) и рентген-эндоваскулярных вмешательств (в том числе – гибридных) при самых разнообразных врожденных аномалиях развития и опухолевых заболеваниях сердца и магистральных сосудов.
Центр оснащен всем необходимым современным оборудованием для своевременной и полноценной диагностики ВПС, в том числе – пренатальной (внутриутробной). Ежегодно в нашем Центре получают необходимую хирургическую помощь около 3500 пациентов с ВПС. Выполняется более 900 рентген-эндоваскулярных процедур при врожденных аномалиях сердца и магистральных сосудов.
Пороки сердца: лечение
Согласно данным мировой статистики, на 1000 родов приходится 6-8 случаев появления детей с аномалиями сердечно-сосудистой системы. В частности, у малыша может быть диагностирован порок сердца.
К этой цифре следует добавить еще и те заболевания, которые не всегда диагностируются в младенчестве, например, различные нарушения ритма или пролапс митрального клапана. Однако около 97 % детей, оперированных в раннем возрасте, потом живут совершенно нормально.
Они создают семьи, работают, добиваются внушительных успехов в жизни, порок сердца навсегда перестает быть помехой. Поэтому так важны своевременная диагностика и правильное лечение (медикаментозное или хирургическое).
Симптомы и причины порока сердца
Более 21 миллиона человек в России страдают от сердечно-сосудистых заболеваний. И это 1/7 часть всего населения страны. Если говорить о детях, то ежегодно у 10 000 малышей диагностируется порок сердца.
Симптомы при этом замечаются далеко не сразу. Примерно 36 % из этих малышей умрут в течение года, если не получат своевременное лечение. При этом медикам хорошо известны основные причины развития таких аномалий в организме.
Многие недуги можно было бы предотвратить.
Причины врожденного порока сердца:
- генетический фактор;
- влияние радиации;
- употребление определенных лекарств (в зоне риска находятся препараты лития и варфарин);
- прием алкоголя во время беременности;
- употребление наркотиков;
- вирусные инфекции (особенно опасны в 1-ом триместре);
- контакт с больным краснухой во время беременности;
- прием антибиотиков (риск велик в 1-ом триместре);
- сахарный диабет у матери;
- многочисленные аборты до последней беременности;
- большой вес (на 35 % повышается риск развития пороков у ребенка).
Также есть такое понятие, как приобретенный порок сердца. Он возникает из-за:
- ревматизма;
- инфекционного эндокардита;
- атеросклероза;
- сифилиса;
- осложнений после определенных инфекций.
Симптомы обоих видов пороков примерно схожи. Как правило, больной достаточно быстро понимает, что у него возникли проблемы и пора обратиться к кардиологу за консультацией.
Конечно, он может не догадываться о том, что у него уже есть порок сердца. Симптомы далеко не всегда проявляют себя явно. Но важно периодически оценивать свое общее состояние.
Срочно записаться на прием к доктору нужно, если:
- Исчез здоровый цвет кожи. Как правило, появляется бледность, также может наблюдаться синюшность, особенно в носогубном треугольнике.
- Начинается одышка даже после небольшой прогулки.
- На ногах, животе и даже вокруг глаз легко заметить отеки.
- У младенца начинается одышка во время кормления его грудью.
- Появилась одышка после физических нагрузок, которые раньше казались легкими.
Разновидности пороков сердца
Сейчас медики называют сразу несколько заболеваний, являющихся чуть ли не типичными для россиян. Например, такой распространенный порок сердца, как дефект межпредсердной перегородки. Он возникает еще во время беременности, выявить его на УЗИ удается далеко не всегда.
В целом, все недуги можно разделить на две основные группы. К первой относятся болезни, появившиеся из-за обходных путей. Для них характерно, что обогащенная кислородом кровь попадает назад в легкие.
Вторая категория включает все недуги, которые связаны с появлением препятствий у кровотока. В итоге рабочая нагрузка на сердце резко возрастает.
Если говорить конкретнее, то к первой группе следует отнести:
- Дефект межжелудочковой перегородки или ДМЖП (примерно 15 %);
- Дефект межпредсердной перегородки или ДМПП (более 9 %).
- Незаращение артериального протока или ОАО (около 7 % случаев всех сердечно-сосудистых недугов).
Во вторую категорию входят сужения:
- аорты;
- легочного клапана;
- аортарльного клапана.
Кроме того, важно понимать, что многие врожденные нарушения «объединяются». К примеру, порок тетрада Фалло представляет собой сразу 4 недуга:
- ДМЖП;
- стеноз устья легочной артерии;
- чрезмерное увеличение правого желудочка;
- смещение аорты в сторону.
Порок сердца: операция
Ни один хирург не должен назначать операцию без четких показаний, подтвержденных обследованиями. В целом, можно выделить 3 основные группы операций:
- Закрытые. В этом случае нет прямого воздействия на сердце. Такой вариант используется обычно в качестве первого этапа обычной операции.
- Открытые. В этом случае нужно добраться непосредственно до полости сердца. Применяется аппарат искусственного кровообращения. Благодаря нему можно практически исключить осложнения, «выключить» сердце на время.
- Рентгенохирургические. Такой вариант подойдет, если у больного не слишком сложный порок сердца. Операция проводятся при помощи чрезвычайно тонкого катетера. На его конце может быть закреплен баллончик или заплата. Катетер доставляет устройства в необходимую часть сердца. За ходом операции медики следят при помощи монитора.
В зависимости от типа недуга и общего состояния пациента хирургические операции можно разделить еще на несколько групп:
- Экстренные. Они проводятся сразу после того, как установлен диагноз.
- Неотложные. Можно провести операцию через 2-3 дня или даже неделю, чтобы подготовить пациента.
- Плановые. Состояние больного относительно стабильно, однако жить как здоровый человек он не может. Недуг могут устранить через несколько месяцев после постановки точного диагноза.
Диагностика порока сердца
Опытный врач быстро определит, что у малыша или взрослого есть проблемы. Достаточно простого осмотра, чтобы заметить нарушения. Однако назвать болезнь будет сложно.
Для диагностики пороков сердца используются неинвазивные и инвазивные методы. К первым относятся манипуляции, при которых пациент испытывает минимум дискомфорта. Ему не делают уколы и не усыпляют.
К этим вариантам можно отнести:
- ЭКГ (от 450 до 850 рублей);
- рентген (от 1000 до 1500);
- УЗИ (от 1000 до 3000 рублей, в зависимости от сложности).
Инвазивными методами являются:
- зондирование сердца (стоит около 10-15 тыс. рублей);
- ангиокардиография (от 20 000 рублей).
При грамотной диагностике пороков сердца можно не сомневаться в том, что лечение будет подобрано правильно. Обычно достаточно лишь неинвазивных методов, в редких случаях они не показывают полную картину. Кроме того, стоимость инвазивных способов считается достаточно высокой.
Лечение порока сердца в МХЦ
Даже в самых сложных случаях можно найти пути решения проблемы. И далеко не всегда звучит как приговор диагноз «порок сердца».
Лечение можно подобрать таким образом, что уже через несколько недель или месяцев человек начнет радоваться жизни, забыв о недуге.
Главное, сразу обратиться к специалистам, которые смогут провести весь комплекс процедур для постановки правильного диагноза. В МХЦ «Открытая клиника» трудятся как раз такие профессионалы.
На современном оборудовании будет выявлено, что же является причиной болезни. Кроме того, мы назначим продуманное лечение порока сердца. Если понадобится хирургическое вмешательство, то мы направим вас к лучшим специалистам. Восстановиться после проведения операции можно будет в стационаре МХЦ «Открытая клиника».
Другие заболевания, которые мы лечим:
Аортокоронарное шунтирование на работающем сердце
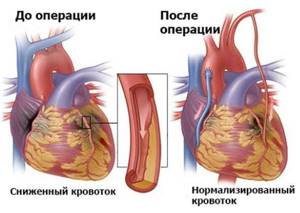
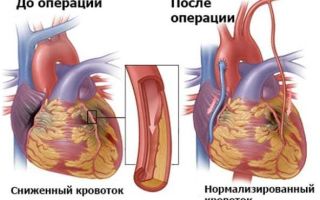
Аортокоронарное шунтирование (АКШ) – один из самых эффективных метод в лечении ишемической болезни сердца (ИБС). Операция выполняется на работающем сердце, без применения метода искусственного кровообращения и показана в тех случаях, когда поражение артерий сердца выражено настолько, что использование других методов восстановления коронарного кровотока невозможно.
В нашей клинике ФНКЦ ФМБА коронарное шунтирование выполняется несколькими методами:
Преимущества АКШ на работающем сердце
Показания к аортокоронарному шунтированию
Показания к АКШ определяются различной степенью поражения артерий и проявлениями ишемической болезни сердца:
- стенокардия, не поддающаяся медикаментозной терапии;
- сужение ствола левой коронарной артерии и главных сердечных артерий свыше 50%;
- ИБС со снижением фракции выброса.
Как правило, АКШ не проводится:
- выраженной полиорганной недостаточности;
- в течение первых месяцев после нарушения мозгового кровообращения;
- злокачественных новообразованиях.
Подготовка к аортокоронарному шунтированию
В ФНКЦ ФМБА перед проведением аортокоронарного шунтирования сердца врач составляет план предоперационного обследования. Оно включает лабораторные анализы и инструментальные исследования:
- общий анализ крови, мочи;
- биохимию крови;
- коагулограмма развёрнутая;
- АДФ агрегация тромбоцитов;
- группа крови и резус фактор;
- маркеры инфекций: ВИЧ, гепатит В, гепатит С, сифилис;
- Pro-BNP, СРБ;
- ЭКГ;
- Эхо-КГ;
- рентгенологическое обследование;
- ЭГДС (максимальная давность – 1 месяц). Исключение – пациенты с поражением ствола ЛКА;
- УЗДС брахиоцефальных артерий (максимальная давность – 3 месяца);
- УЗДС артерий нижних конечностей (максимальная давность – 3 месяца);
- УЗДС вен нижних конечностей (максимальная давность – 7 дней);
- ФВД (максимальная давность – 7 дней);
- УЗИ внутренних органов;
- коронарография.
При наличии сопутствующей патологии могут быть назначены дополнительные анализы:
- ОНМК в анамнезе – КТ головного мозга.
- заболевания щитовидной железы – ТТГ, Т4, Т3 (максимальная давность – 30 дней). Консультация эндокринолога при наличии изменений гормонального профиля.
- сахарный диабет – гликемическая кривая (максимальная давность – 7 дней). Консультация эндокринолога при гликемии более 10 ммоль/л.
- Подагра – мочевая кислота (максимальная давность – 1 месяц). При превышении значения в 420 мкмоль/л – консультация терапевта и подбор терапии.
- консультация стоматолога, уролога, гинеколога.
За день до операции пациента осматривает хирург и анестезиолог. Накануне АКШ рекомендуется легкий ужин не позднее 12 часов до операции, с ночи не есть, не пить, отменить прием лекарств. На ночь ставится очистительная клизма. Утром пациент принимает душ.
После подписания информированного согласия пациенту делается премедикация — вводятся лекарства, которые снизят эмоциональную напряженность, помогут успокоиться. Через 40-60 минут пациент доставляется в операционный блок.
В кардиологическом центре ФНКЦ ФМБА вы можете сдать все анализы и пройти исследования, рекомендованные врачом перед операцией. Структура нашего центра позволяет быстро пройти подготовительный предоперационный этап и получить результаты на руки. Имея свою лабораторию, мы отвечаем за правильность взятия анализов и качество клинико-лабораторных исследований.
Проведение АКШ
Аортокоронарное шунтирование на работающем сердце начинается с обеспечения доступа к месту проведения операции — послойно разрезается кожа, подкожные слои, мышцы.
Трансплантат (шунт) — здоровый участок вены или артерии — забирается из грудной клетки пациента или его конечности (бедра, голень).
Для выполнения операции на работающем сердце применяется специальное оборудование, позволяющее стабилизировать миокард в месте формирования анастомоза.
Один конец здорового сосуда подшивается к аорте, другой — к коронарной артерии ниже стенозированного/суженного участка. Затем восстанавливается полная работа сердца, рана ушивается, пациента переводят в отделение реанимации.
Коронарное шунтирование в большинстве клиник проводят с остановкой сердечной деятельности с применением аппарата искусственного кровообращения.
Использование этого метода связано с риском развития осложнений, которые удлиняют сроки восстановления, ухудшают выздоровление, могут привести к кровотечениям, инсульту, инфаркту.
Проведение операции без искусственного кровообращения – на работающем сердце – позволяет снизить риск послеоперационных осложнений.
После операции
В целом реабилитация и восстановление после АКШ без искусственного кровообращения проходит быстрее и легче. Если ранний послеоперационный период проходит без осложнений, то через сутки удаляют катетеры и пациента переводят в отделение, где он находится до 7-10 дней. Там будет отслеживаться состояние сердца и всего организма.
- В послеоперационном периоде пациенту индивидуально подбирается план реабилитации и назначается лечебная физкультура.
- Хорошим методом поддержания здоровья являются пешие прогулки длительностью от 10 минут в самом начале (после того как разрешат ходить) до 30-60 минут через 2-3 недели после операции.
- Важно, чтобы при физической нагрузке, ЧСС не поднимался выше 100-115 ударов в минуту и не было одышки.
- Если после операции и реабилитационного периода в палате – в отделении кардиохирургии вы переживаете о самостоятельном восстановлении, можете пройти программу реабилитации в нашем центре.
При выписке из стационара лечащий врач выдаст памятку о правилах профилактики после операции, назначит лекарственные препараты. Прием любых других препаратов, в том числе из домашней аптечки, должен быть согласован с кардиологом.
Курить, употреблять алкоголь после операции АКШ нельзя пожизненно. Также нужно будет соблюдать диету с уменьшенным содержанием соли, жиров, сладостей.
После вам необходимо будет пройти исследование сердца через 1 месяц, 3, 6, 12 месяцев. Это вы также можете сделать в нашем центре.
Стоимость АКШ
Несмотря на общее название «шунтирование на работающем сердце», существует несколько методов проведения этой операции. Врач выбирает метод в зависимости от показаний, сопутствующих заболеваний, состояния сердца и организма на момент вмешательства.
Важно знать, что АКШ часто проводится в сочетании с другими методами лечения и операциями. К примеру, может выполняться АКШ и сразу этапно удаляться опухоль в любом органе, или АКШ выполняется в сочетании с операцией на сонной артерии или с операцией на клапанах сердца. Если же у пациента аритмия, то АКШ может выполняться в сочетании с РЧА легочных вен.
Операция аортокоронарного шунтирования в нашей клинике может проводиться в рамках бесплатной высокотехнологичной медицинской помощи по ВМП или платно.
Аортокоронарное шунтирование в условиях искусственного кровообращения с пластикой/протезированием клапана или аневризмэктомией
235 000 ₽
- Окончательная стоимость лечения определяется исходным состоянием пациента (сопутствующие заболевания, выраженность ХСН), а также его подготовленностью к операции, наличием необходимых анализов и исследований.
- Стоимость может варьироваться от 420 000 до 450 000 рублей.
- В нее входит:
- операция, цена которой указана выше;
- предоперационное обследование (для пациентов, которые не сделали обследование до госпитализации);
- расходные материалы;
- анестезия;
- лекарственные препараты, медикаментозное лечение;
- комфортность палаты и длительность нахождения в клинике.
Многолетний опыт кардиохирургов ФНКЦ ФМБА подтвержден большим числом успешных операций по разным методам: все вмешательства проводятся по современным рекомендациям на высокотехнологичном оборудовании. Абсолютно все обследования вы можете пройти непосредственно в ФНКЦ ФМБА по плану, составленному врачом.
Гуз оккд | операции при пороках сердца
Операции при пороках сердца
В период с 2009 по 2018 г. кардиохирургами было проведено более 1600 операций по коррекции врожденных и приобретенных пороков сердца у взрослых и детей. В рамках партнерских договоренностей с клиниками кардиологического профиля на операциях присутствуют практикующие кардиохирурги из России и зарубежья.
ОБ ОТДЕЛЕНИИ
Виды операций
- реконструктивные вмешательства при осложненных формах ишемической болезни сердца, сопровождающихся митральной недостаточностью, аневризмой левого желудочка;
- протезирование клапанного аппарата механическими и биологическими протезами клапанов сердца;
- пластические клапаносберегающие операции у пациентов с приобретенными пороками клапанов сердца. При выполнении вмешательства на клапанах операция дополняется ремоделированием предсердия и, по показаниям, левого желудочка для приближения к индексированным физиологическим нормам. Особое внимание уделяется восстановлению и/или сохранению синусового ритма.
Что такое врожденные пороки сердца?
- Врожденные пороки сердца – следствие неправильного формирования сердца и сосудов во время внутриутробного развития плода в результате ряда генетических сбоев или хромосомных мутаций. Такие изменения в работе генов могут происходить по причине наследственной предрасположенности, а также под влиянием внешних факторов, например, инфекционных заболеваний во время беременности.
- Большинство пороков сердца требуют хирургического вмешательства. Каждый четвертый из новорожденных с врожденным пороком сердца нуждается в операции в течение первого месяца жизни.
Существуют «малые сердечные аномалии», которые не требуют коррекции.
Необходимость проведения операции на сердце определяется кардиологом на основании результатов, полученных при проведении диагностики, одним из основных методов которой является УЗИ (ультразвуковое исследование) сердца.
Что такое приобретенные пороки сердца
Это группа заболеваний, сопровождающихся нарушением строения и функций клапанного аппарата сердца, и ведущих к изменениям внутрисердечного кровообращения. Такие пороки могут протекать как скрытно, так и проявляться одышкой, сердцебиением, утомляемостью, болями в сердце, склонностью к обморокам. При неэффективности консервативного лечения проводится операция.
Виды приобретенных пороков сердца:
- митральная недостаточность (недостаточность левого предсердно-желудочкового клапана). При длительном течении болезни происходит застой сначала в малом, а затем и большом круге кровообращения. В декомпенсированной стадии появляются цианоз, одышка, сердцебиение, отеки на нижних конечностях, болезненная, увеличенная печень.
- митральный стеноз (сужение левого предсердно-желудочкового отверстия). Стенозирование митрального отверстия обусловлено сращением створок клапана, их уплотнением, утолщением, а также укорочением сухожильных хорд. При декомпенсации и развитии застоя в малом круге кровообращения появляются кашель, кровохарканье, одышка, сердцебиение и перебои, боли в сердце.
- недостаточность клапана аорты (аортальная недостаточность) развивается при неполном смыкании полулунных заслонок, в норме перекрывающих отверстие аорты, в результате чего кровь в диастолу поступает из аорты назад в левый желудочек. Со временем развивается относительная коронарная недостаточность, проявляющаяся ощущениями толчков и болями в области сердца, головокружением, обмороками.
- аортальный стеноз (сужение или стеноз устья аорты) препятствует изгнанию крови в аорту. Нарушение кровоснабжения миокарда приводит к появлению болей в сердце стенокардического типа; уменьшение кровоснабжения мозга – к головным болям, головокружению, обморокам.
- трикуспидальная недостаточность (недостаточность правого предсердно-желудочкового клапана), часто сочетается с митральными пороками сердца, когда в связи с высоким давлением в малом круге кровообращения возрастает нагрузка на правый желудочек. В результате длительного венозного застоя в большом круге кровообращения трикуспидальный порок сердца нередко сопровождается тяжелой сердечной недостаточностью, нарушением функций почек, печени, желудочно-кишечного тракта.
Диагностика пороков сердца
- У пациентов с подозрением на порок сердца выясняется самочувствие в покое, переносимость ими физических нагрузок, уточняется ревматический и иной анамнез, приводящий к формированию дефектов клапанного аппарата сердца.
- Для диагностики ритма сердца проводится ЭКГ и суточное мониторирование ЭКГ по Холтеру.
- Проводится эхокардиография, которая диагностирует сам порок, площадь атриовентрикулярного отверстия, состояние и размеры клапанов, определяет давление в легочном стволе, фракцию сердечного выброса.
- Проводятся лабораторные исследования – ревматоидные пробы, определение сахара, холестерина, общеклинические анализы крови и мочи. Подобная диагностика проводится как при первичном обследовании пациентов с подозрением на порок сердца, так и в диспансерных группах больных с установленным диагнозом.
ПОСМОТРЕТЬ ПРАЙС ПЛАТНЫХ УСЛУГ
Замена сердечного клапана. Показания и этапы операции
содержание
Замена сердечного клапана – в настоящее время это очень эффективная процедура с малым риском осложнений. Она показана больным с симптомами стеноза аортального клапана. Отказ от этой передовой хирургической технологии для некоторых больных означает существенное сокращение продолжительности жизни или опасность внезапной смерти.
Если нет явных противопоказаний к операции (например, ишемическая болезнь сердца, перенесённый инфаркт), то обычно эта операция назначается и рекомендуется всем больным со степенью стеноза выше средней.
При тяжёлых симптомах (боль в груди, обмороки, проблемы с дыханием) продолжительность жизни многих больных без операции на сердце не превышает 5 лет, поскольку заболевание со временем прогрессирует.
Операция по замене сердечного клапана может производиться открытым способом или малоинвазивно.
Хотя это довольно сложная процедура, огромный опыт такого хирургического лечения в настоящее время значительно снизил возможные риски. Все этапы отработаны до мелочей.
Во время замены клапана учитывается возможность осложнений и внештатных ситуаций, поэтому операционная и медицинский состав подготавливаются с учётом разного развития ситуации в ходе операции.
Замена сердечного клапана проходит в восемь этапов. Перед этим больной проходит подготовку к операции (амбулаторно или в условиях стационара), соблюдая определённые назначения и принимая ряд препаратов. В некоторых случаях необходима, наоборот, отмена регулярно принимаемых лекарств.
2.Этапы операции
На первом этапе больного подключают к кардиомониторам, обрабатывается грудная клетка, подводятся дыхательные трубки от аппарата искусственного дыхания, который подключается только после того, как начнет действовать наркоз (т.е. единственным дискомфортом для больного может стать некоторое першение и саднение в горле после операции).
Анестезиолог вводит пациента в состояние общего наркоза. С этого момента оперируемый не ощущает ничего.
Через пищевод в область сердца помещается ультразвуковое устройство, транслирующее изображение сердца на монитор в течение всей операции.
Второй этап – это открытие грудной клетки. После разметки кардиохирург делает разрез на груди от вершины грудной клетки до пупка. При малоинвазивном методе длина разреза меньше на две трети.
Целью третьего этапа является подключение к аппарату, обеспечивающему искусственное кровообращение. Во время операции обогащение крови кислородом происходит вне лёгких, затем она возвращается в аорту и движется по большому кругу кровообращения.
На этом этапе хирург останавливает сердце, промывает его и помещает в специальный раствор, поддерживающий его жизнеспособность вне кровообращения.
Четвёртый и пятый этапы – это собственно замена клапана. Аорта разрезается, удаляется больной клапан. Если поражена и часть аорты, она тоже удаляется и ставится трансплантат. Отверстие клапана замеряется для подбора нового клапана нужного размера. Новый клапан пришивается, затем необходимо проконтролировать отсутствие истечений через него.
Шестой этап – это отключение от аппарата искусственного кровообращения. Зашивается аорта, из полости сердца удаляется попавший в него воздух. Сердце начитает биться под током собственной крови. Если наблюдается неровный ритм, применяется электрошок, который восстанавливает ровный пульс.
Седьмой этап – закрытие грудной клетки. Кости и ткани сшиваются, грудина закрывается швом, которые остаётся видимым на всю жизнь.
Вся операция обычно длится от 2 до 5 часов.
Немаловажным для исхода лечения является восьмой этап. Начинается он в палате интенсивной терапии. Выписка из стационара происходит на 5-9 день после операции. Послеоперационная реабилитация продолжается амбулаторно.
3.Эффективность операции протезирования аортального клапана
Эффективность операции по замене сердечного клапана во многом зависит от состояния больного на момент операции и некоторых факторов:
- наличие сердечной недостаточности;
- причины сердечной недостаточности;
- серьезные нарушения сердечной деятельности;
- другие серьезные заболевания.
4.Срок функционирования сердечных клапанов
На сегодняшний день в хирургии сердца применяют два вида имплантатов сердечных клапанов: искусственные и биологические. Первые — долговечные, но их установка связана с пожизненным приёмом ряда препаратов для устранения риска тромбообразования. Биологические клапаны наиболее близки живым тканям, но быстрее изнашиваются.
Кардиологи постоянно ведут работу по разработке и внедрению в медицинскую практику новых типов клапанов, сочетающих в себе лучшие свойства обоих видов — долговечность и максимальную приемлемость для организма. Срок службы искусственных клапанов 10-15 лет. Более новые материалы пока только проходят изучение.
Широкая практика их применения в ближайшем будущем даст кардиологам более точную информацию о сроке их службы.