- Грудные младенцы и дошкольники
- Дети школьного возраста
- Подростки
Заболевание лечит: Детский кардиолог
Тахикардия – это нарушение у ребенка ритма сердца, учащенное сердцебиение. У детей разных возрастов – разные нормы по числу сердечных сокращений в минуту:
- новорожденные дети – 110-170;
- 1 год – до 162;
- 1-2 года – 154;
- 2-4 года – 140;
- 4-6 лет – 126;
- 6-8 лет – 118;
- 9-10 лет – 108.
Что значит тахикардия у ребенка?
Детские кардиологи считают заболеванием, когда число ударов сердца в минуту превышает норму на 20-30.
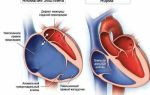
На заметку! В синусовом узле в правом предсердии зарождается импульс, который распространяется на предсердия и заставляет их сокращаться.
Импульс на короткое время задерживается в атриовентрикулярном узле между желудочками и предсердиями и передается на желудочки, вызывая их сокращение.
Синусовый узел самостоятельно создает импульсы внутри себя с определенной частотой. Это называется «синусовый ритм».
Тахикардия – это не самостоятельное заболевание, а признак какой-то другой патологии.
Однако бывает физиологическая тахикардия, которая возникает при физической нагрузке, эмоциональном возбуждении, во время еды, при подъеме температуры тела.
Это состояние совершенно неопасно и не угрожает жизни ребенка. Тахикардия может возникать даже у новорожденного ребенка, если он смеется, старается совершать новые для него движения и др.
Разновидности нарушений ритма сердцебиения
Тахикардия делится на три основных типа:
- Синусовая – наиболее распространенная. При ней увеличивается ЧСС в синусовом узле. Чаще всего появляется во время физических нагрузок. Однако может быть первым признаком вегетососудистой дистонии по гипертоническому типу и других болезней сердечно-сосудистой системы.
- Пароксизмальная (эктопическая) – резкое увеличение числа сердечных сокращений в два или три раза. Проявляется одышкой, болью в животе, синюшностью кожи и слизистых оболочек. Источник: Е.Л. Бокерия Эктопическая предсердная тахикардия у детей: клиника, диагностика и лечение // Анналы аритмологии, 2006, №3, с.16-19
- Хроническая – состояние, при котором у ребенка снижается артериальное давление, бывают судороги, удушье, боль в грудной клетке. Лечение обычно представляет собой изменение образа жизни. Родители должны оберегать ребенка от психоэмоциональных и физических нагрузок, следить за его режимом дня, обеспечить правильное питание и общее закаливание организма.
Причины заболевания
Рассмотрим отдельно причины патологии у грудных детей и дошкольников, школьников, подростков.
Грудные младенцы и дошкольники
У грудных детей выраженной тахикардией считается ЧСС более 200 в минуту. У дошкольников – в зависимости от возраста, более чем:
- полгода – 185;
- 1 год – 160;
- 2 года – 150;
- 3 года – 140;
- 4 года – 135;
- 5 лет – 120;
- 6 лет – 115.
Причинами могут быть:
- гипоксия плода во время родов;
- анемия;
- обезвоживание организма;
- лихорадка;
- перегрев;
- простудные заболевания;
- врожденные пороки сердца, которые диагностируются еще до рождения и требуют постоянного наблюдения. Источник: А.И. Сафина, И.Я. Лутфуллин, З.А. Гайнуллина Нарушения ритма сердца у новорожденных // Практическая медицина, ноябрь 2010, №6(45), с.75-79
Часто дошкольники не хотят делать ЭКГ и вообще идти к врачу, они капризничают, беспокоятся, плачут. В таких условиях электрокардиограмма обязательно покажет, что у ребенка тахикардия. Поэтому исследование лучше проводить во время сна или после максимального успокоения.
Дети дошкольного возраста
Показатели выраженной тахикардии – следующие (более чем ударов в минуту):
- 7 лет – 110;
- 8-10 лет – 105;
- 11 лет – 104;
- 12 лет – 102.
Основные причины повышения ЧСС в этом возрасте – это эмоциональные и физические нагрузки. Однако есть ряд заболеваний, которые дают такую симптоматику в этой возрастной группе:
- миокардит;
- ревматическая лихорадка первичной формы;
- синдром длинного интервала Q-T;
- синдром Вольфа-Паркинсона-Уайта.
При двух последних синдромах тахикардия не синусовая. При синдроме Вольфа-Паркинсона-Уайта она суправентрикулярная, а ЧСС повышается до показателей более 140 ударов в минуту.
При удлиненном интервале Q-T появляются пароксизмы (усиление) желудочковой тахикардии, при этом могут случаться обмороки, а ЧСС увеличивается до более чем 140 в минуту. Источник: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6595346/ Ranjit I. Kylat and Ricardo A. Samson Permanent junctional reciprocating tachycardia in infants and Children // J Arrhythm. 2019 Jun; 35(3): 494–498
Подростки
О выраженной тахикардии в этом возрасте говорят, когда пульс становится больше, чем (ударов в минуту):
- 13 лет – 100;
- 14-15 лет – 98.
Основные причины повышения значений ЧСС у подростка:
- быстрый рост, вызывающий железодефицитную анемию;
- увлечение диетами;
- психофизическая утомляемость;
- вредные привычки;
- плохая физическая подготовка;
- избыточная выработка гормонов щитовидной железы;
- повышенное артериальное давление;
- хронические патологии сердца и легких.
Симптомы тахикардии у детей
Симптоматика и ее интенсивность варьируются, в зависимости от вида заболевания и его продолжительности.
Основные проявления:
- неопределенный дискомфорт в области сердца;
- ощущение сердцебиения, стук сердца в ушах;
- нехватка воздуха, одышка;
- бледность или посинение кожи и слизистых (в тяжелых случаях);
- слабость, быстрая утомляемость, вялое сосание у новорожденных;
- тошнота на фоне головокружений;
- плач, беспокойство;
- эмоциональное возбуждение;
- предобморочное состояние, потеря сознания;
- потливость.
Методы диагностики
- Электрокардиография (ЭКГ) . Изучив распечатку, врач уже сможет определить тип тахикардии и увидеть, например, сердечную недостаточность.
- Суточное мониторирование по Холтеру – предназначено для выявления пароксизмальной тахикардии. К коже ребенка прикрепляют электроды, соединенные с компактным аппаратом, который круглосуточно снимает показания.
Бывает, что нужно более суток.
- УЗИ сердца (Эхо-КГ) – позволяет увидеть строение сердца, нарушение структуры, визуализировать крупные сосуды и сердечные клапаны и камеры, толщину стенок органа, оценить его сократительную функцию. УЗИ позволяет увидеть пороки сердца.
- Клинический анализ крови, направленный на выявление анемии.
При ней происходит компенсаторное ускорение ЧСС.
- Биохимический анализ крови на уровень глюкозы и электролитный состав.
- Анализ крови на гормоны щитовидки.
- Электроэнцефалография (ЭЭГ).
- МРТ сердца – в редких случаях.
- Электрофизиологическое исследование (ЭФИ) сердца – нужно, чтобы оценить электрическую активность и найти источник импульсов при пароксизмальном типе тахикардии.
Лечение заболевания
Как лечить тахикардию, будет понятно после того, как у ребенка выявят ее причину. Лечением такой патологии занимается кардиолог и другие узкопрофильные специалисты, в зависимости от результатов обследования. Например, при проблемах со щитовидной железой это будет эндокринолог.
Важно! Если вы обнаружили у ребенка тахикардию, то до консультации с врачом исключите из его рациона любые стимуляторы – чай, кофе, шоколад, максимально оградите от стрессов.
Терапия подбирается индивидуально с учетом основного заболевания, вызывавшего тахикардию. Если у ребенка нарушения функции ЦНС, то врач-невролог назначит успокоительные препараты. При патологиях сердца терапию проводит кардиолог. При этом заболеваний сердца очень много, поэтому и подходы к лечению различаются.
Так, если инфекция спровоцировала миокардит, то нужно будет принимать антибиотик. При аутоиммунных заболеваниях, приведших к аритмии, назначают цитостатики и глюкокортикостероиды.
Также при любом заболевании, вызвавшем тахикардию, кардиолог может в любом случае назначить препарат, который сделает сердечный ритм реже, чтобы снять нагрузку с сердца.
Что делать, если у ребенка приступ тахикардии, до приезда врачей?
Пока не приехала «скорая», есть несколько способов облегчить состояние ребенка:
Самое главное – успокоить ребенка, открыть окно или форточку, чтобы в помещение шел свежий воздух. Затем можно принять следующие меры:
- Обтереть лицо ребенка холодной водой, а затем положить ему на лицо ткань, смоченную в холодной воде.
- Пусть ребенок закроет глаза, после чего вы аккуратно на несколько секунд надавите ему на глазные яблоки. Это спровоцирует рефлекс, при котором снижается ЧСС.
- Проведите пробу Вальсальвы – ребенок должен плотно закрыть рот и нос и натужиться, как будто хочет сделать выдох.
- Помассируйте каротидный синус, то есть место, в котором сонная артерия разделяется на две ветви – наружную и внутреннюю. Находится это место примерно там, где щитовидный хрящ с обеих сторон шеи. Нащупать щитовидный хрящ легко, у мужчин это называется «кадык». После этого проведите пальцами чуть вниз, и сразу под кадыком вы почувствуете каротидный синус по характерной пульсации. Надавите на него и в течение нескольких минут массируйте. Источник: Л.А. Балыкова, И.С. Назарова, А.Н. Тишина Лечение аритмий сердца у детей // Практическая медицина, сентябрь 2011, №(53), с.30-37
Профилактика болезни
Чтобы не только сердце, но и весь организм был крепким и здоровым, нужно в первую очередь нормализовать рацион. Необходимо исключить все кофеинсодержащие напитки, а также шоколад, жареную пищу и уменьшить количество сахара. Самая лучшая диета – растительно-молочная.
Полезны фруктовые соки, свежие овощи. Подкрепить эффект от диеты помогут витаминные комплексы. Ребенку обязательно нужно принимать магний и калий, которые нормализуют сердечный ритм. Предварительно проконсультируйтесь с врачом.
И обязательно включите в дневной распорядок ребенка умеренные физические нагрузки, например утреннюю гимнастику. Она стимулирует работу сердца и повышает его стойкость к выбросу избыточного количества адреналина. В итоге снижается раздражительность, нормализуется эмоциональный фон.
При этом нельзя перенапрягаться, любые занятия должны быть умеренными. Очень полезно, например, плавание.
Источники:
- Е.Л. Бокерия. Эктопическая предсердная тахикардия у детей: клиника, диагностика и лечение // Анналы аритмологии, 2006, №3, с.16-19.
- А.И. Сафина, И.Я. Лутфуллин, З.А. Гайнуллина. Нарушения ритма сердца у новорожденных // Практическая медицина, ноябрь 2010, №6(45), с.75-79.
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6595346/ Ranjit I. Kylat and Ricardo A. Samson. Permanent junctional reciprocating tachycardia in infants and Children // J Arrhythm. 2019 Jun; 35(3): 494–498.
- Л.А. Балыкова, И.С. Назарова, А.Н. Тишина. Лечение аритмий сердца у детей // Практическая медицина, сентябрь 2011, №(53), с.30-37.
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
| Прием (осмотр, консультация) врача-кардиолога первичный, лечебно-диагностический, амбулаторный | 1750 руб. |
| Назначение схемы лечения (на срок до 1 месяца) | 1800 руб. |
| Консультация (интерпретация) с анализами из сторонних организаций | 2250 руб. |
| Консультация кандидата медицинских наук | 2500 руб. |
| Электрокардиография (ЭКГ) | 1400 руб. |
| Эхокардиография (УЗИ сердца) | 3500 руб. |
- Все врачи
- Маршала Захарова, 20
- Выборгское шоссе, 17к1
Эктопические нарушения ритма и мерцательная аритмия у детей
Эктопические – значит такие, которые исходят не из синусового узла. Такие нарушения ритма возникают, если в сердце есть врожденные или приобретенные участки, генерирующие дополнительное электрическое возбуждение.
К эктопическим нарушениям ритма относятся:
- экстрасистолии или внеочередные нарушения сердца;
- ускоренные ритмы или тахикардия;
- мерцательная аритмия.
Экстрасистолия
Это внеочередное сокращение всех камер сердца или его частей. Ребенок может ощущать перебои, удар в грудь, кратковременную остановку, жар в сердце и горле, однако некоторые дети вообще ничего не чувствуют.
Экстрасистолы возникают в таких случаях:
- периоды психического и физического напряжения;
- смена погоды;
- при избыточной массе тела и гиперстенической конституции – выглядят старше своих лет;
- желудочковые – при органических болезнях сердца.
У здорового ребенка тоже может возникнуть экстрасистолия, которая проходит без последствий.
Пароксизмальная тахикардия
Это вариант ускоренного патологического ритма. Возникает резкое учащение сокращений сердца, иногда до 180 – 200 ударов в минуту, которое внезапно прекращается. Такие приступы характерны для детей 4 -5 лет, особенно после вирусной инфекции. Они опасны только на первом году жизни, дети постарше переносят без тяжелых последствий для здоровья.
Приступу предшествует чувство напряжения, головокружение, неприятные ощущения в сердце. Во время приступа дети тревожны, они бледнеют, потом синеют, появляется одышка, могут быть боли в животе и подложечной области.
Если во время приступа выслушать сердце, то слышен особый ритм – эмбриокардия или сердцебиение как у плода. Пульс не удается подсчитать, наполнение малое, артериальное давление снижено.
Самая тяжелая форма – наджелудочковая, развивается врожденных пороках сердца, кардитах, передозировке атропина.
Мерцательная аритмия
У детей бывает редко, бывает при органических сердца или токсических поражениях – тиреотоксикозе, передозировке лекарств. Мышечные волокна предсердий возбуждаются хаотически. Сердце работает, но не может обеспечить эффективного кровообращения.
Диагностика и лечение
Все расстройства ритма отлично видны на ЭКГ, лечат основное заболевание. Опытный педиатр из детского центра поможет подобрать лечение.
Нарушения ритма сердца | Компендиум
Пальпация лучевой артерии, оценка венозной пульсации, определение регулярности тонов сердца при аускультации помогают оценить автоматизм и проводимость, представив их во врачебном сознании как ритм сердца. Частота (ЧСС) и регулярность сердечных сокращений значительно определяют гемодинамику, будучи сами во многом зависимы от ее состояния.
Система специализированных клеток водителей ритма и проводящей системы сердца составляет незначительную долю общей массы миокарда.
В норме сокращения сердца вызываются электрическими импульсами, возникающими в синусовом узле. Синусовый (синоатриальный) узел расположен в месте впадения верхней полой вены в правое предсердие. Он является водителем ритма первого порядка, генерируя первичные электрические разряды в здоровом сердце.
При накожном отведении ЭКГ его активность не улавливается, но ритмические разряды, регулируемые вегетативной нервной системой и циркулирующими в крови катехоламинами, случаются за 80–120 мс до начала волны зубца Р.
Затем импульсы проводятся через предсердия, достигают атриовентрикулярного узла, поступают через пучок Гиса в желудочки и через ножки пучка Гиса попадают на волокна Пуркинье, откуда уже переходят на сократительные клетки миокарда.
То есть ритм сердечной деятельности определяется состоянием системы возбуждения, проведения, собственно миокарда и сложным влиянием массы экстракардиальных факторов.
Синоатриальный и атриовентрикулярный узел, другие участки проводящей системы способны к автономной деполяризации. Но синоатриальный узел оказывает наивысшую активностью и доминирует над ниже расположенными более медленными водителями ритма (второго и третьего порядка).
Ритм сердца регулируется корой головного мозга, ретикулярной формацией, продолговатым мозгом, сердечно-сосудистым регулирующим центром (парасимпатический замедляющий, симпатический ускоряющий, симпатический сосудосуживающий).
Блуждающий нерв (парасимпатическое влияние) угнетает функцию синусового узла и может вызвать синусовую брадикардию, синусо-предсердную блокаду и отказ синусового узла, ускоряет проведение в предсердиях и укорачивает их рефрактерный период, замедляет проведение в AV-узле и может вызвать различные степени AV-блокады, угнетает сократимость миокарда предсердий и желудочков. Симпатический нерв повышает автоматизм синусового узла и вызывает тахикардию, ускоряет проведение в AV-узле и укорачивает интервал P–Q, повышает возбудимость AV-узла и может обусловить активный узловой ритм, укорачивает систолу и увеличивает силу сокращения миокарда, повышает возбудимость миокарда предсердий и желудочков и может вызвать мерцание. Синусовый и атриовентрикулярный узлы находятся исключительно под влиянием блуждающего нерва, в меньшей степени — симпатического. Желудочки контролируются только симпатическим нервом. Из других механизмов, регулирующих ритм сердца, известны гуморальный (рСО2,О2, pH крови), геморецепторный, прессорецепторный рефлексы, рефлексы Бейнбриджа, Геринга — Брайера, Бецольда — Яриша.
Дыхательную синусовую аритмию, обусловленную колебаниями тонуса блуждающего нерва, достаточно часто регистрируют у детей и подростков. С возрастом эти колебания ритма становятся менее выраженными, но полностью не исчезают.
Нарушения ритма сердца проявляются учащением, урежением сокращений, их нерегулярностью. Нерегулярный ритм при мониторировании определяют и у здоровых людей. Чем старше пациент, тем выше вероятность колебания длительности сердечного цикла. Более того, строго постоянный ритм служит основанием для диагноза «ригидный синусовый узел».
Преходящие и бессимптомные нарушения ритма сердца у здоровых субъектов не отягощают прогноз. Но если аритмия возникла на фоне заболевания сердца, патологии иных органов и систем, то она требует адекватного обследования и лечения. То есть все время надо помнить, что аритмия не всегда связана с собственно кардиальной патологией.
Для их расшифровки и оценки возможного влияния на организм необходимо учитывать общую клиническую картину, гемодинамику в важнейших органах, прежде всего в мозгу.
Обычно у одного и того же больного одновременно регистрируют несколько форм нарушений ритма: брадиаритмию, тахикардию и экстрасистолию, брадикардию с гетеротопными экстрасистолами и т. п.
При сборе анамнеза необходимо обратить внимание на периоды сердцебиений, приступы слабости, адинамии, синкопальные состояния, тошноту, приступы судорог, выделение больших количеств светлой мочи после приступа.
Очень важны сведения о предшествующих заболеваниях, инфаркте, кардитах, признаках застойной сердечной недостаточности. Имеет значение выяснение возможных провоцирующих факторов: кофе, никотин, алкоголь, физическое или психическое перенапряжение.
Информативны сведения о применявшихся препаратах, особенно наперстянки.
При аускультации изменение интенсивности 1-го тона при задержке дыхания — признак мерцания предсердий или атриовентрикулярной диссоциации при желудочковой тахикардии и полной AV-блокадой.
Мерцание предсердий характеризуется непрерывно меняющейся интенсивностью 1-го тона в сочетании с выраженной аритмией.
Желудочковая тахикардия проявляется регулярным ритмом и ускоренной сердечной деятельностью, а полная AV-блокада — регулярным, но очень медленным ритмом. Аритмия вызывается колебаниями САД.
Регулярный ритм в зависимости от ЧСС может свидетельствовать о следующих состояниях:
Нарушения сердечного ритма (аритмии) у детей
Аритмии — это любой сердечный ритм, отличающийся от нормального синусового ритма изменениями частоты, регулярности, источника возбуждения сердца, нарушением проводимости.
Аритмии разнообразны по происхождению, механизму развития, встречаются во всех возрастных группах, что во многом определяет трудности диагностики и лечебной тактики детского врача-кардиолога.
Нарушения сердечного ритма (аритмии) у детей: кардиальные, экстракардиальные и сочетанные
Все причины нарушения ритма и проводимости можно разделить на кардиальные, экстракардиальные и сочетанные. К кардиальным причинам относятся органические заболевания сердца (кардиты, кардиомиопатии, кардиомиодистрофии, врожденные и приобретенные пороки сердца).
К экстракардиальным — нарушения иннервации сердца при повреждении ЦНС и вегетативной нервной системы, наследственно детерминированная неполноценность вегетативной регуляции, гуморальное воздействие, психогенные расстройства. К сочетанным — поражение миокарда и возникновение импульсов, идущих к ЦНС из зоны поражения.
К возникновению аритмий приводит нарушение условий формирования возбуждения и его проведения в сердце.
Современная классификация механизмов аритмий предусматривает выделение аритмий, связанных с нарушением процессов образования импульсов, проведения возбуждения, и комбинированных аритмий.
Аритмии у ребенка, вызванные нарушением образования импульсов
Наиболее часто встречающимся нарушением ритма, связанным с нарушением образования импульса, является экстрасистолия — преждевременное сокращение всего сердца или какого-нибудь его отдела по отношению к основному водителю ритма.
Экстрасистолы могут возникать у практически здоровых детей (предсердные экстрасистолы у 0,7 %), у больных с хроническими очагами инфекции, при вегетативной дисфункции, у детей с поражениями миокарда, при наличии добавочных пучков проводниковой системы (синдромы предвозбуждения желудочков).
Тахиаритмия у детей
Пароксизмальная тахикардия и непароксизмальная тахикардия являются наиболее частыми видами тахиаритмий у детей, требующими лечения или оказания неотложной помощи. Эти нарушения отличаются механизмами возникновения, началом и продолжительностью.
Пароксизмальная тахикардия внезапно начинается после экстрасистолы или в результате синдромов предвозбуждения, приступ длится несколько секунд, минут или затягивается на 2-3 ч, прекращается также внезапно с компенсаторной паузой. Число сердечных сокращений обычно превышает возрастную норму в два раза.
Непароксизмальная тахикардия возникает в результате активности гетерогенных очагов автоматизма. Начало медленное, в конце приступа нет компенсаторной паузы, приступ затягивается на длительное время, число сердечных сокращений до 150—160 уд/мин. При затяжных приступах тахикардии возможно развитие сердечной недостаточности.
Мерцательная аритмия у детей
У детей чаще встречается трепетание предсердий (число предсердных сокращений до 300 в 1 мин). В основе заболевания лежат органические изменения в миокарде в сочетании с вегетативной дисфункцией.
При мерцании предсердий систола предсердий заменяется сокращением отдельных волокон (свыше 300 сокращений в 1 мин).
Различаются брадиаритмическая (число желудочковых сокращений не превышает 60—80 уд/мин) и тахиаритмическая (число желудочковых сокращений более 100 уд/мин) формы. Прогноз зависит от степени миокардиальной недостаточности.
Синдром преждевременного возбуждения желудочков
Синдром преждевременного возбуждения желудочков возникает в результате того, что синусовый импульс активизирует часть миокарда желудочков не обычным путем, а по более коротким дополнительным проводниковым трактам.
Аритмии у детей, вызванные нарушением проведения возбуждения
Аритмии, вызванные нарушением проведения возбуждения. Проведение импульса может быть прервано в любом участке проводниковой системы. В зависимости от локализации различаются синоаурикулярная, внутрипредсердная, атриовентрикулярная и внутрижелудочковая блокады.
- Синоаурикулярная блокада характеризуется блокадой или замедлением проведения импульсов из синусного узла к предсердиям.
- При внутрипредсердной блокаде нарушается проведение импульсов по межпредсердным проводящим путям.
- При атриовентрикулярной блокаде нарушается проведение импульсов от предсердий к желудочкам.
Внутрижелудочковая блокада (блокада пучка Гиса и его разветвлений). Комплекс QRSи зубец Г изменяются в результате асинхронного возбуждения желудочков, связанного с нарушением проведения импульса по ножкам пучка Гиса.
Комбинированные аритмии у детей
Комбинированные аритмии. Парасистолия — это нарушение ритма, в основе которого лежит существование двух независимых друг от друга очагов образования импульса. Водителем основного ритма является обычно синусный узел.
Эктопический очаг располагается чаще всего в желудочках, очень редко — в АВ-соединении или предсердиях. В зависимости от этого различаются желудочковые, атриовентрикулярные, предсердные парасистолы.
Парасистолы могут регистрироваться на фоне мерцательной аритмии, могут сочетаться с желудочковыми экстрасистолами, блокадой ножек пучка Гиса. Чаще всего парасистолы одиночные, изредка трансформируются в желудочковую тахикардию.
Ишемия миокарда
Ишемия миокарда, особенно субэндокардиальной области, которая хуже всего снабжается кровью, часто встречается у детей при тяжелой общей гипоксемии, тяжелом стенозе устья аорты и легочного ствола, коронарной недостаточности.
Клинические проявления аритмий у детей
Клинические проявления аритмий неспецифичны, иногда вообще не выражены или проявляются в стертой форме, и диагноз устанавливается лишь на основании данных ЭКГ.
Дети чаще всего предъявляют жалобы на сердцебиения, перебои в сердце, чувство «замирания», «остановки» сердца. Важны указания на внезапное начало сердцебиения и такое же внезапное окончание приступа.
Предположение о возможности аритмии может возникнуть при приступах головокружений, синкопальных состояниях, наблюдаемых при брадикардии.
Объективные признаки выявляются при исследовании частоты и характера пульса и аускультации сердца.
В частности, изменяются такие свойства пульса, как частота (частый или редкий пульс), ритм (неритмичный), величины пульса (пульсовые волны различной величины), определяется дефицит пульса — не все пульсовые волны доходят до периферии. Аускультативно выявляются также нарушения ритма сердечных сокращений, изменение громкости тонов (различная громкость).
Многие аритмии могут не влиять на самочувствие ребенка, не обнаруживаются при объективном обследовании и выявляются часто случайно при проведении электрокардиографии. В то же время жалобы на аритмию могут быть субъективными и не сопровождаться какими-либо объективными данными и изменениями ЭКГ.
По показаниям осуществляются регистрация ЭКГ, холтеровское мониторирование, электрофизиологическое исследование и электрография атрионодальной проводящей системы. В ряде случаев для установления генеза аритмий необходимо проведение целого ряда дополнительных исследований.
Антиаритмическая терапия до и после инвазивных методов лечения фибрилляции предсердий
Оксана Михайловна Драпкина, профессор, доктор медицинских наук:
– Тарасов Алексей Владимирович. «Антиаритмическая терапия до и после инвазивных методов лечения фибрилляции предсердий».
Алексей Владимирович Тарасов, кандидат медицинских наук:
– Добрый день, уважаемые коллеги. Я хочу обсудить очень интересный, очень актуальный вопрос – тактика ведения до и после различных инвазивных методов лечения фибрилляции предсердий.
На сегодняшний день на всех международных российских площадках обсуждается точка приложения радиочастотной абляции для лечения фибрилляции предсердия. Но почему-то очень забывают, как вести пациентов после радиочастотной абляции, хотя таких пациентов все больше и больше.
И порой мы не знаем, как это делать, что с этими пациентами делать, потому что возникает ряд достаточно серьезных дискутабельных вопросов и даже порой антирекламных вопросов, потому что пациенты приходят после, например, изоляции устья легочных вен, но с рядом незакрытых вопросов. И как их вести, что есть на сегодняшний день, какой наш опыт, я постараюсь вам представить.
На сегодняшний день лечение пароксизмальной формы фибрилляции предсердий, безусловно, это антиаритмическая терапия и какие-то инвазивные методы лечения. Основным инвазивным методом лечения фибрилляции предсердий является катетерная радиочастотная абляция устья легочных вен.
В основном сейчас делают антральную абляцию устья легочных вен. Основным показанием к радиочастотной абляции устья легочных вен является симптоматическая параксизмальная форма фибрилляции предсердий, резистентная как минимум к двум антиаритмическим препаратам.
На сегодняшний день обсуждается – к одному антиаритмическому препарату или как минимум к двум антиаритмическим препаратам.
Но пока это как минимум два антиаритмических препарата вы должны своему пациенту дать, если они не работают, только тогда решать вопрос о лечения фибрилляции предсердий именно методом катетерной абляции.
Также очень важно отметить, что такие пациенты должны быть без органической патологии сердца, потому что больные с органической патологией сердца имеют другие механизмы, не обязательно эктопия из устьев легочных вен, здесь уже вовлечены процессы в предсердной ткани, и у таких пациентов радиочастотная абляция будет либо малоэффективна, либо 50/50.
Что мы имеем после радиочастотной абляции. Послеоперационный период можно разделить на три периода. Первый период составляет три месяца, его называют ранним послеоперационным периодом, некоторые его называют слепым послеоперационным периодом.
Это самый проблемный период, потому что возникают как рецидивы старой фибрилляций предсердий, так и рецидивы новых предсердных тахиаритмий, и дальше я объясню, почему. И на третьем месяце мы должны принять решение, как быть дальше.
Далее следует непосредственно послеоперационный период от трех до двенадцати месяцев наблюдения. И после двенадцати месяцев – поздний послеоперационный период.
Какие проблемы нас ждут в раннем послеоперационном периоде? Прежде всего, самое неприятное то, что 15% направленных больных на инвазивное лечение фибрилляции предсердия чувствуют себя первых два-три месяца даже хуже. И в этом-то и вопрос антирекламы так называемой.
Врач, направивший больного на радиочастотную абляцию, потому получает этого пациента через одну-две недели, и пациент ему говорит: «Доктор, мне стало хуже». Действительно, у 15% пациентов после радиочастотной абляции идет ухудшение какое-то. И связано это ухудшение с тем, что у 45% – 50% возникают предсердные тахиаритмии.
И сейчас мы уже говорим, что если взять все эти предсердные тахиаритмии, в 50% возвращается фибрилляция предсердия, рецидивы, ранние рецидивы, и 50% новые регулярные предсердные тахикардии.
И самое неприятное, что именно новые предсердные тахикардии и составляют сложность в терапии, в диагностике, потому что под ними могут лежать как левопредсердное трепетание, предсердные тахикардии – эктопические, которые очень сложно поддаются медикаментозной терапии.
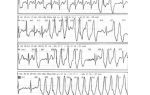
И вот как пример кардиограмма, где представлена в раннем послеоперационном периоде левопредсердное трепетание предсердий. Раньше мы вообще практически мало видели левопредсердных трепетаний.
И именно после радиочастотной абляции стали появляться вот эти параксизмы, которые доставляют нам порой достаточные сложности в выборе тактики лечения.
И вот как пример такой неустойчивый параксизм предсердной тахикардии, причем непрерывно рецидивирующий, порой они идут у таких пациентов именно в ранний послеоперационный период.
С чем же связана проблема раннего послеоперационного периода? Прежде всего, вот эти рецидивы связаны с воспалительной реакцией, обусловленной термическим повреждением предсердной ткани. Надо не забывать также об автономной нервной системе.
Дело в том, что внутренняя поверхность сердца не имеет болевых рецепторов, но она имеет очень мощную автономную нервную систему, и эта нервная система возбуждается. И, безусловно, пока существует воспаление, происходит запуск вот этих предсердных тахикардий порой новых.
И надо не забывать об отсроченном эффекте радиочастотной абляции – опосредованном формировании так называемого рубцового препятствия.
Потому что пока существует зона воспаления, аритмия может проводиться, но когда формируется рубец, безусловно, защита как изоляции устья легочных вен здесь уже происходит прочнее.
Но ранние рецидивы фибрилляции предсердий либо новых предсердных тахиаритмий не являются таким эталоном, что радиочастотная абляция неэффективна.
60% больных с ранними рецидивами предсердных тахикардий далее имели четкие устойчивый синусовый ритм, и процедура считалась эффективной.
Поэтому нельзя считать, что если у пациента ранние рецидивы фибрилляции предсердий либо другие какие-то предсердные тахикардии, это неэффективность процедуры.
Но у тех пациентов, у которых мы имеем полную эффективность радиочастотной абляции и в ранний и поздний послеоперационный период, мы уже будем говорить об абсолютной эффективности радиочастотной абляции. Поэтому существует такая терминология как абсолютная эффективность и ранняя эффективность. Мы говорим о ранней эффективности, если приступов в первые три месяца не возникает.
Какие методы обследования нужно проводить таким пациентам? Сбор анамнеза, выявление симптомных приступов аритмии. Безусловно, после радиочастотной абляции пациенты более к себе относятся внимательно и предъявляют жалобы. Нередко они могут предъявлять жалобы на учащение ритма, либо даже какие-то болевые ощущения в области сердца.
Больному необходимо проводить ЭКГ в 12-ти отведениях для определения как нарушений проводимости ритма сердца, так и нарушений аритмии. Необходимо проводить 1–7-суточное Холтеровское мониторирование ЭКГ для выявления асимптомных аритмий.
Мы рекомендуем проводить Холтеровское мониторирование через месяц, через два, три для оценки дальнейшей тактики лечения.
Сейчас существуют еще такие методы как имплантируемый подкожный кардиомонитор, петлевые кардиомониторы, ЭКГ, которые позволяют мониторировать кардиограмму до трех лет. И на каждом визите доктор может снимать показания и оценивать асимптомные рецидивы фибрилляции предсердий.
Какова тактика ведения больных после радиочастотной абляции в ранний период? Мы должны определиться с антиаритмической терапией, необходимость антиаритмической терапии, с антитромботической терапией – это очень важно, я в конце об этом скажу. И мы можем воспользоваться немедикаментозными методами лечения в слепой период.
Сейчас очень активно используется чреспищеводная электрическая стимуляция для восстановления именно новых тахикардий, например, левопредсердное трепетание предсердий. И имеет эффективность восстановления при проведении чреспищеводной стимуляции. Если у больного страдает гемодинамика, мы должны проводить электрокардиоверсию.
В чем вопрос антиаритмической терапии в ранний послеоперационный период. Сейчас нет четкости – нужно ли восстанавливать ритм этим пациентам или же стараться удерживать синусный ритм.
Потому что пока нет четких конкретных данных, какой выбор тактики лучше «ритм-контроль» или «частота-контроль»? В консенсусе о катетрной и хирургической абляции фибрилляции предсердий от 2007 года в тактике ведения для удержания синусного ритма рассматривался только амиодарон.
Но я абсолютно не согласен, потому что мы берем пациентов достаточно молодого возраста, мы берем пациентов без органической патологии. И потом после радиочастотной абляции сажать на амиодарон – на токсичный препарат абсолютно неоправданно.
Поэтому в консенсусе от 2012 года предлагается более расширенный список антиаритмических препаратов: флекаинид, пропафенон, соталол, дофетилид или дронедарон. Но пока на сегодняшний день четких конкретных рекомендаций нет.
Тактика ведения именно на третьем месяце, когда прекращается слепой период. На третьем месяце мы должны четко понять, как быть дальше с этим пациентом, необходимо ли проводить повторную радиочастотную абляцию.
Дело в том, что повторная радиочастотная абляция проводится достаточно часто (по многим авторам до 20% до 40%) – в нашей клинике до 40%, и это абсолютно нормальная тактика ведения пациентов.
Но только после третьего месяца, когда пройдет воспаление, мы должны сказать, нужно ли проводить повторную радиочастотную абляцию или же не нужно.
Если проанализировать поздние рецедивы предсердный тахиаритмий, если больному проводилась только одна радиочастотная абляция, поздние рецидивы возникают в 11% – 29% случаев. Если больному проводили как минимум две радиочастотные абляции, к сожалению, поздние рецидивы все равно случаются (по разным авторам от 7% до 24% случаев).
Какие причины возникновения поздних рецидивов предсердных тахиаритмий? Прежде всего, это возобновление проведения в зоне радиочастотной абляции устья легочных вен, когда наша изоляция начала пропускать импульс. И чаще, что возникает, это наличие триггеров, расположенных вне легочных вен.
Нередко мы направляем больных на изоляцию устья легочных вен нельзя сказать запущенных, но уже когда время уходит. И из источника устья легочных вен эктопия опускается на предсердную ткань. Мы изолировали только устье легочных вен, но все предсердия мы не можем изолировать, поэтому, безусловно, эти триггеры начинают выстреливать и начинают давать поздние рецидивы.
Но могу сразу сказать, что поздние рецидивы достаточно хорошо лечатся нашей современной антиаритмической терапией.
Я хочу представить наше интересное исследование, которое было начато еще в 2009 году на базе Московского областного кардиологического центра и дальше продолжено в ГНИЦ ПМ. Это был пилотный проект.
Нами было обследовано 134 пациента, которым была проведена антральная изоляция устья легочных вен. И вот какие результаты мы получили. Ранние рецидивы предсердных тахикардий до трех месяцев возникали практически в 50% случаев.
Но лишь только к повторной радиочастотной абляции пришли порядка 30% данных пациентов.
Следующий очень важный момент. У 30% больных преобладали регулярные предсердные тахикардии, то есть достаточно много было регулярных предсердных тахикардий, которые ставили наших врачей порой в тупик, как их лечить. И чаще всего превалировало левопредсердное трепетание предсердия. И в 20 % случаев были рецидивы фибрилляции предсердий.
Данные пациенты наблюдались до 12 месяцев, но больше нас интересовал именно слепой период, потому что у нас были выбраны различные тактики ведения пациентов, и одна группа пациентов вообще не принимала антиаритмических препаратов.
Мы сейчас стали включать пациентов с имплантацией ревили (00:15:58) для исключения асимптомных рецидивов фибрилляции предсердий, и таких пациентов с имплантированными устройствами мониторирования у нас уже 39, но исследование не закончено, поэтому окончательные данные я вам не могу сказать.
Хочется сказать пока по полученным результатам. 36% больных продолжают прием антиаритмических препаратов даже после раннего послеоперационного периода. И здесь есть такое понятие как клиническая эффективность радиочастотной абляции.
То есть мы уменьшаем количество приступов фибрилляции предсердий на 75%, больной себя чувствует лучше, чем до радиочастотной абляции. Но радиочастотная абляция полностью не убирает эти приступы.
Но совместно с приемом антиаритмических препаратов пациента это устраивает, и приступы достаточно редки – два-три раза в год, и это нас устраивает.
На сегодняшний день наиболее эффективным антиаритмическим препаратом в послеоперационном периоде через три месяца и после радиочастотной абляции является препарат 1С класса – пропафенон.
Но это больше у больных с рецидивами фибрилляции предсердий.
Если же у больных появляются новые регулярные предсердные тахикардии, то здесь пропафенон нередко сочетается с верапамилом, либо отдельно верапамил – у таких пациентов показал хороший результат.
В конце презентации я хочу показать несколько слайдов о проблемах тромбоэмболических осложнений у таких пациентов. Нельзя сказать, что радиочастотная абляция абсолютно безопасная процедура, и в 0,6% возникают тромбоэмболические или кардиогенные инсульты, а в 1% случаев это транзиторные ишемические атаки.
Но на сегодняшний день самый обсуждаемый вопрос – появление «немых» ишемических инсультов. И некоторые авторы пишут, что до 35% у таких пациентов определяются «немые» ишемические инсульты.
С чем может быть связано появление такого большого количества? Не только с тромбоэмболическими проблемами, но надо понимать, что специфика процедуры радиочастотной абляции и появление воздушных эмболов тоже может вносить серьезный вклад в определение «немых» ишемических инсультов.
В чем проблема тромбообразования, появления тромбоэмболических осложнений? 1) Это большая зона повреждения эндотелия предсердий. 2) Установка транссептального интродьюсера и катетеров-электродов.
3) Оглушение предсердий – это очень важный момент. Это примерно как при кардиоверсии происходит оглушение предсердий, и создаются все условия для образования тромбов.
И этот риск тромбоэмболических осложнений напрямую зависит от количества баллов по шкале CHA2DS2-VASc.
И вот пример позаимствован из одного американского журнала, статья вышла пару месяцев тому назад, где четко представлены данные чреспищеводного эхо, и мы видим мягкие тромбы на транссептальной перегородке.
И на втором рисунке представлены обугленные элементы на конце электрода после удаления из транссептальной перегородки, которые могут являться причиной как небольших, так и серьезных мозговых нарушений.
Но это с одной стороны, с другой стороны надо понимать, что есть проблема тромбоэмболоических осложнений, но есть проблема и кровотечений. И такая проблема, как тампонада перикарда происходит от 0,8% до 6% в зависимости от разных источников.
Сосудистые осложнения возникают от 0% до 13%. Поэтому мы должны все-таки с одной стороны подготовить больного антикоагулянтами, но с другой стороны понимать, что есть риск кровотечений.
На сегодняшний день существует следующая тактика. Подготовка больных к радиочастотной абляции должна быть такая же, как при проведении электрической кардиоверсии.
Для пациентов с фибрилляцией больше 48 часов, если мы берем радиочастотную абляцию, безусловно, обязательно нужно делать чреспищеводное эхо, потому что тромбоз ушка левого предсердия является противопоказанием для проведения данной процедуры.
Через 4-6 часов после радиочастотной абляции мы должны назначить либо варфарин, либо новые оральные антикоагулянты. И, безусловно, на сегодняшний день очень обсуждается применение новых оральных антикоагулянтов при проведении радиочастотной абляции.
Но пока четких данных нет, какой все-таки выигрывает из новых оральных антикоагулянтов. Отмена антикоагулянтной терапии должна проводиться на втором-третьем месяце (по европейским данным на втором месяце, на третьем месяце – по российским рекомендациям).
Но если у больного есть хоть один балл по шкале CHA2DS2-VASc. мы должны продолжать назначать этому пациенту антикоагулянтную терапию, потому что мы не можем четко сказать, что у этого пациента не будет поздних рецидивов фибрилляции предсердий. На этом я хочу закончить свой доклад. Спасибо за внимание.