Содержание:
- Формы
- Причины
- Симптоматика
- Диагностика
- Лечение
+ Вопросы и ответы специалиста
© Солдатенков Илья Витальевич, врач-терапевт, специально для СосудИнфо.ру (об авторах)
Парасистолия — особый вид аритмии, обусловленный наличием дополнительного очага генерации сердечного импульса, который функционирует независимо от главного водителя ритма.
Парасистолия считается комбинированной патологией, при которой внеочередное сердечное сокращение возникает следствие аномального импульса, идущего из любого отдела сердца.
Возникает двойной ритм: основной задается синусовым узлом, а дополнительный — прочими патологическими источниками генерации из любой части проводниковой системы.
Парацентр — это патологический водитель ритма, который может располагаться в желудочках сердца, предсердиях или атриовентрикулярном соединении. Он бывает сочетанным и множественным. Человек может никак не ощущать внеочередные сокращения. В некоторых случаях они воспринимаются как перебои в работе сердца и неприятные ощущения за грудиной.
Парасистолия возникает у лиц с патологией сердечно-сосудистой системы, эндокринопатиями, гематологическими болезнями, дисфункцией нервной системы, а также у спортсменов.
Парасистолия отличается одновременным и независимым появлением нескольких конкурирующих центров автоматизма. Патология встречается чаще у взрослых, чем у детей. У детей парасистолия не сочетается с сопутствующими, тяжелыми поражениями миокарда, с которыми связано появление патологии у взрослых больных.
Заболевание с трудом поддается лечению антиаритмиками. Медикаментозное лечение парасистолии должно быть длительным. У большинства больных патология имеет стойкий, упорно рецидивирующий характер.
Частая парасистолия, сочетающаяся с органическими или структурными заболеваниями сердца, имеет неблагоприятный прогноз.
Формы
По локализации источника второго ритма выделяют следующие виды парасистолии:
- Желудочковая,
- Предсердная,
- Суправентрикулярная,
- Из синусового узла,
- Сочетанная.
Электрокардиографическая классификация парасистолии:
- Брадикардическая,
- Тахикардическая,
- Интермиттирующая,
- Переходная — атипичная,
- Множественная,
- Искусственная.
Парасистолию вызывают сердечные и внесердечные причины. Существует также идиопатическая форма болезни, при которой какие-либо причины не обнаруживаются.
К кардиологическим причинам относятся:
Прочие причины: гормональный дисбаланс, гипотиреоз или гипертиреоз, анемия, водно-электролитные расстройства в организме, гипергликемия, патология вегетативной нервной системы, неврозы, злоупотребление лекарствами.
Кардиомиоциты в отличии от остальных клеток живого организма автоматически вырабатывают импульсы, которые возникают в синусовом узле. Под воздействием патологических факторов в любом отделе сердца может сформироваться парасистолический центр, вызывающий преждевременные сокращения, экстрасистолы и даже мерцательную аритмию.
У спортсменов и здоровых людей причиной возникновения парасистолии является гипертонус блуждающего нерва. Миокард не может полностью расслабиться в диастолу, синусовый узел ослабевает, активным становится парасистолический очаг.
Симптоматика
Парасистолия клинически проявляется приступами учащенного сердцебиения, повышенной утомляемостью, слабостью, головокружением, нарушением сна, головной болью, плохой переносимостью транспорта, снижением работоспособности и прочими симптомами астеновегетативного синдрома. Боли в сердце обычно сопровождаются чувством страха и предобморочным состоянием. Лица с парасистолией ощущают сильные удары и толчки в грудной клетке, «замирание» сердца или его «остановку», «перебои», «провалы» или «пропущенные удары» в сердечном ритме.
Желудочковая парасистолия может протекать бессимптомно и обнаруживаться случайно на кардиограмме.
Диагностика
Диагностика парасистолии основывается на жалобах больного, данных анамнеза заболевания и жизни, физикального осмотра.
Во время исследования пульса или аускультации сердца кардиолог может заподозрить наличие парасистолии по учащенному и неритмичному сердцебиению.
Чтобы поставить окончательный диагноз, необходимо провести дополнительную диагностику, включающую лабораторные и инструментальные методы исследования.
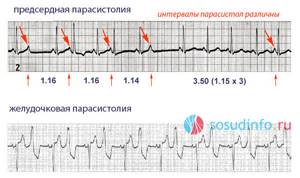
- Основным диагностическим методом парасистолии является электрокардиография. ЭКГ-признаки парасистолии: наличие двух, независимых друг от друга, ритмов; нарушение синусового ритма; периодические сливные сокращения; частота парасистол составляет 25-65 толчков в минуту; измерение интервала сцепления от начала зубца q — признак желудочковой парасистолии; измерение интервала сцепления от начала зубца P — признак предсердной парасистолии. Предсердная парасистолия встречается намного реже желудочковой. Парасистолические зубцы Р отличаются по форме от синусовых зубцов, предэктопические интервалы варьируются менее интенсивно. На ЭКГ парасистолы по форме похожи на желудочковые экстрасистолы. Но в отличии от экстрасистолии при данной патологии отсутствует четкая связь между парасистолами и основным синусовым ритмом, длительность интервала сцепления является непостоянной и нестабильной.
примеры парасистолии на ЭКГ
- Холтеровское мониторирование электрокардиограммы позволяет установить разновидность парасистолии и место локализации ее очага.
- Велоэргометрия — нагрузочная проба, выполняемая под контролем ЭКГ. Эту методику проводят с целью обнаружения недостаточного кровоснабжения сердца и ишемии, которая может стать причиной парасистолии.
- УЗИ сердца с допплерографией — визуализация на экране монитора всего процесса сокращения миокарда.
- МРТ показывает полноценное, объёмное изображение сердца в любой плоскости, оценивает его объемы, состояние и функциональность.
- Лабораторная диагностика – клиническое исследование крови и мочи, исследование гормонального профиля организма.
Лечение
Лечение парасистолии заключается в использовании немедикаментозных, лекарственных, а также хирургических методов.
Немедикаментозная терапия
Немедикаментозное лечение заключается в соблюдении принципов здорового образа жизни:
- Выполнение физических упражнений,
- Правильное питание,
- Предупреждение психоэмоционального перенапряжения,
- Нормализация веса,
- Полноценный сон,
- Борьба с вредными привычками,
- Оптимальный режим труда и отдыха.
Медикаментозное лечение
- Метаболические средства, улучшающие обмен веществ в тканях – «Рибоксин», «Панангин», «Триметазидин», «Элькар», «Кудесан».
- Бета-адреноблокаторы – «Изоптин», «Обзидан», «Бисопролол», «Конкор».
- Антиаритмические препараты – «Дифенин», «Кордарон», «Пропанорм».
- Успокаительные средства растительного происхождения – «Экстракт валерианы», «Пустырник», «Настойка боярышника».
- Седативные препараты – «Персен», «Афобазол», «Тенотен».
- Стабилизаторы вегетативной регуляции – «Фенибут», «Пантогам», «Глутаминовая кислота».
- Антиоксиданты – витамины Е, А, никотиновая кислота, «Актовегин».
- Сосудистые препараты – «Пентоксифиллин», «Циннаризин».
- Статины в случае наружения липидного обмена – «Аторвастатин», «Ловастатин» , фибраты – «Фенофибрат», «Липанор».
РЧ-прижигание источника патологических имульсов
Хирургическое лечение
Оперативное вмешательство показано больным, плохо переносящим антиаритмическую терапию; а также лицам, у которых сохраняется парасистолия при приеме антиаритмиков.
Целью операции является удаление очага парасистолии. К сердцу больного через бедренную артерию подводят проводник, имеющий вид тонкой трубки, по которому подается радиочастотный импульс.
Именно так происходит удаление парацентра, на месте которого образуется рубчик.
Если у больного имеется один парацентр, то ему поможет одна операция. В противном случае потребуется повторное вмешательство.
Опасность парасистолии заключается в развитии тяжелых последствий – мерцательной аритмии или пароксизмальной тахикардии. При отсутствии своевременного и адекватного лечения парасистолии развиваются осложнения, приводящие к летальному исходу – фибрилляция желудочков, сердечная недостаточность.
© 2013-2021 sosudinfo.ru
Источники
Перейти в раздел:
- Заболевания сердца и аорты, аритмология, функц. диагностика, фармакология и кардиохирургия
- Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
- На ваш вопрос в форму ниже ответит один из ведущих авторов сайта.
На вопросы данного раздела в текущий момент отвечает: Сазыкина Оксана Юрьевна, кардиолог, терапевт
Поблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным платежом по ссылке.
Парасистолия: признаки, на ЭКГ, лечение, желудочковая и предсердная
Признаки парасистолии, ЭКГ диагностика, симптомы, классификация и особенности патологии, методы лечения заболевания.
Общие сведения
Парасистолия как электрофизиологический феномен является результатом активности эктопического центра, который работает независимо от основного водителя ритма. Вопрос о встречаемости патологии в общей врачебной практике остается дискутабельным вследствие гиподиагностики сердечных заболеваний.
Дополнительную сложность создает схожесть ЭКГ-картины парасистолии и различных видов экстрасистолии, особенно бигеминии (существует точка зрения, что это разновидности одного и того же нарушения проводимости). Их соотношение составляет 1:21. В среднем активность парацентра регистрируется в 1-2 случаях на тысячу исследований кардиальной проводимости.
Четкой корреляции между наличием парасистолии, полом и возрастом пациента не прослеживается.
Парасистолия
Что это такое
Желудочковая парасистолия является разновидностью аритмии, при которой, помимо нормально работающей системы регуляции ритма, электрические импульсы вырабатывает еще и дополнительный патологический очаг. Это является причиной двойного ритмообразования, проявляющегося двумя формами аритмии:
- экстрасистолией (внеочередными сердечными сокращениями, руководимыми из патологического очага);
- эпизодами тахикардии (учащением сердцебиения).
Дополнительный очаг формирования ритма называется парацентром. Из него постоянно исходят электрические импульсы, частота которых может варьировать в пределах 20 – 60 за минуту. Парасистолия встречается не только у больных кардиальной патологией, но, изредка, у практически здоровых людей, и даже у действующих профессиональных спортсменов.
В одном из исследований участвовали 200 пациентов с желудочковой парасистолией, в возрастном интервале 17 – 77 лет. Из них ишемическая болезнь сердца была выявлена у 54% больных; гипертония — у 32%; пролапс митрального клапана, — у 8%; без органических кардиальных патологий — 6%.
См. также[править | править код]
Классификация
Классификация заболевания зависит от локализации дополнительного узлового очага:
| Тип | Расположение источника импульса |
| Вентрикулярный | Желудочек |
| Предсердный | В одном из предсердий |
| Множественный | В сердечных камерах (несколько лишних очагов) |
| Сочетанный | В разных частях сердца |
А также часто можно увидеть и такое подразделение на три вида:
- Атриовентрикулярная парасистолия;
- Желудочковая парасистолия с локализацией в конкретном одном желудочке сердца;
- Предсердная парасистолия.
Нередко атриовентрикулярный и предсердный тип считают общим диагнозом «наджелудочковая парасистолия» (суправентрикулярная).
Предсердная форма встречается реже, чем желудочковые.
По международной классификации болезней (МКБ-10) парасистолия имеет код — I45.3.
Помимо вышеперечисленной классификации, это состояние подразделяется соответственно электрокардиографической характеристике:
- Искусственная.
- Переходная-атипичная.
- Интермиттирующая — непостоянная форма.
- Тахикардическая — число лишних импульсов больше, чем основных.
- Брадикардическая — число лишних импульсов меньше, чем основных.
- Множественная.
Причины появления
- Все причины развития заболевания подразделяются на две группы:
- Если при обследовании не получается обнаружить никаких причин для развития такой аритмии, тогда идет речь об идиопатической парасистолии.
- К сердечным причинам относятся:
- недостаточность сердечной деятельности;
- воспаления миокарда;
- пороки сердца;
- инфаркт и др.
- гормональные расстройства (гипо- и гипертиреоз, патологии надпочечников);
- передозировки определенных медикаментов;
- дисбаланс электролитов в крови;
- расстройства работы вегетативной нервной системы;
- гипергликемия;
- анемия.
Таким образом, этот вид аритмии может быть вызван разными причинами, в том числе и не имеющими прямого отношения к сердцу. Хочу посоветовать человеку, ощутившему характерные для парасистолии симптомы, не откладывая, обратиться к терапевту либо кардиологу.
Интервалы
| Интервал | Продолжительность, сек |
| P-Q | 0,2—0,8 |
| P-R | 0,18—0,2 |
| QRST (QT) | 0,38—0,55 |
| QRS | 0,06—0,10 |
| S-T | 0,35- 0,44 |
Симптомы и признаки
- Парасистолия может протекать без каких-либо беспокоящих ощущений и выявляться случайно во время прохождения электрокардиографического обследования, назначенного по совершенно другим поводам.
- Но болезнь может заявить о себе широким спектром симптомов:
- Желудочковую парасистолию отличают три основных признака:
- Первый и второй признаки можно выявить на ЭКГ при более длительной ее записи, а вот третий, — лишь при суточном мониторинге, с дальнейшей тщательной расшифровкой.
Определение частоты сердечных сокращений (ЧСС) и направления электрической оси сердца
По данным кардиограммы можно определить число сердечных сокращений. Для этого нужно измерить расстояние между двумя зубцами R- самыми высокими на ЭКГ, оценить, с какой скоростью снималась кардиограмма и произвести расчеты.
- Если ЭКГ снята со скоростью 25 мм/с, для расчёта будет применяться коэффициент 0,04 а, если скорость составляла 50 м/с коэффициент будет 0,08.
- Количество сокращений рассчитывается по формуле:
- ЧСС = 60/ расстояние между зубцами R* коэффициент
- Например, расстояние между зубцами на кардиограмме составило 15 мм, а кардиограмма снята со скоростью 25 мм/с.
- В этом случае расчёт будет таким:
- ЧСС = 60/15*0,04.
- 60/15*0,04 =100
В этом случае число сердечных сокращений составит 100 уд/мин. Поскольку нормой считается 50–90 уд/мин, у такого больного имеется незначительная тахикардия.
Чтобы определить направление электрической оси сердца, надо оценить размеры зубца R в стандартных отведениях. В норме он должен быть самым большим во II отведении. Это говорит о том, что сердце расположено правильно с небольшим отклонением влево.
Самый большой зубец R в III отведении говорит об отклонении сердца право, а в I – влево. В этих случаях нужно проанализировать кардиограмму на гипертрофию левого или правой части сердца, которая чаще всего и приводит к таким процессам.
Отклонение электрической оси сердца влево
Отклонение электрической оси сердца вправо
Диагностика: признаки на ЭКГ и холтере
Полное обследование больного с желудочковой парасистолией включает следующие методики:
- Анамнез: семьи, жизни, болезни.
- Физикальный осмотр.
- Анализы крови: общий, биохимический, гормональный профиль.
- Анализы мочи: общий.
- ЭКГ исследования: простая ЭКГ, под нагрузкой, ХМЭГ, ЭхоКГ.
- МРТ.
- ЭФИ.
В простых случаях достаточно провести электрокардиографическое исследование, на котором будут видны все три специфических признака патологии.
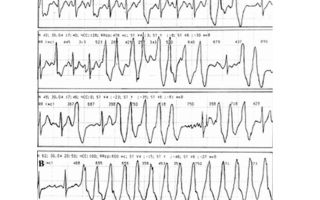
Скорость ЭКГ составляет 25 мм/секунду. Расстояния от нормальной волны до патологической неодинаковы, и перепад будет больше 1/10 доли секунды, что указывает на то, что парасистола не связана с синусовыми сокращениями. Имеют место сливные комплексы, при одновременном приходе синусового и эктопического импульса.
- На изображении верхние стрелочки указывают на парасистолы, а нижние — на те места, где они были бы, если бы не рефрактерность (снижение возбудимости), приобретаемая миокардом после синусового сокращения.
- Средняя строка содержит три парасистолы подряд, последняя из которых является сливным комплексом.
- Несколько отличается вторая ЭКГ.
В этом случае синусовый ритм намного чаще, чем парасистолия, ЭКГ признаки аритмии поэтому отличаются. В частности, два патологических комплекса подряд не регистрируются.
- навязывание синусовым узлом своего ритма парацентру (ПЦ);
- блокада входа в ПЦ или выхода из него;
- модулирование цикла работы ПЦ;
- временное устранение ПЦ;
- аритмия ПЦ;
Лечение: когда и как
Лечение парасистолии включает в себя не только нормализацию ритма, но и ликвидацию заболевания, ставшего причиной нарушения.
Все лечебные мероприятия подразделяются на следующие:
- немедикаментозные;
- медикаментозные;
- хирургические;
- профилактические.
Больному следует изменить многое в своей жизни: употреблять здоровую пищу понемногу, но часто – до 6 раз в сутки; отказаться от курения и спиртного; достаточно долго спать.
Пациенту назначают следующие фармакологические препараты:
- лекарства, поддерживающие нормальный метаболизм в сердечной мышце;
- содержащие омега-3-полиненасыщенные жирные кислоты;
- антиаритмические средства;
- В-адреноблокаторы.
Конкретные лекарственные средства и их дозировку назначает лечащий врач после прохождения всех необходимых диагностических процедур.
Оперативное вмешательство осуществляется при наличии строгих показаний к нему:
- плохой переносимости аритмии;
- неэффективности приема антиаритмических препаратов;
- наличия осложнений при приеме назначенных лекарственных средств;
- нежелательности продолжительного приема медикаментозных препаратов.
В этих случаях с желудочковой парасистолией можно справиться при помощи радиочастотной абляции.
Как известно, предупредить развитие заболевания намного проще, чем лечить его. Чтобы минимизировать вероятность появления парасистолии, нужно придерживаться следующих рекомендаций:
- снизить употребление алкогольных напитков до эквивалента 30 мл этилового спирта в сутки;
- обогатить свой рацион свежей зеленью и рыбными блюдами;
- заниматься физкультурой в течение получаса ежедневно;
- меньше есть блюд, содержащих животные жиры;
- соблюдать режим труда и отдыха;
- исключить стрессовые ситуации;
- контролировать вес;
- не переедать;
- не курить.
Кроме того, следует заниматься профилактикой заболеваний, способных спровоцировать развитие желудочковой парасистолии.
Случай из практики
С. была тревожна и мнительна. Ей было предложено проконсультироваться у психотерапевта и пройти эндокардиальное ЭФИ. От того и от другого пациентка отказалась. На ЭКГ определялись одиночные и парные желудочные парасистолии.
В спокойном состоянии аритмия не проявлялась. Пациентке назначили В-адреноблокаторы, которые были эффективны, однако после прекращения их приема парасистолии возвращались.
Интересная ситуация была выявлена после проведения суточного мониторинга. Пока женщина спокойно ехала в автомобиле, наблюдался синусовый ритм. И вот она попадает в ДТП, и тут же появилась парасистолическая тригеминия, ЧСС поднялась до 150 с пароксизмальной постоянно-возвратной желудочковой тахикардией.
После того, как ситуация нормализовалась, ритм изменился до синусовой тахикардии с единичными эктопическими комплексами, с различными интервалами перед ними.
После анализа этих данных назначения были изменены: доза В-блокаторов снижена и добавлен Грандаксин, — дневной транквилизатор. Эффект не заставил себя ждать. Больной порекомендовали консультацию психотерапевта и возможную радиочастотную абляцию.
Для подготовки материала использовались следующие источники информации.
Здравствуйте. Мне 19 лет, недавно поставили суточный монитор Холтера. После получения расшифровки врачем не было назначено никакого лечения. Хотелось бы узнать, действительно ли эти результаты не могут вызывать никаких опасений и не требуют лечения? Заранее большое спасибо!
Результаты: ЧСС средняя 81, мин. 60, макс. 148 ЧСС ночью средняя 62, мин. 55, макс. 92 ЧСС при нагрузках 108, мин 86, макс. 148
Циркадный индекс 130 %.
Парасистолия: что это такое, признаки на ЭКГ, лечение, последствия
Парасистолия — диагноз, означающий возникновение дополнительного узла, формирующего электрический импульс в сердце.
Это состояние сопровождается нарушением сердцебиения из-за двойного образования ритма — сердечная мышца начинает получать импульс попеременно: то из синусового узла, то из дополнительного. Количество сокращений мышцы увеличивается, что дает огромную нагрузку на сердце и организм.
В этой статье вы узнаете причины развития парасистолии, о вызывающих ее, характерные симптомы и методы лечения патологии.
Причины развития
Сердечно-сосудистые патологии являются одной из главных причин возникновения этого состояния, но помимо них существуют также и внесердечные причины.
К сердечным относятся:
- Инфаркт миокарда.
- Воспаление мышцы сердца.
- Трансформация структуры и функций сердечной мышцы (кардиомиопатия).
- Ишемическая болезнь.
- Пролапс митрального клапана.
- Сердечная недостаточность.
Другие возможные факторы развития:
- Гормональный сбой.
- Анемия.
- Сбой в работе ВНС (вегетативной нервной системы).
- Передозировка медикаментами-стимуляторами сердечной деятельности.
- Повышенный уровень сахара в крови.
- Болезни эндокринной системы (гипертериоз, нарушение в выработке гормонов).
- Болезни надпочечников.
- Неврозы.
- Гипергликемия.
- Водно-электролитные сбои организма.
Порой причины парасистолии могут быть неясными или скрытыми. Бывает, что болезнь проявляется даже у здоровых людей, например, у спортсменов.
Патология может проявиться и у ребенка из-за его подвижности или гормональных изменений в организме — чаще всего ей подвержены подростки, особенно юноши.
Дополнительную сложность вызывает ее диагностика, поскольку это состояние часто путают с экстрасистолией.
Классификация
Классификация заболевания зависит от локализации дополнительного узлового очага:
| Тип | Расположение источника импульса |
| Вентрикулярный | Желудочек |
| Предсердный | В одном из предсердий |
| Множественный | В сердечных камерах (несколько лишних очагов) |
| Сочетанный | В разных частях сердца |
А также часто можно увидеть и такое подразделение на три вида:
- Атриовентрикулярная парасистолия;
- Желудочковая парасистолия с локализацией в конкретном одном желудочке сердца;
- Предсердная парасистолия.
Нередко атриовентрикулярный и предсердный тип считают общим диагнозом «наджелудочковая парасистолия» (суправентрикулярная).
Предсердная форма встречается реже, чем желудочковые.
По международной классификации болезней (МКБ-10) парасистолия имеет код — I45.3.
Помимо вышеперечисленной классификации, это состояние подразделяется соответственно электрокардиографической характеристике:
- Искусственная.
- Переходная-атипичная.
- Интермиттирующая — непостоянная форма.
- Тахикардическая — число лишних импульсов больше, чем основных.
- Брадикардическая — число лишних импульсов меньше, чем основных.
- Множественная.
Симптомы и признаки
Симптоматика состояния может включать:
- Боль в сердце в сопровождении с приступами страха.
- Снижение работоспособности, повышенная утомляемость, мешки под глазами.
- Головокружение.
- Состояние, предшествующее обморокам – частое сердцебиение, кашлевые движения.
- Неприятные ощущения в области сердца — переворачивание, толчки, замирание (кратковременное).
При этом желудочковая форма этого заболевания может протекать и вовсе без симптомов и диагностироваться только посредством ЭКГ.
Признаки парасистолии, которые видны на ЭКГ включают:
- Частоту парасистол — 25-60 сокращений.
- Сливные комплексы желудочков — когда совпадают парасистолический и синусовый комплекс.
- Кратность длинных интервалов (закон кратности межэктопических интервалов).
- Разное расстояние между желудочковыми комплексами.
- Нарушения в синусовом ритме — нерегулярный ритм из-за парасистол.
Ухудшение состояния возникает если пациент болеет сердечно-сосудистыми заболеваниями:
- Может возникать фибрилляция желудочков — такое состояние опасно и может привести к смерти.
- Может развиваться серьезная сердечная недостаточность со всеми сопутствующими симптомами.
А также есть особенная форма парасистолии с блокадой выхода: в этом случае, проводятся не все импульсы, часть их исчезает, не доходя до желудочков.
В чем отличия от экстрасистолии?
Когда у пациента обнаруживается двойные источники сердечного ритма, есть риск поставить неправильный диагноз.
Обычно парасистолию путают с экстрасистолией — состоянием, схожим по некоторым критериям, но отличным в других.
Так, при экстрасистолии в сердце возникают внеочередные сокращения отделов из-за дополнительного очага возбуждения. Но экстрасистола имеет очень четкий интервал сцепления — временной промежуток, после которого она и возникает следом за нормальным сокращением.
Парасистолы же не имеют фиксированных интервалов — они следуют за синусовым комплексом с нерегулярными промежутками. В этом кроется главная разница этих состояний.
В ощущениях же отличий никаких нет. Только диагностика при помощи электрокардиографии способна указать на конкретное состояние.
Подчас эти два заболевания объединяют под общим названием «преждевременные сокращения сердечной мышцы», или вовсе используют исключительно экстрасистолию для всех нарушений подобного рода.
Однако, парасистолические очаги могут быть многочисленными, тогда как экстрасистолический, как правило — один. Если же узлов несколько, то при экстрасистолии они локализуются исключительно в определенном отделе сердца.
Методы диагностики
Диагностика заболевания проводится при помощи обследования пациента, анализа жалоб и проведения дополнительных инструментальных исследований.
Окончательный диагноз выносится после результатов одного или нескольких лабораторно-клинических тестов:
- Электрокардиография — наиболее эффективное обследование для определения парасистолии, поскольку в процессе анализируется и определяется количество ритмов, их источник и зависимость друг от друга, влияние на синусовый ритм.
- Анализы крови и мочи, исследование уровня гормонов в организме.
- МРТ сердца — обычно проводится для пациентов с сердечно-сосудистыми заболеваниями.
- Мониторирование по Холтеру — выявляет точный очаг дополнительного импульса, и позволяет определить тип парасистолии.
- УЗИ сердца для анализа его структуры и функции.
- Велоэргометрия или тредмил-тест — анализы сердца проводимые под нагрузкой (на тренажере), которые могут показать ишемическую болезнь и нарушения в кровообращении.
- Электрофизическое зондирование — помогает установить точную локализацию второго импульсного центра, проводится при помощи введения зонда через бедренную вену в сердце.
Заподозрить парасистолию доктор может даже просто прощупав пульс пациента.
Выявление же причин состояния подчас требует прохождения дополнительных анализов у конкретного специалиста: кардиолога, эндокринолога и т.д.
Основным методом диагностики остается ЭКГ, однако если расшифровки электрокардиограммы оказывается недостаточно для подтверждения диагноза, то тогда используется Холтеровское мониторирование.
По факту это стандартная ЭКГ, однако ее проведение длительно по времени и может составлять от суток и дольше.
Именно это и позволяет изучить сердечный ритм лучше всего и верно диагностировать патологию. К тому же, предполагается, что пациент не будет оставаться в спокойном состоянии во время мониторирования, а займется привычными делами и станет «нагружать» сердце в обычном режиме жизни.
Во время мониторинга пациенту рекомендуется вести дневник, чтобы врач впоследствии отличил обычное ускорение сердцебиения в стрессовой ситуации (например, при ссоре с женой) от патологических сердечных проблем.
Мониторирование по Холтеру также возможно использовать во время физических нагрузок. По отзывам врачей, это очень надежный и эффективный способ для подтверждения диагноза.
Как проводится лечение?
Лечение парасистолии состоит из трех компонентов:
- Терапия без медикаментов — изменение образа жизни.
- Медикаментозная терапия.
- Проведение хирургической операции.
Здоровый образ жизни
Ведение здорового образа жизни напрямую вылечить парасистолию не может, однако оно считается одним из ключевых аспектов успешного лечения и профилактики.
Пациентам, у которых диагностировано это состояние, необходимо отказаться от некоторых привычек и приобрести новые:
- Исключить прием табака, курительных смесей (вейпов) и спиртного.
- Четко соблюдать нормальный режим сна, чтобы сократить нагрузку на сердечно-сосудистую систему.
- Не пренебрегать отдыхом, не перенапрягаться.
- Больше употреблять хлеб и каши (цельнозерновые).
- Больше употреблять рыбы, нежирного мяса и молочных продуктов, фруктов и овощей.
- Отказаться от острой и приправленной пищи.
- Не употреблять слишком горячие блюда и напитки.
- Соблюдать стандартный размер порции и не переедать, контролировать свой вес.
- Избегать стрессовых ситуаций.
- Начать больше ходить — показаны пешие прогулки, легкая нагрузка в виде йоги или плавания.
Лекарственные препараты
Когда врачом установлены причины появления парасистол, к общим оздоровительным рекомендациям присоединяется медикаментозное лечение.
Больному назначаются:
- Препараты против аритмии (восстанавливают нормальный ритм) — Соталекс, Ритмонорм, Амиодарон, Аллапинин;
- Улучшающие метаболизм в тканях лекарства — Кудесан, магний, Элькар;
- Бета-блокаторы — Целипролол, Карведилол, Конкор;
Некоторые виды парасистолии (например, желудочковая) плохо реагируют на прием медикаментов, поэтому для их устранения применяются более серьезные меры.
Проведение операции
В случаях, когда медикаментозное лечение не помогает или противопоказано (например, из-за аллергии или беременности), проводится операция по деструкции аномальных участков:
- Через бедренные сосуды вводятся трубки, достигающие сердца.
- По трубкам подается низкочастотный импульс.
- Под действием импульса лишний патологический очаг парасистолии расформировывается.
Если парацентр (источник импульса) один, то в большинстве случаев хватает и одной подобной процедуры. Если же очагов несколько, то подобное хирургическое вмешательство проводится неоднократно.
Прогноз в целом благоприятен, даже при наличии серьезных сердечных заболеваний.
Возможные осложнения и последствия
Последствия парасистолии, если ее не лечить, серьезно влияют на работу сердца и могут выражаться в:
- Фибрилляции желудочков — состояние, при котором желудочки функционируют со сбоями. Может приводить к летальному исходу.
- Сердечной недостаточности — возникает, если состояние парасистолии длится долгое время, и характеризуется ухудшением кровообращения и нарушением функции всех органов.
Из-за этих возможных последствий, при обнаружении у себя подозрительных симптомов, напоминающих этот недуг, необходимо обратиться к врачу незамедлительно.
Автор статьи: Дмитриева Юлия (Сыч) – В 2014 году с отличием окончила Саратовский государственный медицинский университет имени В. И. Разумовского. В настоящее время работает врачом-кардиологом 8 СГКБ в 1 к/о.
ЭКГ: как определяется болезнь на ЭКГ, расшифровка результатов – статьи о здоровье
Сегодня сердечно-сосудистые заболевания являются самой распространенной причиной смерти людей. Сократить смертность позволяют современные методы диагностики различных патологий.
Одним из таких методов является ЭКГ (электрокардиограмма) – определение показателей сердечного ритма. Данное обследование является очень простым, неинвазивным (не травмирующим ткани) и информативным. В рамках диагностики регистрируется активность сердечной мышцы.
Результаты исследования фиксируются на бумажной ленте и могут тут же оцениваться врачом.
Когда назначается диагностика?
Сделать ЭКГ пациентам рекомендуют при:
- Выраженных болях в области груди
- Одышке даже в покое
- Постоянных головокружениях и обморочных состояниях
- Непереносимости физических нагрузок
- Выявленных при первичной диагностике шумах в сердце
Также исследование проводится при высоких показателях артериального давления (постоянных или периодически возникающих), нарушениях сердечного ритма, ревматизме, сахарном диабете. ЭКГ проводят при передозировке некоторыми медицинскими препаратами.
Частью обязательного обследования электрокардиограмма является при:
- Беременности. Диагностика необходима в связи со сменой круга кровообращения
- Оценке профессиональной пригодности человека
- Стандартной диспансеризации
- Подготовке к оперативным вмешательствам
Существуют и другие показания к проведению ЭКГ. Вы можете получить направление на электрокардиограмму у своего врача или самостоятельно записаться на диагностику.
Как расшифровать диаграмму работы сердца?
Работа сердечной мышцы на кардиограмме представлена в виде непрерывной линии с цифро-буквенными обозначениями и различными отметками.
План расшифровки ЭКГ включает анализ всего полученного графика, который может быть выполнен только специалистом. Правильно «прочесть» результаты способны не только кардиологи, но и терапевты и фельдшеры.
Зачастую от своевременной расшифровки всех данных зависит не только здоровье, но и жизнь пациента.
При анализе данных специалисты обращают внимание на такие важные показатели, как:
Важно! Существуют достаточно строгие показатели нормы ЭКГ, в некоторых случаях даже малейшие отклонения могут свидетельствовать о нарушениях работы сердечной мышцы. Но исключить или подтвердить патологию может только врач.
Это связано с рядом факторов:
- Показания кардиограммы в определенных состояниях (например, при беременности) могут отличаться от нормы, но не свидетельствовать о наличии заболевания
- Нельзя делать выводы по отдельным показателям. Расшифровка проводится только комплексно и включает оценку всех параметров
- В некоторых случаях информативными являются только результаты, полученные при определенных условиях (под нагрузкой, в динамике и др.)
Определить, что значат конкретные результаты ЭКГ, может лишь специалист! Не пытайтесь сравнивать разные исследования между собой и не делайте выводы на основе отдельных данных. Поручите эту работу профессионалам! Так вы гарантированно получите правильный диагноз и не будете бояться патологий, которых у вас на самом деле нет.
Нормы ЭКГ
Нормальная электрокардиограмма здорового человека выглядит следующим образом:
Обратите внимание! Нормы указаны для взрослого человека! У детей они являются другими.
Патологии
Во время снятия электрокардиограммы можно выявить следующие нарушения:
- Синусовая аритмия. В некоторых случаях она является нормой у детей и молодых людей. Такой ритм при патологии свидетельствует о физиологических нарушениях. Синусовая аритмия требует наблюдения у кардиолога, особенно в случаях, когда пациент имеет предрасположенность к заболеваниям сердечно-сосудистой системы
- Синусовая брадикардия. Такая патология характеризуется частотой сердечных сокращений около 50 ударов в минуту. Данная брадикардия возникает и у здоровых людей во время сна, а также у спортсменов
- Экстрасистолия. Данный дефект ритма проявляется в хаотичном, слишком частом или редком биении сердца. Пациенты могут жаловаться на неприятные толчки за грудиной, покалывания, ощущения пустоты в желудке, чувство внезапного страха
- Синусовая тахикардия. При такой патологии частота сердечных сокращений превышает 90 ударов в минуту. Она может возникать при физической или эмоциональной нагрузке и у здоровых людей. Также синусовая тахикардия сопровождает прием алкогольных напитков, энергетиков и крепкого кофе. В этих случаях она носит временный характер. При патологии пациенты жалуются на периодические сердцебиения даже в состоянии покоя и не на фоне приема определенных напитков
- Пароксизмальная тахикардия. Данное состояние характеризуется учащенным сердцебиением. Возникает приступ, который длится от нескольких минут до нескольких суток. Пульс при этом может превышать показатель в 200 и даже 250 ударов в минуту
- WPW-синдром. Он является подвидом наджелудочковой тахикардии и характеризуется увеличенной частотой сердечных сокращений и ощущением нехватки воздуха, замираниями сердца и усиленным сердцебиением. Также для патологии характерны обмороки, одышка, головокружения
- CLC. При такой патологии пациенты жалуются на учащенный сердечный ритм
- Мерцательная аритмия. Данное заболевание может носить как постоянный, так и периодический характер. Пациенты с мерцательной аритмией жалуются на выраженные трепетания сердца, испытывают чувство тревоги и даже паники
Выделяют и другие патологические состояния. Все они требуют наблюдения у кардиолога и регулярного полного обследования, которое включает не только ЭКГ, но и проведение иных исследований. Нередко точный диагноз пациенту можно поставить только после оценки целого ряда показателей, полученных после лабораторной и инструментальной диагностики.
Как записаться к кардиологу?
Если вы планируете сделать ЭКГ и получить консультацию специалиста, вам нужно записаться на прием в нашу клинику. Для этого достаточно позвонить по номеру +7 (812) 336-33-33 . Наш специалист ответит на все ваши вопросы, озвучит стоимость диагностики и особенности подготовки к ней.
Преимущества проведения ЭКГ в МЕДСИ
- Аппараты экспертного класса. Они позволяют получать точные результаты диагностики и сокращать время проведения исследования
- Опытные врачи-кардиологи. Наши специалисты регулярно проходят обучение и повышают уровень квалификации. Это позволяет им не только грамотно проводить обследование пациентов, но и быстро ставить диагноз и назначать адекватное лечение даже самых опасных патологий
- Возможности для проведения ЭКГ с расшифровкой в СПб на дому. Наш специалист может приехать к вам и выполнить исследование. Он тут же расшифрует его, поставит диагноз и назначит необходимые лекарственные препараты или направит на госпитализацию
- Возможность прохождения ЭКГ в день обращения. Вам не придется долго ждать. Просто запишитесь на процедуру в удобное для вас время
- Грамотные консультации кардиолога по результатам обследования. Наш специалист расшифрует ЭКГ, расскажет о нормах и отклонениях от них. В кратчайшие сроки вам будет поставлен точный диагноз
Не откладывайте обследование на потом даже при небольших признаках заболеваний сердечно-сосудистой системы!