Лечение бронхиальной астмы
Представлена общая схема лечения бронхиальной астмы, основанная на рекомендациях Международного Института здоровья в 1992 году и дополненных в 1997 году. Большое значение в этой программе уделено вопросам обучения пациентов и активного вовлечения их в процесс лечения.
Этиотропное лечение бронхиальной астмы в большей части случаев затруднено, однако у ряда больных несомненно дает очень хорошие результаты.
Если удается обнаружить «виновный» антиген у больных астмой и прекратить контакт больного с ним, то практически можно ожидать полного выздоровления.
Улучшают состояние больных проведение гипосенсибилизации с выявленным антигеном или наиболее частыми антигенами, вызывающими астму.
Тем не менее основным направлением в лечении астмы является патогенетическая терапия. Три фактора признаются в настоящее время ведущими для бронхиальной астмы.
1) Иммунное воспаление слизистой бронхов вследствие активации клеточных элементов слизистой – эозинофилов, нейтрофилов, тучных клеток и лейкотриенов, осуществляющих взаимодействие между этими клетками. 2) Бронхиальная обструкция, в основе которой лежат три механизма – бронхоспазм, отек слизистой и увеличение вязкости мокроты.
3) Гиперреактивность бронхов, выражаюшееся в их повышенной готовности к бронхоспазму, неадекватной реакции на эндогенные и экзогенные раздражители. Все три фактора взаимосвязаны и взаимообусловлены.
Механизм действия основных групп лекарственных препаратов, обладающих бронхорасширяющим и противовоспалительным действием представлен на схеме.
Как известно просвет бронхов регулируется симпатической (СНС) и парасиматической (ПНС) системами. Катехоламины (КА) воздействуют на бета-2-рецепторы бронхов и через вторичный мессенджер цФМФ вызывают расширение их просвета.
Ацетилхолин (АХ) воздействует на холинорецепторы бронхов и черех вторичный мессенджер цГМФ способствует сужению просвета бронхов.
При бонхиальной астме наблюдается дисбаланс нервных влияний, имеется функциональная, а в ряде случаев и органическая блокада бета-2-рецепторов, которая усугубляется медиаторами анафилаксии. Последние вызывают утолщение и отек слизистой, изменяют реологические свойства мкороты.
Стимуляторы адренорецепторов – это средства, по своему действию похожие на вещества, выделяющиеся в окончаниях симпатических нервов – адреналина и норадреналина, которые вызывают расширение бронхов.
Сейчас в качестве бронхолитиков в основном используются избирательные (селективные – бета-2-агонисты) симпатомиметики, поскольку они в меньшей степени вызывают изменения со стороны сердечно-сосудистой системы.
При этом выделяют симпатомиметики короткого действия, они купируют приступы бронхиальной астмы, но действуют в течение короткого времени. Есть симпатомиметики длительного действия, которые применяются для предупреждения приступов астмы.
К бета-2 агонистам короткого действия относятся: сальбутамол (аэролин, вентолин, вольмакс); тербуталин (брикалин, тербулин). Для снятия приступов астмы эти препараты выпускаются в аэрозольных баллончиках и применяются путем ингаляций. Рекомендуется при приступе астмы вдыхать 2 дозы препарата, в течение суток количество доз не должно быть более 8-10.
Эффективность препаратов примерно одинакова, но разным больным лучше помогает одно из лекарственных средств, его подбирают в процессе лечения. Селективные симпатомиметики выпускаются также в виде таблеток и раствора для инъекций. Таблетки принимают для предупреждения приступов астмы.
Препараты в инъекциях вводят во время приступа, если ингаляционные препараты не помогают.
Бета-2 агонисты длительного действия – сальметерол (серевент), формотерол (оксис, форадил) – действуют в течение 12 часов, выпускаются в аэрозолях или порошках, но также для ингаляций. Применяются для предупреждения приступов удушья.
Побочные действия симпатомиметиков – сердцебиение, появление нарушений сердечного ритма.
Холинолитические средства препятствуют действию ацетилхолина, который суживает бронхи. Применяется ипратропиум бромид (аповент, аэровент), выпускается также в аэрозольных баллончиках.
Для снятия приступа астмы менее эффективен, чем селективные сипатомиметики, но некоторым больных помогает хорошо.
Может применяться также для предупреждения приступов астмы, а также у больных бронхитом с длительным сужением бронхов.
Побочные действия – сухость во рту, тошнота, кашель, сердцебиение.
Метилксантины – группа лекарственных средств, которые расширяют бронхи, действуя на уровне самой мышечной клетки бронхов.
Традиционно механизм бронхолитического действия данной группы препаратов связывают с ингибированием фосфодиэстеразы, накоплением в связи с этим в слизистой бронхов цАМФ, который приводит к устранению бронхиальной обструкции.
Более аргументирована в современных условиях точка зрения, что теофиллин блокирует аленозиновые рецепторы и устраняется, таким образом, бронхосуживающее влияние аденозина.
Метилксантины разделяются на препараты короткого действия: теофиллин, эуфиллин и длительного действия: теопэк, теолонг, теодур, ретафиллин, аминофиллин-ретард, филотеллин-ретард. Препараты короткого действия применяются в основном для купирования приступов удушья и в меньшей степени для их предупреждения.
Наиболее эффективно введение эуфиллина в/в по 10 мл 2,4% раствора 1-2-3 раза в день. Теофиллин применяется перорально, ректально. Эуфиллин перорально усваивается плохо, кроме того, он вызывает диспептические расстройства и обладает ульцерогенным действием. Целесообразно применение перорально состава под названием эликсофиллин (раствор эуфиллина или теофиллина в спирте).
Пропись этого состава следующая: Sp. vini 96o – 30.0, eufillini -0.8, aque dest. ad 120.0 — по 1-2 ст. ложки при приступе удушья. Препараты пролонгированного действия применяются для предупреждения приступов бронхиальной астмы, при хроническом обструктивном бронхите.
Суточная доза принимается в два приема, рекомендуется постепенное повышение доз: 1-3 дни лечения 400мг/сутки; 4-6 дни – 600мг/сутки; 7-9 дни 800 мг/сутки.
Побочные действия – тошнота, сердцебиение, тремор, головная боль, головокружение, бессоница, ульцерогенный эффект.
Глюкокортикоиды в качестве бронхорасширяющих средств используются для в/в введения и перорально (системное действие), а также в аэрозолях или дисках для ингаляций (местное действие). Таким образом пытаются уменьшить их системное неблагоприятное действие и усилить местное влияние на просвет бронхов.
Глюкокортикоиды действуют в основном путем снятия отека и воспаления слизистой бронхов. Основные препараты для ингаляционного применения – беклометазон, бекотид, будесонид, флексотид. Основная опасность при применении этих форм гормонов – развитие грибковых поражений, хотя встречается это крайне редко.
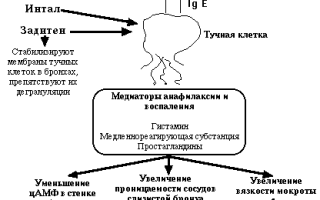
Стабилизаторы мембран тучных клеток
Препараты этой группы стабилизуют мембраны тучных клеток слизистой бронхов, препятствуют их дегарнуляции и выделению медиаторов анафилаксии и воспаления – гистамина, простагландинов, медленнореагирующей субстанции.
Таким образом предупреждается развитие бронхоспазма, отека слиизстой бронхов. Препараты: кромолин (интал), недокромил (тилад), кетотифен (задитен).
Интал плохо всасывается в желудочно-кишечном тракте, поэтому применяется ингаляционно (порошок 20 мг из капсулы заряжается в специальный ингалятор спинхайлер) 4 раза в день.
Применяется для предупреждения приступов бронхиальной астмы или приступов удушья при обструктивном бронхите в фазу ремиссии или выхода из обострения. По тем же показаниям применяется кетотифен (задитен), который хорошо всасывается и дается в таблетках по 1 мг 2 раза в день.
Побочные действия интала развиваются редко – сухость во рту, легкий бронхоспазм во время приема. У кетотифена эти явления более часты.
Ингибиторы лейкотриенов
Относительно новая группа лекарственных средств. Они уменьшают акивность лейкотриенов в слизистой бронхов, уменьшается пролиферация и активность нейтрофилов и эозинофиллов, их адгезивность. Уменьшается проницаемость капилляров и тонус гладкой мускулатуры. Препарат – зилейтон (зифло) по 600 мг в сутки парентерально.
Антагонисты рецепторов лейкотриенов
Селективно блокируют рецепторы лейкотриенов и, таким образом, уменьшают воспалительный процесс в слизистой бронхов. Препараты: монтелукаст(сингулар) и цафирлукаст (акколат).
- Лечение бронхиальной астмы имеет два направления – купирование приступов и терапия, направленная на предупреждение приступов.
- Купирование приступа
- Препараты I ряда:
- · Аэрозоли бета-симпатомиметиков и холинолитиков
- · Теофедрин
- · Эликсофиллин
- Препараты II ряда:
- · Инъекции адреналина, эфедрина, эуфиллина
- Препараты III ряда:
- · Глюкортикоиды в/в
- Чаще всего для купирования приступа применяются селективные бета-2-агонисты, однако в ряде случаев приходится прибегать и к другим лекарственным средствам.
- Длительное лечение бронхиальной астмы в настоящее время рекомендуется в зависимости от тяжести течения согласно международным рекомендациям.
Шаг 1 – легкая степень тяжести. легкие приступы < 1-2 раз в неделю, ночная астма < 1-2 раз в месяц, бессимптомный промежуток между приступами, ОФВ1 > 80% Д. Ингаляционные бета-2-агонисты короткого действия, применяющиеся по требованию; те же препараты + интал перед нагрузкой или возможном контакте с антигеном.
Шаг 2 – средняя степень тяжести. Приступы > 1-2 раз в неделю, ночная астма > 2 раз в месяц, приступы нарушают сон и физическую активность, ОФВ1 60-70%Д. Ежедневное использование ингаляционных противовоспалительных препаратов – интала или ингаляционных глюкокортикоидов; ингаляционные бета-2-агонисты короткого действия по требованию, но не чаще 3-4 раз в день.
Шаг 3 – средняя степень тяжести. Приступы ежедневные, ночная астма > 2 раз в месяц, приступы нарушают сон и физическую активность, ОФВ1 60-70%Д. Ингаляционные глюкортикоиды постоянно; пролонгированные препараты теофиллина, пероральные или ингаляционные бета-2-агонисты длительного действия; ингаляционные холинолитики; ингаляционные бета-2-агонисты короткого действия по требованию.
Шаг 4 – тяжелая степень. Глюкокортикоиды ингаляционные или пероральные; пролонгированные формы теофиллина, симпатомиметиков, холинолитиков; ингаляционные бета-2-агонисты ингаляционные по требованию.
Нередко при бронхиальной астме хороший эффект дают природные и физические лечебные факторы (см. общую схему).
Ряду больных с очень тяжелыми формами астмы, частыми приступами помогает смена климата. Особенно это касается больных, которые живут в Северных районах с неустойчивым влажным климатом. Переезд на постоянное место жительства в районы с более теплым климатом нередко дает стойкий положительный эффект.
Больным астмой помогает лечение на климатических курортах с приморским сухим и горным климатом. Есть санатории в горах, где практикуется лечение в пещерах с особым микроклиматом. В настоящее время создаются специальные комплексы, где такого рода климат пещер создается искусственно (спелеотерапия).
В ряде случаев поразительный положительный эффект оказывает иглорефлексотерапия. Причем введение игл в определенные точки помогает снимать приступы удушья, а курсовое лечение позволяет значительно уменьшать частоту приступов и облегчать их.
При ухудшении состояния больных, учащении приступов применяют различного рода ингаляции, чаще всего с бронхорасширяющими лекарствами. В последние годы широко применяется при астме лазерная терапия и магнитолазерное облучение.
Вернуться назад
Источник: http://support-doctor.narod.ru/Obstruct6.htm
Симпатомиметики
Хотя симпатомиметики применяются уже десятилетия, концепция о β-1- и β-2-рецепторах сравнительно нова. В 60-х годах Zands сравнил симпатомиметики по их липолитическому, кардиостимулирующему, бронхорасширяющему и вазоактивному эффекту.
Те лекарства, которые влияли на липидный обмен, обладали также кардиостимулирующим эффектом. Те, которые вызвали бронходилатацию, приводили также к вазодилатации (а также к гликогенолизу и стимуляции скелетных мышц). Таким образом, возникла концепция о β-1-(кардиостимуляция) и β-2-(вазодилатация) рецепторах.
Гораздо позже было установлено, что β-2-специфичность рецепторов гораздо лучше выявляется при ингаляции лекарственных средств.
Симпатомиметики, введенные в таблетках или подкожно, теряют часть своей β-2-избирательности. Некоторые пациенты реагируют на одни симпатомиметики лучше, чем на другие, таким образом, испробование различных лекарств всегда показано: если первое оказалось неэффективным или вызвало выраженный побочный эффект, можно найти действенное родственное соединение без выраженного побочного эффекта.
При назначении в ингаляциях аэрозоля или подкожно симпатомиметики могут вызывать транзиторное падение рО2 в артериальной крови на 5 — 10 мм рт. ст.
Из-за того, что легочные сосуды способны дилатироваться перед бронходилатациеи, может возникнуть усиление шунтирования плохо оксигенированной крови в левое предсердие.
Поэтому перед назначением бронходилататоров рекомендуется оксигенотерапия больных бронхиальной астмой с развившейся гипоксемией.
Несколько слов необходимо сказать о правильном применении дозированного аэрозоля. Аэрозоль более эффективен, когда он достигает слизистой оболочки спазмированных бронхов.
Быстрое вдыхание или зажатие мундштука ингалятора в губах приводит к тому, что капельки лекарства оседают на стенках глотки или на местах бифуркации крупных бронхов из-за большой скорости вдыхаемых частиц. Таким образом, оптимальным является медленное вдыхание аэрозоля, распыленного непосредственно у открытого рта.
Многие больные замечают, что вторая или третья ингаляция через 5 — 20 мин после первой приносят дополнительное облегчение возможно, потому, что несколько расширившиеся бронхи могут затем принять дополнительное количество аэрозоля.
Последние данные свидетельствуют о том, что наибольший эффект возникает, когда аэрозоль вдыхается с 80% ЖЕЛ, то есть почти при максимальном вдохе. Этого можно достичь, когда большинство бронхов открыты и способны принять аэрозоль с почти максимальной ЖЕЛ. Поэтому дозированный аэрозоль должен распыляться у открытого рта в начале вдоха с последующим глубоким максимальным вдохом.
Задержка дыхания в конце вдоха может усилить адсорбцию лекарства. Полоскание рта после ингаляции помогает удалить лекарство со слизистой оболочки рта и тем самым уменьшить его системный эффект.
«Бронхиальная астма», М.Э.Гершвин
Источник: https://www.med312.ru/bronhialnaya_astma/lechenie_bronhialnoy_astmy_u_vzroslyh/439.html
Симпатомиметик для профилактики приступа бронхиальной астмы –
Адреномиметики при бронхиальной астме разделяют на селективные (активируют исключительно бета-2 рецепторы) и неселективные (активируют бета-1 и бета-2 рецепторы). Активация бета-2 адренорецепторов способствует расслаблению гладкой мускулатуры бронхов и приводит к их расширению.
Адреномиметики при бронхиальной астме должны стимулировать именно бронхиальные бета-2-адренорецепторы, что приводит к активации аденилатциклазы и повышению уровня циклического аденозинмонофосфата (ц-АМФ) в гладкой мускулатуре бронхов. Помимо этого, адреномиметики слегка препятствуют высвобождению медиаторов бронхоспазма из тучных клеток. Что немаловажно при лечении бронхиальной астмы. Читайте подробнее на нашем сайте про другие адреномиметики.
Селективные адреномиметики при бронхиальной астме
Селективные адреномиметики в больших дозах помимо активации бета-2 рецепторов в бронхах, могут также активировать бета-1 рецепторы в сердце и альфа-адренорецепторы в сосудах.
Основные побочные эффекты адреномиметиков, такие как повышение АД, тахикардия, связаны именно с этими рецепторами. Поэтому предпочтительнее принимать селективные, нежели неселективные адреномиметики при бронхиальной астме (о которых будем говорить ниже).
Так как селективные возбуждают их только в больших дозах, а неселективные – в любых.
Селективные адреномиметики при бронхиальной астме назначаются в дозированных аэрозольных ингаляторах.
Небулайзеры применяются только у тех пациентов, которые не могут правильно использовать ингалятор (у детей)
Частицы адреномиметиков, которые вдыхаются через небулайзер в 3-4 раза больше, чем аэрозольные, поэтому дозы этих препаратов в небулайзерах, соответственно, в 3-4 раза в больше. Селективные адреномиметики при бронхиальной астме подразделяются на препараты длительного и короткого действия.
Селективные адреномиметики длительного действия
Основными препаратами, которые относятся к селективным адреномиметикам длительного действия (12 часов и более), являются:
Препараты характерны высокой липофильностью, что способствует их накоплению в мембранах гладкомышечных клеток. Благодаря этому обеспечивается длительность действия. Эту группу лекарственных средств чаще всего применяют при бронхиальной астме. А именно:
- в комбинациях с ингаляционными глюкокортикоидами, когда последние оказывают недостаточный эффект (например при появлении ночных приступов астмы);
- в комбинациях с глюкокортикоидами с целью снизить их дозу и этим избежать побочных эффектов;
- для профилактики приступов астмы физического усилия.
Такие ограничения в применении препаратов данной группы обоснованы повышением риска смерти от бронхиальной астмы. Селективные адреномиметики длительного действия нельзя резко отменять и использовать для монотерапии бронхиальной астмы, а также для купирования ее приступов.
Кленбутерол является препаратом допинга для спортсменов, так как обладает анаболическим эффектом.
Селективные адреномиметики короткого действия
Основные представители селективных адреномиметиков короткого действия (эффект длится 3-4 часа):
- тербуталин,
- фенотерол (беротек),
- сальбутамол (альбутерол),
- левалбутерол,
- битолтерол,
- метапротеренол (алупент),
- пирбутерол.
Применение данной подгруппы для профилактики приступов бронхиальной астмы не рекомендовано, так как:
- они действуют кратковременно,
- при длительном применении может развиваться устойчивость к их бронхолитическому действию,
- повышается риск развития побочных эффектов.
Неселективные адреномиметики при бронхиальной астме
К неселективным адреномиметикам при бронхиальной астме (активируют бета-1 и бета-2 рецепторы) относятся:
- изопреналин (изопротеренол, изадрин),
- эпинефрин (адреналин),
- эфедрин.
Препараты данной группы в настоящее время при лечении бронхиальной астмы применяются редко, так как чрезмерно сильно стимулируют сердечно-сосудистую систему посредством активации альфа и/или бета-1 адренорецепторов. Неселективные адреномиметики при бронхиальной астме оказывают следующие наиболее частые побочные эффекты:
- тахиаритмии,
- тремор,
- чувство тревоги,
- сердцебиение.
Использованные источники: optimusmedicus.com
Вызывает высвобождение норадреналина из пресинаптических окончаний, в результате чего стимулируются все виды адренорецепторов. По сравнению с адреналином меньше активируют альфа-адренорецепторы, соответственно меньше повышает АД. После приема внутрь действие наступает через 30-50 минут, длительность действия 2-6 часов. Хорошо проникает через гематоэнцефалический барьер.
Может вызывать привыкание и пристрастие.
Купирование и профилактика приступов удушья при всех вариантах бронхиальной астмы. Эфедрин редко используется самостоятельно из-за побочных эффектов.
Входит в состав различных комбинированных препаратов: Теофедрин, Солутан, Бронхолитин.
ПРЕПАРАТЫ МИОТРОПНОГО ДЕЙСТВИЯ = ИНГИБИТОРЫ ФОСФОДИЭСТЕРАЗЫ = МЕТИЛКСАНТИНЫ
В механизме их бронхолитического действия важную роль играет ингибирование фосфодиэстеразы, приводящее к накоплению ц-АМФ в гладких мышцах, что сопровождается снижением сократительной способности мышц, уменьшением содержания ионов кальция внутри клеток, расслаблением бронхов и снятием бронхоспазма. Кроме того, ксантины блокируют аденозиновые рецепторы, выполняющие в бронхах спазмогенную функцию.
Ксантины оказывают также стабилизирующее действие на мембраны тучных клеток и уменьшают высвобождение медиаторов аллергических реакций, способствующих бронхоспазму.
Назначается для систематического лечения бронхиальной астмы и для профилактики приступов бронхоспазма внутрь в таблетках (4 раза в сутки). Лучший эффект часто наблюдается при применении препарата в виде ректальных свечей, так как при этом пути введения он в малой степени подвергается метаболизму в печени. При передозировке препарата могут возникнуть эпилептоидные припадки.
Для предупреждения подобных побочных явлений не рекомендуется применять препарат длительно.
Как лечебное и профилактическое средство при бронхиальной астме.
Содержит 80% теофиллина и 20% этилендиамина. Этилендиамин усиливает спазмолитическую активность и способствует растворению препарата. Применяется внутрь 3-4 раза в сутки. В отличие от теофиллина растворим в воде и может вводится внутривенно.
Внутримышечно и подкожно препарат не вводят из-за медленного появления эффекта, малой концентрации препарата в крови и болезненности в месте ведения.
При внутривенном струйном введении бронходилятирующий эффект эуфиллина развивается через 10-15 минут, терапевтическая концентрация сохраняется в течение 2 часов.
При приеме таблетки внутрь эффект отмечается через 30 минут, продолжительность 5 часов.
Внутривенно (медленно) эуфиллин вводят для купирования приступа бронхоспазма при астматическом статусе. При бронхиальной астме препараты принимают внутрь. При приеме внутрь ксантины вызывают следующие побочные эффекты:
- раздражение слизистой оболочки желудка, головные боли, бессонницу, тахикардию, аритмии.
- Выпускаются препараты пролонгированного действия.
- СРЕДСТВА, ПРЕДУПРЕЖДАЮЩИЕ ВЫСВОБОЖДЕНИЕ «МЕДИАТОРОВ АЛЛЕРГИИ» = СТАБИЛИЗАТОРЫ МЕМБРАН ТУЧНЫХ КЛЕТОК
Эти препараты не обладают непосредственным бронхорасширяющим действием. Они уменьшают выход биологически активных веществ в кровь из «депо» и тем самым предупреждают возникновение бронхоспазма.
Только для профилактики приступов бронхоспазма, систематического лечения бронхиальной астмы в основном аллергической природы.
Кромоглициевая кислота = Интал = Кромолин
Препятствует дегрануляции мастоцитов и выходу из них биологически активных веществ. Стабилизирует мембрану, обладая противокальциевым действием. Препарат препятствует формированию гиперчувствительности замедленного типа.
Применяется ингаляционно.
Назначают при бронхиальной астме, при аллергическом рините. Наиболее неприятный побочный эффект — раздражение слизистой оболочки верхних дыхательных путей, что проявляется сухим кашлем.
Применяется ингаляционно. Близок к предыдущему по строению и свойствам.
Профилактика и лечение разных форм бронхиальной астмы, астматических бронхитов.
Препарат обладает антианафилактической активностью за счет стабилизации мембран тучных клеток и базофилоцитов. Кроме того, он активирует гистаминазу печени, ускоряя разрушение гистамина, частично блокирует Н 1 -гистаминорецепторы. Назначается внутрь.
Начало действия — через 2 часа и до 12 часов.
Специфическая область применения препарата — атопическая форма бронхиальной астмы с экстрапульмонарными проявлениями аллергии, например пищевой (крапивница, дерматит). Возможно длительное поддерживающее лечение этим препаратом.
Использованные источники: biofile.ru
Симпатомиметические средства в терапии астмы
Фармакология. Механизм действия. Фармакологические свойства симпатомиметических веществ обусловлены их способностью связываться с бета-адренергическими рецепторами и стимулировать внутриклеточное накопление циклического аденозинмонофосфата (цАМФ).
У человека существует, по крайней мере, два типа бета-адренергических рецепторов: бета1- и бета2-адренорецепторы. Стимуляция бета1-рецепторов вызывает липолиз, стимуляцию сердечной деятельности и торможение кишечника.
Стимуляция бета2-рецепторов ведет к бронходилатации, вазодилатации, стимуляции скелетной мускулатуры и снижению тонуса матки.
Такое разделение важно, поскольку некоторые вещества, стимулирующие рецепторы, более избирательны по отношению к одному или другому типу рецепторов и, следовательно, имеют различные эффекты.
Симпатомиметические вещества, которые использовались раньше, такие как изопреналин, действуют одновременно на оба типа рецепторов, но вещества, созданные за последние два десятилетия для лечения астмы, имеют более избирательное действие на бета2-адренорецепторы. Разделение между бета2-адренорецепторами на уровне гладкой мускулатуры бронхов и кровеносных сосудов, мускулатуры матки и скелетной в настоящее время не может быть проведено фармакологическими методами.
Действие симпатомиметических веществ не ограничивается только простым расслаблением гладкой мускулатуры. В очень низких концентрациях они подавляют высвобождение медиаторов из тучных клеток.
При ингаляционном введении больному с аллергической астмой сразу перед вдыханием аллергена они подавляют развитие немедленной бронхоконстрикции, но не предупреждают замедленную астматическую реакцию даже при введении очень высоких доз.
Не совсем ясно, связано ли это отсутствие эффекта на реакцию замедленного типа с отсутствием фармакологической активности или с недостаточным количеством лекарства в бронхиальной стенке в период развития поздней реакции.
Бета2-адренергические вещества стимулируют также мукоцилиарную функцию дыхательных путей и восстанавливают нормальный бронхиальный секреторный клиренс при бронхиальной астме.
Кроме того, симпатомиметики уменьшают повышенную микрососудистую проницаемость дыхательных путей и, таким образом, могут снижать отек их слизистой.
Неизвестно, какой из различных видов действия симпатомиметических веществ связан с длительным терапевтическим эффектом при бронхиальной астме, но немедленный симптоматический эффект объясняют в основном их бронхорасширяющей активностью.
Проведено много исследований с целью определения соответствия наблюдений in vitro и клинической ситуации. Повторная ингаляция симпатомиметических лекарств у здоровых испытуемых снижает реактивность бета-адренорецепторов их дыхательных путей, но этот феномен не наблюдается у больных астмой.
Дыхательные пути больных астмой, регулярно получающих ингаляционным путем или внутрь симпатомиметические лекарства, сохраняют реактивность к бета-адренергической стимуляции даже через недели или месяцы лечения.
Чтобы доказать, что после продолжительного лечения реактивность к ингалируемым симпатомиметикам становится ниже, чем в начале лечения, необходимо еще провести тщательные клинические исследования. Клиническая значимость такой пониженной чувствительности пока остается неясной.
Пониженная чувствительность, вызванная систематической терапией, должна быть дифференцирована от сниженной эффективности применения симпатомиметических веществ, которая наблюдается при обострении заболевания и особенно при острой тяжелой форме астмы.
Побочные эффекты. Побочные эффекты симпатомиметических средств связаны с их стимулирующим действием на бета-адренергические рецепторы тканей и органов помимо бронхиальных. Симпатомиметические вещества могут вызывать мышечный тремор и беспокойство путем стимуляции бета-адренергических рецепторов скелетных мышц.
Они также могут вызывать тахикардию за счет стимуляции сердечных бета-рецепторов. Этот побочный эффект чаще наблюдается при назначении неселективных бета-адренергических агонистов, хотя некоторое количество бета2-рецепторов имеется также и в сердечной мышце.
Бета2-адренергические вещества могут вызывать гипокалиемию, особенно когда их назначают парентерально или внутрь в высоких дозах.
В целом же, побочные эффекты ингаляционных селективных симпатомиметических веществ отсутствуют или незначительны.
Существуют индивидуальные отличия в чувствительности к системным эффектам этих лекарств, поэтому изредка пациенты могут жаловаться на выраженный тремор и/или тахикардию даже после обычных доз симпатомиметиков.
Побочные эффекты уменьшаются при последующем использовании, однако в отдельных случаях лечение симпатомиметическими средствами может оказаться принципиально невозможным.
Терапевтическое применение. Симпатомиметические вещества применяются как для неотложной терапии приступов, так и для лечения астмы легкой и средней степени тяжести. При лечении хронической астмы их используют в тех случаях, когда небронходилатирующие антиастматические средства оказываются недостаточными или неадекватными.
Выбор симпатомиметического средства определяется несколькими критериями — эффективностью лекарства, продолжительностью его действия, селективностью в отношении бета-адренергических рецепторов, его побочными эффектами, способом применения и стоимостью.
Ингаляционные симпатомиметики короткого действия (фенотерол, сальбутамол, тербуталин) рекомендуется использовать эпизодически для купирования нетяжелых приступов удушья и затруднений дыхания.
Примерные дозы этих лекарств, оказывающие равный эффект следующие: — 400 мкг фенотерола; — 400 мкг сальбутамола;
— 750 мкг тербуталина.
Пациенты должны быть предупреждены, что увеличение дозы симпатомиметика — неподходящий и иногда рискованный способ справиться с ухудшением течения болезни. Больным следует ограничивать использование симпатомиметиков короткого действия до 3-4 раз в сутки (6-8 ингаляций). Они должны осознавать, что, если им требуется большее количество ингаляций, следует обратиться к врачу.
Острое астматическое состояние может сопровождаться снижением реактивности к обычным дозам симпатомиметиков. Это почти наверняка обусловлено сочетанием механических и воспалительных факторов, затрудняющих доступ лекарства к месту действия.
Когда эти лекарства вводят в высоких дозах ингаляционным способом или парентерально, отмечается быстрая бронходилатация.
Это указывает на то, что снижение чувствительности является лишь частичным и может быть обусловлено резкой обструкцией дыхательных путей, препятствующей поступлению лекарства к ткани-мишени.
Ингаляции симпатомиметиков являются эффективным способом предупреждения астмы физического напряжения, и пациентам с подобной симптоматикой следует рекомендовать сделать две ингаляции симпатомиметика непосредственно перед физической нагрузкой.
Создание лекарственных форм сальбутамола и тербуталина с медленным высвобождением действующего начала позволило сделать внутреннее применение удобным при ночных приступах и ввести их в схемы длительного лечения астмы. Более того, длительно действующие таблетированные препараты, принятые перед сном, позволяют лучше контролировать утреннее ухудшение пик-флоу, столь часто отмечаемое у больных бронхиальной астмой.
Введение симпатомиметических средств с помощью распылителя стало стандартом неотложной помощи и последующего лечения тяжелых приступов астмы в больничных условиях. Этот способ может применяться при длительном лечении в домашних условиях больных с тяжелыми формами астмы, но непременно при тщательном медицинском наблюдении.
При использовании распылителей обычно применяются значительно более высокие дозы этих лекарств по сравнению с дозирующими ингаляторами, например, 5-10 мг фенотерола, сальбутамола или тербуталина.
Как правило, они хорошо переносятся и оказываются эффективными, но такие побочные эффекты, как тремор, тахикардия и потливость отмечаются чаще, чем при стандартных дозировках.
Использованные источники: www.blackpantera.ru
Источник: http://delawares.ru/pristupy-bronhialnoj-astmy/simpatomimetik-dlya-profilaktiki-pristupa-bronhialnoj-astmy
Немедикаментозное лечение бронхиальной астмы
У больных бронхиальной астмой невротические реакции играют важную роль. Эмоциональные конфликты часто служат причиной очередного обострения астмы. В клинической практике встречаются больные, у которых первый приступ возник в результате стресса. Известно наблюдение С. П. Боткина, который описал больную, страдавшую бронхиальной астмой. Первый приступ удушья возник у нее в тот момент, когда ребенок, с которым она находилась в лодке, упал в воду и чуть не утонул в озере. В дальнейшем у больной отмечалось тяжелейшее течение бронхиальной астмы.
Отдельные астматологи выделяют клинические варианты болезни с преимущественным психоневрологическим механизмом.
Лабильность психоэмоциональной сферы усугубляется и тем, что, как правило, приступы удушья возникают в ночное время, в результате чего нарушается сон на протяжении многих лет. Нарушение сна может поддерживаться большими дозами симпатомиметиков.
Отрицательно влияет на психологию прием кортикостероидных препаратов. Иногда врач встречается со своеобразной формой фобии гормональных препаратов, дозированных ингаляторов.
Больной бронхиальной астмой нуждается в проведении индивидуальной и на этапе реабилитации групповой психотерапии, т. е. она должна рассматриваться как неотъемлемая составная часть успешного лечения.
Особенности психотерапии определяются личностной характеристикой больного.
Психотерапевтическое воздействие должно проводиться планомерно и меняться в зависимости от формы, стадии болезни, а также, проблем, связанных с работой, отдыхом, и многих других факторов, возникающих перед больным и его лечащим врачом.
Немедикаментозное лечение бронхиальной астмы – дыхательная гимнастика
Лечебная физкультура — один из необходимых методов лечебной гимнастики — преследует цель повысить функциональные возможности дыхательного аппарата больного, сделать дыхание более свободным, экономичным. При проведении комплексов дыхательных упражнений следует избегать приемов форсированного дыхания, которые могут усугублять обструкцию бронхов.
Особенно это выявляется при астме физического усилия. В процессе дыхательных свободных упражнений с постепенным вовлечением всех мышц, участвующих в физическом акте дыхания, облегчается отхождение мокроты. В этом заключается положительное влияние дыхательной гимнастики, повышающей дренажную функцию бронхиального дерева.
Для активации фазы вдоха целесообразно делать непродолжительную паузу около 2-3 с как на высоте вдоха, так и после выдоха. Этот прием позволяет порой добиться отхождения мокроты. Выдох рекомендуется делать через сомкнутые губы. В этом случае происходит повышение давления в трахее и устраняется экспираторное стенозирование трахеи при наличии слабости ее мембранозной части.
Этому приему следует обучить больных, и они могут выполнять процедуру в периоды кашля и удушью, после ингаляции симпатомиметиков.
Процесс обучения и тренировок должен находиться под постоянным наблюдением и контролем лечащего врача, чтобы вносить коррективы и определять объем дыхательных упражнений. При стабилизации процесса увеличивают объем физических тренировок больных. Постоянный ежедневный труд всегда способствует значительному облегчению течения болезни, сокращению приема лекарственных средств.
Отдельные больные с успехом применяют методы дыхательной гимнастики йогов, обучаются приемам релаксации. К постоянным занятиям можно приступать в бассейнах.
Водные процедуры, оказывая многофакторное воздействие на организм, положительно влияют на дыхательную мускулатуру. По данным некоторых авторов [Кокосов А. Н., Стрельцова Э. В.
, 1981], занятиям в бассейне следует придавать большое значение при проведении программной реабилитации больных бронхиальной астмой.
Немедикаментозное лечение бронхиальной астмы – массаж
Лечебный массаж позволяет снять ощущение усталости мышц. При большой энергетической работе дыхательной мускулатуры этот факт имеет очень большое значение. Массаж позволяет повысить работоспособность, добиться более свободного отхождения мокроты. Массаж принимают как в самые тяжелые минуты обострения бронхиальной астмы, так и при проведении противорецидивных курсов терапии.
Немедикаментозное лечение бронхиальной астмы – климатотерапия
Вопрос о воздействии климата всегда возникает при лечении больных бронхиальной астмой. Его решение относится к одному из наиболее сложных.
В случае переезда в другую климатическую зону больной проходит период адаптации, а вернувшись домой, реадаптации, в течение которых существует повышенный риск обострения астмы. В рекомендации климатотерапии всегда затруднен прогноз переносимости места, куда больной может выехать.
Наиболее хорошие результаты дают курорты Северного Кавказа и Южного берега Крыма. Все возрастающее значение придается местным курортам с организацией комплексных методов терапии. Так, под Барнаулом успешно лечатся легочные больные в местном санатории с применением бальнеотерапии.
Положительным многолетним опытом располагают санатории Башкирии, Украины и ряда других мест. Распространение получает спелеотерапия при лечении больных бронхиальной астмой.
Немедикаментозное лечение бронхиальной астмы – иглорефлексотерапия
Накопленный опыт по применению иглорефлексотерапии при бронхиальной астме тем не менее позволяет рассчитывать на определенные эффекты. Возможно, большое значение имеет психотерапевтическое воздействие. У больного часто авторитетен тот или иной врач, владеющий методами иглорефлексотерапии, и он считает ее менее эффективной в другой лечебной обстановке, у другого специалиста. Психотерапевтическое воздействие поддерживается не только личностными особенностями врача, но и окружающей обстановкой, динамикой симптомов болезни, а также многими другими факторами, которые трудно учесть.
Обычно при проведении иглорефлексотерапии заметно уменьшаются общая, тревога, вегетативные проявления (потливость, выраженная лабильность). Эти эффекты особенно важны для больных бронхиальной астмой, поскольку происходят они не вследствие назначения медикаментозных препаратов.
У большинства больных улучшается отхождение мокроты. Часто можно наблюдать и муколитическое действие иглорефлексотерапии. Кашель становится не таким напряженным и не сопровождается ощущением удушья. Очевидны эффекты расслабления, спокойное состояние сопровождается сном.
Большая дискуссия ведется по сочетанному применению иглорефлексотерапии и медикаментозных препаратов. Долгое время господствовало мнение о несовместимости кортикостероидов и иглорефлексотерапии. Однако в последнее время проведены исследования, с помощью которых показано положительное влияние иглорефлексотерапии на снижение поддерживающих доз кортикостероидов.
Накопленный клинический опыт по применению иглорефлексотерапии позволяет рассматривать ее как метод, который может применяться при различных формах и стадиях бронхиальной астмы. Так, иглорефлексотерапию можно включать даже в комплексную терапию астматического состояния. У некоторых больных иглорефлексотерапия используется как основной метод лечения.
Ее также можно рекомендовать для противорецидивного лечения.
Источник: https://dreamsmedic.com/informacionnie-stati/pro-zabolevaniya/nemedikamentoznoe-lechenie-bronxialnoj-astmyi.html
Астмопент
Астмопент – противоастматическое средство.
Форма выпуска и состав
- таблетки (10 шт. в блистерах, 2 блистера в упаковке);
- аэрозоль дозированный: суспензия с характерным запахом, от белого до светло-желтого цвета [в баллончиках по 20 мл (400 доз), 1 баллончик в пачке картонной];
- раствор для инъекций (по 1 мл в ампулах, 10 ампул в упаковке).
Активное вещество: орципреналин (в форме сульфата):
- 1 таблетка – 20 мг;
- 1 доза аэрозоля – 0,75 мг;
- 1 мл раствора – 0,5 мг.
Вспомогательные компоненты аэрозоля: соевый лецитин очищенный, дихлорфторметан, трихлорфторметан, сорбита триолеат.
Показания к применению
В форме аэрозоля Астмопент применяется для купирования приступов удушья при бронхиальной астме и хронических обструктивных заболеваниях легких, таких как эмфизема и хронический бронхит.
Таблетки и раствор для инъекций назначают для лечения бронхиальной астмы, бронхоспазма, брадикардии, кардиоплегии и атриовентрикулярной блокады. Кроме того, в этих лекарственных формах препарат применяется при угрозе преждевременных родов, а также при необходимости расширения бронхов перед проведением бронхоскопии и бронхографии.
Противопоказания
- Все лекарственные формы противопоказаны при тахиаритмии и повышенной чувствительности к компонентам препарата.
- Дополнительно для аэрозоля: гипертиреоз, возраст до 12 лет.
- Дополнительно для таблеток и инъекционного раствора: артериальная гипертония, тахикардия.
- Во время беременности и лактации Астмопент может применяться только по назначению врача, после тщательной оценки соотношения пользы и возможных рисков.
Способ применения и дозировка
Таблетки
В этой лекарственной форме Астмопент следует принимать внутрь.
Рекомендуемые разовые дозы:
- взрослые – 20-40 мг;
- дети старше 6 лет – 10 мг;
- дети до 6 лет – 5 мг.
Частота приема – 2–4 раза в сутки.
Аэрозоль
В этой лекарственной форме препарат применяется ингаляционно.
Взрослым и подросткам старше 12 лет назначают по 1-2 ингаляции однократно. В случае необходимости прием повторяют, но не ранее чем через 20–30 минут. При регулярном применении между ингаляциями следует соблюдать 4-часовые интервалы. Максимально допустимая суточная доза – 12 доз.
Применение ингалятора:
- снять с мундштука крышку и убедиться, что его внутренняя и внешняя поверхности чистые;
- встряхнуть ингалятор (в случае первого применения – 1-2 раза нажать на дозирующий клапан);
- взять баллончик вертикально, поместив большой палец на его основание. При этом стрелки на основании баллончика и этикетке должны быть направлены вверх;
- сделать глубокий выдох;
- плотно обхватить мундштук губами, не прикусывая зубами;
- начать вдыхать через рот, в этот момент нажать на основание баллончика и продолжать делать глубокий и спокойных вдох;
- задержать дыхание;
- вынуть ингалятор изо рта;
- продолжать сдерживать дыхание, сколько это возможно;
- выдохнуть;
- закрыть мундштук крышкой.
Крышку мундштука и корпус ингалятора не реже 1 раза в неделю необходимо промывать теплой водой, а затем просушивать в теплом месте, не допуская перегрева.
Раствор для инъекций
В этой лекарственной форме Астмопент вводят:
- подкожно или внутримышечно в дозе 0,5-1 мг;
- внутривенно медленно – в дозе 0,25-0,5 мг;
- внутривенно капельно – в дозе 5-10 мг, разбавленных физиологическим раствором или 5% раствором глюкозы, со скоростью 10–20 капель в минуту до получения терапевтического эффекта.
Детям препарат вводят подкожно или внутримышечно в дозе 0,25-0,5 мг, грудным детям – в дозе 0,1-0,2 мг.
Побочные действия
- со стороны сердечно-сосудистой системы и крови: нарушение сердечного ритма, повышение артериального давления, ощущение сердцебиения или давления в груди, тахикардия, фибрилляция желудочков, экстрасистолия; при внутривенном введении – гипотония;
- со стороны нервной системы и органов чувств: головокружение, слабость, беспокойство, бессонница, головная боль, мышечный тремор, судороги мышц;
- со стороны органов желудочно-кишечного тракта: тошнота, неприятный привкус во рту, рвота;
- прочие: аллергические реакции, кашель, гипокалиемия, нарушение мочеиспускания, повышенная потливость; очень редко — усиление приступа удушья, парадоксальный бронхоспазм.
Особые указания
С осторожностью Астмопент назначают при артериальной гипертензии (аэрозоль), ишемической болезни сердца, эпилепсии, декомпенсированном сахарном диабете, а также в сочетании с ингибиторами моноаминоксидазы.
Лекарственное взаимодействие
- В случае одновременного применения метилксантины, холинолитики, симпатомиметики и бета-адреномиметики усиливают действие Астмопента, вследствие чего возможны головная боль, беспокойство, сердцебиение, головокружение и гипокалиемия.
- Препарат не рекомендуется применять одновременно с неселективными бета-адреноблокаторами, симпатомиметиками и бета-адреномиметиками.
- Ингибиторы моноаминоксидазы и трициклические антидепрессанты усиливают действие орципреналина на гладкие мышцы сосудов.
Сроки и условия хранения
Хранить в месте, защищенном от света и недоступном для детей, при температуре до 25 °C. Не замораживать.
Срок годности – 3 года.
Информация о препарате является обобщенной, предоставляется в ознакомительных целях и не заменяет официальную инструкцию. Самолечение опасно для здоровья!
Источник: https://www.neboleem.net/astmopent.php