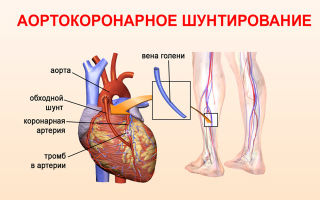
Операция по шунтированию сосудов сердца проводится для пациентов с ишемической болезнью сердца (ИБС) для улучшения качества жизни и снижения смертности от сердечной недостаточности.
В каких случаях проводится операция
Абсолютные показания, при которых операция по коронарному шунтированию сосудов сердца:
- стеноз более 50% левой коронарной артерии;
- стеноз более 70% проксимальных левых передних нисходящих и проксимальных периферических артерий;
- заболевание трех сосудов у бессимптомных пациентов или пациентов с легкой или стабильной стенокардией;
- заболевание трех сосудов с проксимальным стенозом ЛКА у пациентов с плохой функцией левого желудочка;
- болезнь с одним или двумя сосудами и большая область жизнеспособного миокарда в зоне высокого риска у пациентов со стабильной стенокардией;
- более 70% проксимального стеноза ЛКА с фракцией выброса < 50% или очевидной ишемией при неинвазивном тестировании.
Относительные показания для операции шунтирования сердца:
- стенокардия покоя;
- текущая ишемия в условиях инфаркта миокарда без подъема сегмента st, которая не отвечает на медикаментозную терапию;
- плохая функция лж, но с жизнеспособным нефункционирующим миокардом выше анатомического дефекта, который может быть реваскуляризирован.
Рекомендации Европейского сообщества Кардиологов (ESC) содержат рекомендации класса I для КШ в контексте инфаркта миокарда с подъемом сегмента ST (STEMI) в случае, когда ЧКВ было невозможно выполнить или не удалось, а у пациента наблюдаются постоянные боль и ишемия, угрожающие значительной области миокарда, несмотря на медикаментозную терапию.
Необходимое обследование перед операцией
Обычные предоперационные исследования включают в себя:
- Полный анализ крови;
- Картина свертывания;
- Уровень креатинина и электролитов;
- Функциональные тесты печени;
- Скрининг на устойчивый к метициллину золотистый стафилококк;
- Рентгенография грудной клетки;
- Электрокардиография (ЭКГ);
- Эхокардиография или вентрикулография (для оценки функции левого желудочка);
- Коронарная ангиография (для определения степени и локализации заболевания коронарной артерии).
Если демографические характеристики пациента (например, возраст или курение) указывают на повышенный риск развития рака, следует исключить злокачественную опухоль желудочно-кишечного тракта или мочевыводящих путей.
При определении того, показано ли больному шунтирование сосудов сердца риски оцениваются по системе Euroscore.
Это европейский калькулятор рисков, принятый во многих странах мира (в том числе и в США) для прогнозирования смертности при АКШ.
Результаты могут быть представлены логистически или в виде простой оценки, которая может быть рассчитана с помощью интерактивного калькулятора на сайте Euroscore.
Какие сосуды применяют в качестве шунтов и почему?
В качестве шунта используются:
- подкожная вена на ноге;
- лучевая артерия;
- левая внутренняя маммарная артерия (ЛМА);
- правая внутренняя маммарная артерия (РМА);
- правая желудочно-сальниковая артерия;
- нижняя эпигастральная артерия.
Артериальные трансплантаты
Внутренние грудные артерии сегодня самые распространенные шунтирующие трансплантаты. В Европе они стали стандартом медицинской помощи, и цель состоит в том, чтобы использовать эти артерии для каждого пациента, которому назначено изолированное шунтирование коронарной артерии.
Лучевая (плечевая) артерия — это еще один распространенный тип артериального трансплантата. В руке две артерии — локтевая и лучевая.
Первая способна в полной мере обеспечивать доставку крови к руке, поэтому у большинства нет побочных эффектов, если лучевая артерия используется в качестве трансплантата.
Известно, что этот тип трансплантата дает хорошие результаты, хотя долгосрочные показатели пока не представлены.
Менее часто применяемые артерии — желудочно-сальниковая артерия и нижняя эпигастральная артерия. Эти артерии труднее использовать, но они могут быть хорошей альтернативой, если другие артерии использовать невозможно.
Венозные трансплантаты
Подкожные вены – это вены в ногах, которые можно использовать как шунты. Минимально инвазивное удаление подкожной вены не требует длительного разреза.
Вместо этого на колене делается 1-2 разреза, а в паху делается небольшой разрез. Этот тип удаления приводит к меньшему образованию рубцов ибыстрому восстановлению, чем традиционная хирургия.
Хотя многое было сделано для улучшения результатов с помощью венозных трансплантатов, они все же имеют тенденцию к сужению через 2-3 года.
Как делают операцию по коронарному шунтирование сосудов сердца
Первым шагом в операции для хирурга будет подготовка артерий или удаление вен, которые будут использоваться в качестве шунтов.
Затем (в классическом варианте) хирург делает разрез по центру груди, через грудину, чтобы получить доступ к сердцу и коронарным артериям.
Сердце может быть остановлено, и хирург в этом случае будет выполнять операцию на неподвижном сердце. В течение этого времени жизнедеятельность тела пациента поддерживается аппаратами искусственного кровообращения и искусственной вентиляции легких.
Когда шунт (или шунты) установлены — аппараты отключаются,а сердцебиение и кровоток нормализуются.
Во тором варианте операция может быть проведена без использования аппарата искусственного кровообращения, когда сердце все еще бьется. В этом случае участок оперции стабилизируют с помощью вакуумногоаппарата.
В случае с аортокоронарным шунтированием удаленную вену или артерию в стерильном физиологическом растворе нарезают на соответствующую длину. Затем хирург прикрепляет один конец кровеносного сосуда к аорте, а другой — к части коронарной артерии за местом сужения или закупорки.
В случае маммокоронарного шунтирования один конец артерии остается прикрепленным к аорте, а другой соединяется с коронарной артерией.
Виды шунтирования сосудов сердца
Почему маммокроонарное шунтирование предпочтительнее аортокоронарного
Маммокоронарный трансплантат помимо близкого нахождения к сердцу соответствующей артерии имеет два преимущества.
- Молочные артерии уже прикреплены к основной артерии (аорте). Это означает, что только другой конец шунта должен быть отсоединен и привит к больной коронарной артерии.
- Поскольку они являются артериями, ЛМА и РМА более приспособлены к сильному кровотоку, чем подкожная вена. Таким образом, ЛМА или РМА могут оказаться более долговечными в течение нескольких лет после операции.
Аортокоронарный шунт
Это коронарное шунтирование сердца в его классическом виде. Один конец сосуда-шунта (бедренной вены или лучевой артерии) подшивается непосредственно к дуге аорты, а второй к ЛКА после места стеноза.
Маммарокоронарный шунт
Кроме подкожной вены и лучевых артерий, другие кровеносные сосуды могут быть использованы в качестве шунтов. Фактически, учитывая, что они расположены близко к сердцу и коронарным артериям, многие врачи предпочитают левую и правую внутренние молочные артерии (ЛМА и РМА).
Миниинвазивное коронарное шунтирование
Есть три типа миниинвазивных вариантов проведения шунтирования сосудов сердца.
- Эндоскопическая операция (MIDCAB). Проводится на работающем сердце. Делается несколько небольших разрезов в межреберных промежутках, в котрое вводится эндоскопический инструмент. Такая операция применяется, когда нужно обойти только одну коронарную артерию. Чаще всего используется техника маммокоронарного шунтирования.
- Министернотомия. Этот вариант предусматривает короткий разрез на грудине размером 5-7 см (обычно — 13-15 см). В итоге сокращается период восстановления и интенсивность послеоперационных болей.
- Роботизированная техника (TECAB). Эта методика использует преимущества эндоскопического малоинвазивного вмешательства и точности роботизированной хирургии. Операция осуществляется путем получения трансплантата из левой маммарной артерии при помощи хирургического робота и последующей установки шунта из полученного кусочка артерии на работающее сердце через небольшой разрез в 4-5 см без рассечения ребра.
Статистика показывает очень обнадеживающие результаты такого подхода. 95% шунтов, установленных таким образом, остаются проходимыми на уровне 92-97% в течение 8 лет.
Шунтирование коронарных артерий при инфаркте миокарда
Коронарное шунтирование сосудов сердца может выполняться как экстренная процедура в контексте инфаркта миокарда с подъемом сегмента ST в тех случаях, когда было невозможно выполнить чрескожное коронарное вмешательство (ЧКВ) или когда существует постоянная угроза боли и ишемии значительной площади миокарда, несмотря на медикаментозную терапию.
Другие показания класса I для экстренной операции на открытом сердце в условиях ОИМ включают :
- дефект межжелудочковой перегородки, связанный с ОИМ;
- разрыв папиллярной мышцы;
- свободный разрыв сердечной стенки;
- желудочковая псевдоаневризма;
- опасные для жизни желудочковые аритмии;
- кардиогенный шок.
Шунтирование на работающем сердце
В настоящее время все больше хирургов проводят операцию по шунтированию коронарной артерии (OPCAB) на работающем сердце.
Преимущества операции на работающем сердце
- Риск инсульта, инфаркта во время операции и смерти был одинаковым и низким у пациентов, перенесших как АКШ на АИК, так и на работающем сердце.
- Одна из проблем, которая возникла в результате недавних многоцентровых исследований, заключается в том, что у пациентов, перенесших операцию на работающем сердце, отмечалась менее полная реваскуляризация, а это означает, что меньше больных имели полностью восстановленный кровоток, в сравнении с пациентами АИК.
- Преимущество же операции на работающем сердце заключается в том, что можно значительно снизить длительность восстановительного периода.
Каким пациентам в наибольшей степени показана операция на работающем сердце?
Пациенты с высоким риском осложнений со стороны сердечно-легочного шунтирования, такие как люди с сосудистыми заболеваниями (кровеносными сосудами), предыдущими инсультами или заболеваниями печени, могут извлечь пользу из реваскуляризации вне насоса.
Как организуется снабжение сердца кровью во время операции на работающем сердце?
Одним из возможных вариантов обеспечения доступа крови к ишемизированому участку становится интракоронарный шунт. Он представляет собой синтетическую трубку соединяющую аорту с дистальным концом коронарной артерии
Первые дни после операции
После операции пациенту потребуется провести день или два в отделении интенсивной терапии, чтобы врачи убедились, что его сердце и дыхание в порядке.
Для предотвращения отека тканей и скопления жидкости в области сердца после операции с классическим доступом больному оставляют дренажные трубки на 2-3 дня, чтобы жидкостьмогла свободно отходить.
Вы в первые 2-3 осле операции возможны достаточно интенсивные боли. Поэтому в Европейских клиниках используется комплексная программа обезболивания, включающая при необходимости блокады нервных стволов и глубокий медикаментозный сон.
При нормальном восстановлении на 2 день поле операции больной начинает ходить. Поэтому обычно после 48 часов его переводят из реанимации в палату.
Осложнения шунтирования сосудов сердца
- Осложнения шунтирования коронарной артерии, могут возникать как в краткосрочной, так и долгосрочной перспективе.
- Они чаще всего связаны с анестезией, искусственным кровообращением, стернотомией и самой операцией.
- Эти осложнения могут включать следующее:
- Дисфункция миокарда
- Цереброваскулярные осложнения
- Острая почечная недостаточность
- Тампонада сердца
- Инфекции дыхательных путей
- Расслоение аорты
В начальном послеоперационном периоде наблюдается снижение функции миокарда вследствие вторичного отека и ишемии-реперфузионного повреждения.
Дополнительные факторы (например, неполная реваскуляризация и послеоперационная недостаточность трансплантата) могут усугубить дисфункцию. Пациенты могут проявлять синдром низкого выхода, при этом 4-9% требуют применения инотропов или внутриаортальной баллонной пульсации.
- Кроме того, сегментарный трансмуральный инфаркт миокарда встречается у 1-3% пациентов, а послеоперационные аритмии встречаются примерно у 30% пациентов после АКШ.
- Неблагоприятные неврологические исходы представляют серьезную проблему в кардиохирургии.
- Крупный неврологический дефицит и кома происходят в 3,1% случаев.
Послеоперационная почечная недостаточность также частое осложнение АКШ — 4% случаев. У 20% пациентов с послеоперационной острой почечной недостаточностью требуется проведение диализа.
Результаты операции и прогноз
Несмотря на неуклонное увеличение числа пациентов старшего возраста и больных с высоким уровнем риска, заболеваемость и смертность после шунтирования остаются низкими, а отдаленные результаты операции — превосходными.
CABG не предотвращает прогрессирование нативной ИБС. Однако, как прогрессирование базового заболевания, так и развитие недостаточности венозного трансплантата могут быть замедлены с помощью медикаментозной терапии.
Европейская кардиологическая ассоциация рекомендует пожизненную антиагрегантную терапию. Суточное потребление аспирина в низкой дозе (81 мг) может быть предпочтительным, чтобы минимизировать риск кровотечения.
Бета-блокаторы следует использовать у пациентов с недавним инфарктом миокарда, систолической дисфункцией левого желудочка или у пациентов с нереваскуляризованной ИБС.
Все пациенты, независимо от их липидных показателей, должны получать пожизненную высокоинтенсивную терапию статинами.
Стоимость коронарного шунтирования сердца
Стоимость операции зависит от того:
- сколько коронарных артерий будут подвергнуты шунтированию — две или одна;
- какой тип операции будет использоваться;
- какой тип трансплантата будет применен.
В среднем, цены на аортокоронарное шунтирование сосудов сердца в Бельгии на 40-60% ниже, чем в Германии или Франции.
Восстановление после шунтирования сердца
Восстановление после операции займет около двух месяцев. Улучшение состояния проходит медленно и постепенно. Это нормально и обычно связано с травматичностью самой операции, а не с тем, насколько хорошо работает сердце.
То, как пациент чувствует себя после операции, зависит от общего состояния здоровья, результатов операции, от того, хорошо человек чувствовал себя до шунтирования.
Большинство пациентов чувствуют себя лучше после выздоровления
Рекомендации после операции
Для сохранения здоровья и для предотвращения повторной закупорки коронарных артерий нужно внести рад изменений в свой обычный образ жизни.
Такие изменения могут включать в себя:
- отказ от курения;
- прием лекарств, снижающих уровень «плохого» (ЛПНП) холестерина;
- повышения уровня физической активности;
- поддержание здорового веса;
- сокращение количества насыщенных жиров в рационе;
- Добавление в свой рацион больше овощей, цельного зерна и фруктов;
- участие в программах контролируемой реабилитации сердца (физические упражнения, тренировка сердечно-сосудистой системы, снижение стресса, восстановление режима дня и т.д.)
Источник: https://BelHope.ru/napravleniyamediciny/hirurgiya/kardiohirurgiya/shuntirovanie-sosudov-serdca
Коронарное шунтирование сердца — этапы и сложности операции
Шунтирование коронарных артерий сердца – это восстановление кровотока в крупных артериях сердца, суженных в результате ИБС (ишемической болезни сердца) оперативным путем. Операция аортокоронарного шунтирования получила своё название от слова «шунты» — то есть, анастомозы, которые хирурги ставят для создания обходного пути на сосудах, для увеличения притока крови в сердце.
- Показания к операции
- Этапы операции
- Преимущества и осложнения
- Реабилитация
Когда необходима операция?
Прогностических состояний, когда кардиолог должен предложить операцию аортокоронарного шунтирования больному, всего три, это:
- Непроходимость на 50% и более левой венечной артерии.
- Сужение всех сосудов сердца на 70% и более.
- Сильный стеноз проксимального отдела передней межжелудочковой артерии, который сочетается с ещё двумя стенозами артерий сердца.
В кардиологии существует три группы показаний к аортокоронарному шунтированию:
Первая группа показаний к операции:
К ней относятся больные с ишемизированным миокардом в большом объеме, а также больные со стенокардией с показателями ишемии миокарда и отсутствием положительного отклика на медикаментозную терапию.
- Больные с острой ишемией после перенесенного стенирования или ангиопластики.
- Больные с ишемическим отеком легких (что чаще всего сопровождает стенокардию у пожилых женщин).
- Стресс-тест у больного перед плановой операцией (сосудистой или абдоминальной), показавший резко положительный результат.
Вторая группа показаний для аортокоронарного шунтирования:
Операция показана больным, имеющим выраженную стенокардию или рефрактерную ишемию, у которых аортокоронарное шунтирование способно улучшить отдаленный прогноз, сохранив насосную функцию левого желудочка сердца и предотвратив ишемию миокарда.
- При стенозе 50% и более левой артерии сердца.
- Стеноз 50% и более трех коронарных сосудов, в том числе – с выраженной ишемией.
- Поражение одного-двух коронарных сосудов с риском ишемии большого объема миокарда в тех случаях, когда технически невозможно выполнить ангиопластику.
Третья группа показаний для коронарного шунтирования сердца:
К этой группе относятся случаи, когда больному для предстоящей операции на сердце понадобится дополнительная поддержка в виде аортокоронарного шунтирования.
- Перед кардиологическими операциями на сердечных клапанах, миосептэктомии и др.
- При операциях по поводу осложнений ишемии миокарда: острой митральной недостаточности, аневризме левого желудочка, постинфарктного дефекта межжелудочковой перегородки.
- При аномалиях коронарных артерий у больного, когда есть реальный риск его внезапной смерти (например, когда сосуд имеет расположение между легочной артерией и аортой).
Показания к операции аортокоронарного шунтирования всегда устанавливаются на основании данных клинического обследования больного, а также на основании показателей коронарной анатомии в каждом конкретном случае.
Как проходит операция аорто-коронарного шунтирования – этапы на видео
Как и перед любым другим хирургическим вмешательством в кардиологии, перед операцией коронарного шунтирования сердца больному назначают полное обследование, включая коронарографию, электрокардиографию и УЗИ сердца.
Во время операции для шунта у данного больного берут часть вены из нижней конечности, реже — часть внутренней грудной или лучевой артерий. Это никоим образом не нарушает кровообращение в данном участке, и не чревато осложнениями.
Операция аортокоронарного шунтирования выполняется под общим наркозом. Подготовка к данной операции ничем не отличается от подготовки к любым другим кардиохирургическим операциям.
Видео операции аорто-коронарного шунтирования Вы можете найти в интернете.
Основные этапы операции коронарного шунтирования сердца:
1 этап: Наркоз и подготовка к операции
Больного укладывают на операционный стол. Анестезиолог внутривенно вводит анестезирующее лекарственное средство, и больной засыпает. Для контроля дыхания пациента во время операции ему в трахею вводят эндотрахеальную трубку, которая подает дыхательный газ от аппарата ИВЛ (искусственной вентиляции легких).
В желудок вводится зонд, чтобы контролировать желудочное содержимое и предотвратить его заброс в дыхательные пути. Пациенту устанавливают мочевой катетер для отвода мочи во время операции.
2 этап: Хирургический разрез, открытие полости грудной клетки
Кардиохирург делает вертикальный разрез (30-35 см) по срединной линии грудной клетки.
Раскрывается грудная клетка настолько, насколько это обеспечит достаточный доступ к сердцу, к зоне операции.
3 этап: Непосредственная установка шунта на сердце
Следующий этап – остановка сердца пациента и подключение аппарата искусственного кровообращения. Но в некоторых случаях операцию коронарного шунтирования возможно выполнять без остановки сердца – то есть, на бьющемся сердце.
Другой хирург в это время осуществляет забор части вены на ноге пациента.
Один конец шунта пришивается к аорте, другой конец – к коронарной артерии, выше места сужения. Сразу же после пришивания шунта работа сердца восстанавливается.
4 этап: Закрытие операционной раны
Как только хирург убедился в том, что сердце пациента запустилось и шунт работает, он проводит гемостаз полости, устанавливает дренажи. Полость грудной клетки закрывается, поэтапно зашиваются ткани на месте разреза.
Операция аортокоронарного шунтирования длится 3-4 часа. После операции больного перевозят в отделение реанимации. Если в течение суток не возникло осложнений состояния пациента, и состояние стабилизировалось, его переводят в обычную палату кардиохирургического отделения.
Преимущества и возможные осложнения
Преимущества операции аортокоронарного шунтирования
- Восстанавливается кровоток в зоне коронарных артерий, где было сужение их просвета.
- Пациенту можно ставить не один, а несколько шунтов, чтобы нормализовать кровоток.
- После операции пациент имеет возможность вернуться к нормальной жизни, с очень небольшими ограничениями.
- Снижается риск инфаркта миокарда.
- Стенокардия отступает, приступов больше не наблюдается.
- Операция аортокоронарного шунтирования предоставляет длительный лечебный эффект – у пациента увеличивается продолжительность и повышается качество жизни.
Техника операции аортокоронарного шунтирования давно выверена научно, отточена кардиохирургами на практике и является очень эффективной.
Но, как и любое другое вмешательство, эта операция имеет риск развития осложнений.
Какие осложнения могут возникать во время или после операции аортокоронарного шунтирования?
- Кровотечение.
- Тромбоз глубоких вен.
- Мерцательная аритмия.
- Инфаркт миокарда.
- Нарушения мозгового кровообращения, инсульты.
- Инфицирование операционной раны.
- Сужение шунта.
- Расхождение операционных швов.
- Медиастенит.
- Хроническая боль в оперированной области.
- Келоидный послеоперационный рубец.
Чаще всего осложнения возникают, если в анамнезе пациента:
- Недавно наблюдался острый коронарный синдром.
- Нестабильная гемодинамика.
- Дисфункция левого желудочка сердца.
- Тяжелая, нестабильная стенокардия.
- Атеросклероз периферических и сонных артерий.
По медицинской статистике, осложнения чаще возникают у:
- Женщин – у них меньше диаметр венечных сосудов, что осложняет проведение операции.
- Пациентов пожилого возраста.
- Больных сахарным диабетом.
- Пациентов, имеющих хронические заболевания легких.
- Больных с почечной недостаточностью.
- Лиц с нарушениями свертываемости крови.
Чтобы уменьшить риск развития осложнений, до и после операции проводится целый ряд профилактических мероприятий – это медикаментозная коррекция нарушений, выявление группы риска, применение новых технологий в операции аортокоронарного шунтирования, послеоперационный мониторинг состояния пациента.
Как проходит процесс восстановления после операции?
В день операции
Больной находится в реанимации. Выполняют рентгеноскопию, электрокардиографию при помощи современного аппарата ЭКГ, берут кровь на анализ.
- Дыхательная трубка вынимается, возобновляется самостоятельное дыхание.
- Удаляют мочевой катетер и дренажи в зоне операции.
- Пациенту назначают антибиотики, обезболивающие препараты, другие лекарства по необходимости.
- Пациент может осторожно переворачиваться в кровати, есть, пить воду.
Первый день после операции
- Больной остается в реанимации, или его переводят в отделение кардиологии.
- Продолжается лечение антибиотиками и обезболивающими препаратами.
- Пациенту рекомендуют выполнять дыхательную гимнастику.
- Назначается щадящее диетическое питание.
Если нет никаких осложнений, больному рекомендуют начинать небольшую физическую активность – присаживаться в постели, затем – вставать на ноги, делать шаги, ходить по палате.
Как правило, врач рекомендует больному носить эластичные бинты.
Второй день после операции
Медикаментозная терапия продолжается.
Пациенту рекомендуют постепенно увеличивать физическую нагрузку – самостоятельно, с поддержкой, ходить в туалет, по палате, по коридору, делать простые физические упражнения. Эластичные бинты рекомендуется продолжать носить.
Больному назначается диетическое питание с учетом его состояния.
Третий день после операции
Больной должен выполнять все назначения врача.
Он продолжает делать физические упражнения с постепенным наращиванием нагрузки, дыхательную гимнастику. Эластичные бинты пациенту рекомендуется носить постоянно. Он уже может самостоятельно прогуливаться по коридору несколько раз в день.
Четвертый день после операции
Дыхательную гимнастику пациенту рекомендуют выполнять, как можно чаще, несколько раз в день.
Расширяется питание больного, увеличиваются порции, хотя по-прежнему оно остается диетическим.
Врач оценивает физическое состояние больного и дает рекомендации по дальнейшему восстановлению, изменению образа жизни, питания, физической нагрузки и т.д.
Если всё хорошо, то на 5 день после операции больного выписывают домой.
Дальнейший послеоперационный период
Операция аортокоронарного шунтирования кардинально исправляет проблему, возникшую в здоровье пациента. Но она не может его избавить от заболевания, которое и принесло данную проблему – от атеросклероза. Для того, чтобы болезнь не вернулась, пациенту рекомендуют исключить из своей жизни факторы риска, которые приводят к ускорению образования атеросклеротических бляшек:
- Гипертония – пациенту предстоит постоянная коррекция артериального давления.
- Курение – исключить полностью.
- Избыточная масса тела – следует придерживаться строгой диеты, чтобы избавляться от лишних килограммов, получать достаточно витаминов и питательных веществ, и в то же время – не набирать вес. Следует достичь нормального показателя массы тела – две последние цифры роста минус 10%.
- Высокий уровень холестерина – необходимо строго придерживаться диеты, рекомендованной врачом.
- Сахарный диабет – избавиться от заболевания невозможно, но вполне по силам корректировать уровень сахара в крови и соблюдать диету.
- Низкая активность пациента в движении – следует пересмотреть свой образ жизни и выполнять посильные физические упражнения, дыхательную гимнастику. Ежедневно рекомендуется проходить пешком по 1,5 – 2 км.
- Стрессы – пациенту в будущем необходимо взять за правило избавляться от негатива и сильных волнений, уметь релаксировать, успокаиваться, избегать стрессовых ситуаций и спокойнее относиться ко всему в жизни.
Оцените – (2
Источник: https://www.operabelno.ru/koronarnoe-shuntirovanie-serdca-pokazaniya-etapy-slozhnosti-operacii-video/
Аортокоронарное шунтирование сосудов сердца — самая частая кардиооперация
Операционное шунтирование сосудов сердца обеспечивает приток крови к миокарду, за счет создания анастомозов. Искусственных путей кровоснабжения из донорского материала пациента.
Такой метод позволяет возобновить снабжение сердца кислородом, нарушенное из-за уменьшения просвета коронарных сосудов.
Показания для проведения операции
Аортокоронарное шунтирование сосудов сердца проводится при следующих патологических изменениях:
- закупорка венечной артерии левого отдела;
- непроходимость коронарных артерий приближается к 70% или превышает это значение;
- стеноз более чем двух коронарных артерий, сопровождающийся острыми приступами стенокардии.
Клинические показания:
- стенокардия третьего и четвертого функционального класса, невосприимчивая к консервативному лечению;
- коронарный синдром в острой форме с угрозой инфаркта миокарда;
- инфаркт миокарда в острой форме не позже чем через 6 часов после развития некупирующегося болевого синдрома;
- не отягощенная болевым синдромом ишемия, установленная в результате суточного контроля АД и ЭКГ по Холтеру;
- пониженная переносимость нагрузок, установленная в результате проб по тредмил-тесту и велоэргометрии;
- порок сердца, осложненный ишемией миокарда.
Поводом для назначения АКШ являются ситуации, при которых чрезкожный доступ осуществить невозможно, а ангиопластика и стентирование не приносят результата.
Операция на сердце назначается врачом только после комплексного состояния пациента. При котором устанавливаются: степень поражения органа, хронические болезни, возможные риски и т.д.
Обязательно учитывается состояние больного в момент определения необходимости хирургического вмешательства.
Противопоказания к операции
Препятствием к проведению шунтирования могут стать следующие состояния:
| Со стороны сердца | Общие противопоказания |
|
|
Как проводится аортокоронарное шунтирование?
Шунтирование сердца что это такое?
- Суть метода заключается в том, что благодаря шунту создается обходной путь, обеспечивающий свободный ток крови от аорты к артерии, минуя закупоренную часть.
- Для этой цели используют донорский материал самого пациента: грудная артерия, лучевая артерия или большая подкожная бедренная вена.
- Наилучший вариант – грудная артерия, поскольку она минимально подвержена атеросклерозу.
- Коронарное шунтирование сосудов сердца может быть одиночным и множественным, исходя из количества непроходимых коронарных сосудов.
ВНИМАНИЕ! Существуют альтернативные способы коррекции состояния закупоренных сосудов. К ним относятся медикаментозная терапия, коронарная ангиопластика и стентирование.
Подготовка к операции шунтирования
Подготовка к операции зависит от срочности ее назначения, т. е. от того плановая она или экстренная). После инфаркта миокарда в экстренном порядке проводят коронарографию, при необходимости расширяя ее до стентирования или коронарного шунтирования.
В этом случае ограничиваются минимальными необходимыми анализами: определением группы крови, факторами свертываемости и ЭКГ в динамике.
Если операция готовится в плановом порядке, то пациента направляют на комплексное обследование:
- ЭКГ;
- УЗИ сердца;
- общий анализ крови и мочи;
- рентген органов грудной клетки;
- коронароангиография;
- маркеры гепатита и ВИЧ;
- реакция Вассермана;
- коагулограмма.
Большинство анализов сдаются в амбулаторном порядке. В стационар пациента направляют за неделю до операции.
С этого момента подготовку к операции курируют врачи, также обучая больного специальной технике дыхания, которая пригодится после хирургического вмешательства.
Крайний прием пищи разрешен за день до операции. Употреблять жидкость позднее, чем за день до процедуры также запрещено.
После последнего приема пищи больной принимает последнюю дозу лекарственных препаратов.
Утром перед операцией пациенту ставят очистительную клизму, моют, а также бреют грудь и ту часть тела, откуда будут иссекать трансплантаты для шунтов.
ВНИМАНИЕ! К подготовительному этапу относится также подпись документов.
Ход операции
Операцию проводят под общим наркозом. Длительность процедуры колеблется от 3 до 6 часов.
- Это зависит от сложности каждого случая и количества подводимых шунтов.
- Доступ к сердцу получают в результате стернотомии —рассечения грудины или посредством мини-разреза в межреберной впадине левой проекции сердца.
- После подведения шунтов грудные кости фиксируются металлическими скобами, а ткани сшиваются.
- Кровянистые выделения из полости перикарда выводятся через дренажную систему.
- Различают три вида аортокоронарного шунтирования:
- С подключением пациента к установке искусственного кровообращения АИК и контролируемой остановкой сердца пациента — оперируют на открытом сердце.
- Без подключения к аппарату искусственного кровообращения. Этот метод позволяет снизить риски послеоперационных осложнений и сократить время проведения операции. Но при этом технически такая операция на открытом сердце гораздо сложнее.
- С помощью мининвазивного доступа — без или подключением к АИК. Метод появился недавно и применяется лишь в некоторых клиниках. Имеет преимущества в виде минимального риска развития осложнений и краткого реабилитационного периода.
Возможные осложнения после шунтирования сосудов
- Осложнения при шунтировании сосудов сердца делят на специфические и неспецифические.
- К неспецифическим относятся риски, связанные с любой операцией.
- К специфическим относятся осложнения такие как:
- сердечный приступ;
- воспалительный процесс внешнего листка околосердечной сумки;
- сбои в работе миокарда и голодание тканей в результате недостаточного снабжения кровью;
- аритмии различных форм;
- инфекционные поражения плевры и травмы;
- инсульт.
Реабилитация в послеоперационный период
- Реабилитация проходит в несколько этапов.
- Через 10 дней после шунтирования затягивается шов, а через полгода заживает костный каркас грудины.
- На первом этапе послеоперационной реабилитации пациент должен придерживаться диеты, регулярно выполнять дыхательную гимнастику.
- Чтобы избежать застоя крови в легких, и практиковать умеренные физические — гимнастика в положении лежа и ходьба.
- Заниматься лечебной физической гимнастикой и принимать лекарственные средства, прописанные лечащим врачом.
После выписки пациент должен выполнять лечебную физическую гимнастику, чтобы укрепить сердечно-сосудистую систему.
Настоятельно рекомендуется отказаться от вредных привычек — никотина и алкоголя. Исключить из рациона жирное, жареное, острое и соленое.
Ввести в меню овощи и фрукты, кисломолочные продукты, постное мясо и постную рыбу.
При условии соблюдения врачебных предписаний прогнозы после хирургического вмешательства положительны.
Летальные случаи не превышают 5% от общего количества операций.
В среднем, если аортокоронарное шунтирование сосудов прошло успешно, пациенты живут после операции более десяти лет.
Источник: https://MedOperacii.com/sosudy-serdce/aortokoronarnoe-shuntirovanie-sosudov-serdca.html
Коронарное шунтирование: показания, противопоказания, результаты
Операция по аортокоронарному шунтированию (АКШ) проводится в отношении больных с ишемической болезнью сердца (ИБС) для улучшения качества жизни и снижения смертности в результате сердечной недостаточности.
В 1953 году Уильям Мустард выполнил первый прямой хирургический доступ к коронарному кровообращению: шунтирование сонной артерии у пациента в Торонто.
В 1962 году была проведена первая хирургическая процедура реваскуляризации миокарда, метод лоскутного трансплантата, для устранения обструкции коронарной артерии левого главного ствола.
Впоследствии, трансплантация подкожной вены стала доминирующим подходом.
Вскоре после этого шунтирование коронарной артерии стало наиболее часто проводимой хирургической процедурой.
Впоследствии были продемонстрированы преимущества использования левой внутренней грудной артерии.
Лучшие показатели долгосрочной проходимости и улучшенная поздняя выживаемость были достигнуты при использовании левой внутренней грудной артерии, чем при использовании трансплантации подкожной вены.
С 1986 года левая внутренняя грудная артерия используется в более чем в 90% процедур коронарного шунтирования. Реже используется правая внутренняя грудная артерия. Трансплантаты лучевой артерии имеют примерно такую же 1-летнюю степень проходимости, что и трансплантация подкожной вены.
Использование этих методов как вызывает обеспокоенность по поводу возможного нарушения заживления стернотомии и инфекции, но это может быть рассмотрено, если риск не использования обоих сосудов превышает риск инфицирования 2,5% (например, если у пациента нет хороших венозных каналов) и не достаточно для необходимого количества обходных участков приземления). Большинство операций коронарного шунтирования заключаются в размещении одного или нескольких трансплантатов подкожной вены в дополнение к использованию левой внутренней грудной артерии.
Показания
Показания к назначению делятся на три класса.
Показания класса I следующие:
- Болезнь левой основной коронарной артерии с сужением на 50% или более
- Анатомически эквивалентный болезни левой основной коронарной артерии с 70% или более сужением как в проксимальной левой передней нисходящей коронарной артерии, так и в левой периферической артерии
- Ишемическая болезнь трех сосудов (ИБС), особенно в условиях нарушения фракции выброса левого желудочка
Показания класса II следующие:
- Проксимальный стеноз коронарной артерии
- Однососудистая или двухсосудистая ишемическая болезнь сердца, которая не затрагивает проксимальную коронарную артерию, если существует риск умеренной зоны жизнеспособного миокарда
Показания класса III следующие:
- Ишемическая болезнь сердца с одним или двумя сосудами, которая не включает проксимальную коронарную артерию
- Однососудистая или двухсосудистая ИБС, в которой не задействована проксимальная коронарная артерия только с небольшой областью жизнеспособного миокарда
Ожидаемая польза от операции должна быть сопоставлена с осложнениями и смертностью. Совершенствование оперативных методов и технологий позволило хирургическое лечение более сложных случаев.
Ранние исследования, сравнивающие АКШ с коронарным вмешательством при многососудистом заболевании, показали, что две стратегии имели одинаковую смертность, но существует повышенная потребность в повторных процедурах в ангиопластике и голых металлических стентах. Отдельные исследования продемонстрировали улучшение смертности в диабетических подгруппах, которые подвергаются хирургической реваскуляризации, несмотря на то, что эти результаты не были универсальными.
До широкого использования стентов с лекарственным покрытием основные преимущества коронарного вмешательства по сравнению с чрескожным коронарным вмешательством включали более низкую частоту повторных процедур, больший успех при хронически закупоренных коронарных артериях и защиту всего сосуда, ближайшего к дистальному анастомозу. трансплантат молочной железы. Основным недостатком коронарного шунтирования является более высокий уровень авансовых рисков и осложнений.
Стенты с лекарственным покрытием имеют улучшенные результаты ЧКВ, особенно в отношении повторной реваскуляризации, и есть надежда, что уменьшение рестеноза с помощью стентов с лекарственным покрытием уменьшит необходимость повторных процедур у пациентов с многососудистым заболеванием, которое лечилось ЧКВ.
Минимально инвазивное шунтирование коронарной артерии
Достижения в коронарном шунтировании позволили хирургам избежать необходимости выполнять срединную стернотомию, тем самым уменьшая боль и респираторные осложнения и предотвращая большой рубец, связанный с этим разрезом.
Минимально инвазивная АКШ включает в себя хирургические методы, которые позволяют получить доступ к сердцу через небольшие торакотомические разрезы с помощью эндоскопической роботизированной хирургии с использованием компьютерной системы телеманипуляции.
Препроцедурное обследование
Перед выполнением коронарного шунтирования клинические врачи должны тщательно изучить историю болезни пациента на наличие факторов, которые могут привести к осложнениям, в том числе следующие:
-
Недавно перенесенный инфаркт миокарда
-
Предшествующая кардиохирургическая операция
-
Условия, которые могу привести к кровотечению
-
Цереброваскулярное заболевание, в том числе шумы над сонной артерией и транзиторная ишемическая атака
-
Нарушения электролитного обмена, которые могут предрасполагать больного к дисритмии
-
Инфекционные процессы, в том числе инфекцию мочевыводящих путей и др.
-
Хроническая обструктивная болезнь легких (ХОБЛ) или инфекции.
Стандартные предоперационные исследования могут включать в себя:
-
Исследование уровня креатинина и электролитов (аномалии обсуждаются и корректируются с анестезиологом)
-
Функциональные пробы печени
-
Тест на метициллинрезистентный золотистый стафилококк
-
Рентгенография грудной клетки
-
Электрокардиография (ЭКГ)
-
Эхокардиография или вентрикулография (для оценки функции левого желудочка)
-
Коронарная ангиография (для определения степени и местоположения ИБС)
Модели риска для прогнозирования 30-дневной смертности после изолированного коронарного шунтирования является активной областью исследования. Модели риска являются наиболее часто используемыми предикторами в кардиохирургии.
Общие переменные в моделях учитывают возраст пациента, перенесенный инфаркт миокарда, заболевание периферических сосудов, почечную недостаточность, гемодинамическое состояние. Дисперсии объясняется восемью наиболее важными переменными, которые включают возраст, степень хирургического вмешательства, состояние после операции, уровень креатинина, диализ, шок, хроническое заболевание легких.
Целью премедикации является минимизация потребности кислорода в миокарде за счет снижения частоты сердечных сокращений и системного артериального давления, а также улучшения кровотока в миокарде с помощью применения вазодилататоров.
Лекарственные препараты, которые следует принимать до момента операции, следующие:
-
Бета-блокаторы, блокаторы кальциевых каналов и нитраты
Перед операцией используются препараты:
-
Темазепам сразу перед операцией
Транексамовая кислота (1 г болюса до хирургического разреза с последующей инфузией 400 мг / час во время операции) может использоваться для уменьшения количества послеоперационных кровотечений из средостения и количества используемых продуктов крови (т.е. эритроциты и свежезамороженная плазма).
Кардиохирургическая операция обычно выполняется под общим эндотрахеальным наркозом.
В редких случаях используются следующие два вида нейроаксиальной блокады (действует на спинной мозг):
-
Интратекальная инфузия опиоидов
-
Торакальная эпидуральная анестезия (как правило низкодозированное местное введение анестетика / инфузия опиоидов)
В дополнение к обычному анестезиологическому мониторингу (ЭКГ, пульсоксиметрия, температура носоглотки, мочеиспускание, газовый анализ), особые требования к мониторингу при кардиохирургии включают в себя следующее:
-
Инвазивное измерение кровяного давления
-
Центральный венозный доступ
-
Чреспищеводная эхокардиография
-
Неврологический мониторинг
-
Мониторинг оксигенации головного мозга
-
Мониторинг давления в легочной артерии
Участки, в которых проводится коронарное шунтирование, включают в себя следующие:
-
Левая внутренняя грудная артерия
-
Правая внутренняя грудная артерия
-
Правая желудочно-сальниковая артерия
-
Нижняя эпигастральная артерия
Шунтирование коронарной артерии сопряжено с риском осложнений и смертности и, следовательно, не считается целесообразным к назначению для лиц, не имеющих симптомов, у которых имеется низкий риск инфаркта миокарда. Больные, которым коронарное шунтирование принесет незначительную пользу от также исключаются.
АКШ выполняется у пожилых больных для облегчения симптомов. Несмотря на то, что пожилой возраст не является противопоказанием, АКШ следует с осторожностью назначать у пожилых людей, в особенности старше 85 лет.
Такие лица также чаще испытывают осложнения во время и после операции после АКШ.
Междисциплинарный подход в работе врачей, который делает акцент на совместном принятии решений для больных со сложным заболеванием коронарной артерии, необходим для того, чтобы предложить больному наилучшие шансы на успешную стратегию реваскуляризации.
Результаты
У больных с многососудистой коронарной болезнью коронарное шунтирование, по сравнению с чрескожным коронарным вмешательством, приводит к уменьшению смертности в долгосрочной перспективе и случаев инфаркта миокарда, а также к снижению необходимости повторных реваскуляризаций (вне зависимости от того, имеются ли у пациентов диабет).
В мета-анализе из 8-ми рандомизированных исследований, включавших в общей сложности 3612 взрослых больных, страдающих диабетом и ишемической болезнью сердца, лечение с помощью АКШ значительно понизило риск смертности от всех причин на 33% в течение 5 лет по сравнению с ЧКВ.
Источник: https://cardio-bolezni.ru/koronarnoe-shuntirovanie-pokazaniya-protivopokazaniya-rezultaty/