Название: Безболевая ишемия миокарда.
Безболевая ишемия миокарда
Безболевая ишемия миокарда. Особая форма ишемической болезни сердца с объективно выявляемыми признаками недостаточности кровоснабжения сердечной мышцы, не проявляющимися болью. Заболевание не сопровождается типичными для ИБС симптомами ‒ одышкой, аритмией, болевым синдромом.
В это же время, объективные методы исследования (электрокардиография, холтеровское мониторирование, коронарография) фиксируют характерные для стенокардии изменения миокарда.
Несмотря на бессимптомность, «немая» ишемия имеет неблагоприятные прогнозы и требует своевременного лечения ‒ коррекции образа жизни, медикаментозной терапии, а подчас кардиохирургического вмешательства.
Безболевая ишемия миокарда (ББИМ) ‒ один из вариантов ИБС, при котором имеются объективные данные ишемии миокарда, но отсутствуют ее клинические проявления. Наблюдается как у страдающих различными формами ишемической болезни, так и у лиц без диагностированных ранее коронарных патологий.
Распространенность заболевания составляет 2-5% среди всего населения, 12-25% среди больных с факторами риска ИБС: отягощенной наследственностью, эссенциальной гипертензией, ожирением, гиподинамией, сахарным диабетом, вредными привычками.
Признаки ББИМ выявляются на ЭКГ у каждого 8-го обследуемого старше 55 лет.
Безболевая ишемия миокарда
Ассоциированные симптомы: Гиперхолестеринемия. Одышка.
Эпизоды «немой» ишемии, как и типичные болевые приступы стенокардии, возникают под влиянием самых различных факторов: физической нагрузки, стресса, курения, холода, высокой температуры, приема алкоголя в больших количествах или высоких доз кофеина.
При этом патофизиологическими причинами, лежащими в основе ББИМ и возникающими от воздействия вышеназванных факторов, являются: • Стеноз коронарных сосудов. В большинстве случаев вызван атеросклеротическим поражением артерий сердца. С разной степенью выраженности это состояние диагностируется более чем у половины больных с эпизодами «немой» ишемии.
Клинически важным считается уменьшение просвета венечных артерий на 30-70%. Кроме атеросклероза, стеноз может быть обусловлен системными васкулитами, опухолевыми процессами. • Ангиоспазм венечных артерий.
Возникает из-за снижения продукции эндотелием сосудов веществ с вазодилатирующими свойствами (NO, простациклины), увеличения выброса субстанций с вазоконстрикторными свойствами (ангиотензин 2, эндотелин, серотонин, тромбоксан 2А) и повышения активности симпато-адреналовой системы из-за стресса, нагрузки. • Тромбоз коронарных артерий.
Чаще всего вызван изъязвлением атеросклеротических бляшек в сосудах, попаданием тромба с кровотоком из других участков кровеносной системы, нарушением свертывающей функции тромбоцитов. Тромб может перекрывать просвет сосуда частично или полностью. В первом случае возникают эпизоды болевой или безболевой ишемии, во втором – инфаркт миокарда.
Существуют определенные группы риска, среди которых вероятность развития ББИМ особенно высока. Это лица, перенесшие инфаркт; пациенты, имеющие несколько факторов угрозы развития ИБС; больные с ИБС, сочетающейся с гипертонией или хроническими обструктивными болезнями легких. К этой же категории относятся представители профессий с высоким уровнем стресса: пилоты, авиадиспетчеры, водители, хирурги.
В основе безболевой ишемии лежит несоответствие между потребностью миокарда в кислороде и фактической перфузией сердечной мышцы. Под воздействием тех или иных причин (эмоциональное перенапряжение, физическая нагрузка и тд ) кардиомиоциты начинают ощущать кислородное голодание и компенсаторно переходят на бескислородный тип синтеза энергии ‒ анаэробный гликолиз. Такой вид метаболизма глюкозы приводит к скорому энергетическому истощению клеток, накоплению соединений, в норме раздражающих нервные окончания, которые участвуют в формировании ощущения боли в коре головного мозга. При ББИМ это ощущение не возникает. Существует несколько патогенетических гипотез, однако ни одна из них до конца не объясняет механизм развития безболевых приступов. Безболезненность эпизодов ишемии связывают со сниженной чувствительностью интракардиальных нервных окончаний вследствие диабетической нейропатии, частичной гибели нейронов при инфаркте, действия лекарственных препаратов, токсинов. Парадокс заключается в том, что безболевая ишемия встречается и у относительно здоровых лиц, не имеющих в анамнезе факторов, достоверно способных нарушить проводимость нервных волокон сердца (не имеющих инфаркта, других сердечно-сосудистых событий, диабета, хронических или острых интоксикаций). Отсутствие болей также связывают с недостаточностью силы и длительности ишемии миокарда. Экспериментально доказано, что ишемия вызывает болевые ощущения лишь при достижении определенных пороговых значений ‒ при длительности не менее 3-х минут. Однако известно и о случаях возникновения ангинозной боли при минимальных проявлениях ишемии и, напротив, отсутствии каких-либо симптомов при обширных длительных нарушениях перфузии сердечной мышцы. «Немую» ишемию также объясняют сбоем формирования болевых ощущений в связи с уменьшением количества внутримышечных рецепторов к аденозину (основной активатор болевых рецепторов, выделяющийся при кардиальной ишемии) или снижением чувствительности к нему этих самых рецепторов. Тем не менее, невозможно достоверно точно установить, как изменяется число рецепторов от начала болезни до момента обращения пациента за помощью. Непонятно также, почему при одинаковой концентрации аденозина в одних случаях ишемия «немая», а в других сопровождается болью.
Отсутствие боли связывают и с повышением активности антиболевой системы, имеющей нервно-гуморальный механизм регуляции. Уменьшение болевых ощущений из-за активации нервного компонента реализуется усилением активности ретикулярной формации и таламуса в головном мозге.
Гуморальный компонент проявляется увеличением в плазме концентрации естественных опиоидов ‒ эндорфинов, снижающих восприимчивость к боли.
Установлено, что больные с ББИМ имеют более высокий уровень эндорфинов в плазме крови как после физических нагрузок, так и в покое, чем пациенты с клиническими проявлениями ишемии.
С целью правильной оценки тяжести состояния пациента на момент обращения или обследования и отслеживания динамики заболевания в кардиологии используется предложенная в 1985 г. Классификация патологии, основанная на данных анамнеза, клинической картине, эпизодах ишемии. Согласно ей выделяют три типа безболевой ишемии: • Тип I.
ББИМ среди пациентов с доказанным посредством коронароангиографии гемодинамически явным стенозом сердечных артерий. У больных нет приступов стенокардии, инфаркта миокарда в прошлом. Отсутствуют патологии ритма сердца, нет застойной сердечной недостаточности. • Тип II.
Ишемия без сопутствующей стенокардии, но с инфарктом миокарда в истории болезни пациента. • Тип III. «Тихая» ишемия у больных ИБС со стенокардией, вазоспазмом. За сутки эти больные имеют случаи болевых и безболевых приступов ишемии.
В практической деятельности широко используется классификация, включающая 2 типа болезни: 1-й тип – ББИМ без явных симптомов, свойственных ишемии миокарда, 2-й – «немая» ишемия в сочетании с болевыми эпизодами стенокардии, другими формами ИБС.
Наличие у пациента ББИМ ‒ неблагоприятный признак, говорящий о высоком риске развития осложнений. У таких больных частота внезапной сердечной смерти в 3 раза выше, чем у лиц с болевыми приступами ишемии.
Инфаркт миокарда при безболевой ишемии имеет менее выраженные, неявные симптомы, интенсивности которых недостаточно, чтобы насторожить больного, заставив предпринять необходимые меры предосторожности: прекратить или снизить физическую нагрузку, принять медикаменты, обратиться за помощью.
Явные клинические признаки в этом случае появляются уже тогда, когда наступило обширное поражение миокарда, и вероятность летального исхода выросла в разы.
Ввиду безболезненности течения ББИМ, в основе ее диагностики лежат инструментальные методы исследования, способные дать объективную информацию о наличии и степени ишемии сердечной мышцы. Наиболее значимыми маркерами такой ишемии считаются не имеющие клинических проявлений, но регистрируемые аппаратурой, изменения работы сердца.
Также предположить наличие безболевой ишемии можно при оценке кровоснабжения миокарда. Эти и другие данные получают при помощи следующих методов диагностики: • ЭКГ в покое. Один из самых распространенных, простых в исполнении и доступных методов диагностики.
Позволяет получать информацию о характерных для ишемии миокарда изменениях в работе сердца. Недостатком ЭКГ является возможность регистрации данных лишь в состоянии физического покоя, тогда как безболевые приступы иногда могут проявляться лишь во время нагрузки. • Холтеровское ЭКГ. Мониторирование. Более информативно, чем рутинная ЭКГ.
Дает значительно более полную информацию, так как проводится в естественной, привычной для пациента повседневной деятельности. Выявляет количество эпизодов ББИМ, определяет их продолжительность, зависимость от физической и эмоциональной активности в течение суток. • Велоэргометрия.
Суть метода ‒ в регистрации ЭКГ и уровня АД при дозированном увеличении физической нагрузки. При этом из-за нарастающей ЧСС возрастают потребности миокарда в кислороде.
При безболевой ишемии увеличение кровоснабжения невозможно из-за патологии венечных сосудов, а значит, сердечная мышца начинает страдать от ишемии, что фиксируется с помощью электрокардиографии. • Коронарография (КАГ).
Считается одним из основных методов диагностики ББИМ из-за наличия доказанной прямой связи между заболеванием и стенозом коронарных артерий. Метод позволяет определить природу и степень сужения артерий сердца, установить, сколько и какие именно сосуды поражены, какова протяженность стеноза.
Данные КАГ в значительной мере влияют на выбор метода лечения. • Стресс. ЭХОКГ. В норме сердце сокращается ритмично, его мышечные волокна работают слаженно. Эта ритмичность и слаженность сохраняется даже при физической нагрузке, когда ЧСС увеличивается.
Во время физической работы гипоперфузионный участок миокарда начинает работать асинхронно с остальной частью сердечной мышцы. Эти нарушения синергии сокращения фиксируются во время проведения стресс-ЭхоКГ. • ОФЭКТ миокарда.
Однофотонная эмиссионная компьютерная томография позволяет оценивать характер кровоснабжения миокарда на уровне микроциркуляторного русла, определять степень повреждения миоцитов, дает возможность отличить рубцовые изменения миокарда от ишемических. С помощью ОФЭКТ можно определить, насколько сильно сужение венечных артерий нарушает кровоснабжение и сократительную функцию миокарда. • ПЭТ. КТ сердца. Дает возможность оценить площадь и глубину нарушения кровоснабжения миокарда. Преимущество ПЭТ ‒ в способности фиксировать мельчайшие изменения функции эндотелия, характерные для скрытого развития атеросклеротических бляшек, склонных к распаду. Таким образом, становится возможным раннее обнаружение коронарного атеросклероза и принятие превентивных мер по его лечению.
Алгоритмы лечения ББИМ соответствуют таковым при других формах ИБС. Цель терапии ‒ устранение этиологических и патогенетических основ заболевания. Начинают лечение с исключения факторов риска – курения, гиподинамии, нерациональной диеты с большим количеством животных жиров, соли, красного мяса, алкоголя.
Особую роль играет коррекция нарушений липидного и углеводного обмена, контроль АД, поддержание удовлетворительной гликемии при сахарном диабете. Медикаментозное лечение направлено на поддержку деятельности миокарда, увеличение его функциональной полноценности, нормализацию ритма. Предусматривает использование: • β. Адреноблокаторов (БАБ).
Обладают способностью понижать ЧСС, оказывают выраженное антиангинальное действие, улучшают переносимость миокардом физических нагрузок. БАБ доказано снижают продолжительность и частоту болевых и безболевой эпизодов ишемии сердечной мышц. Благодаря выраженному антиаритмическому эффекту улучшают прогноз жизни. • Антагонистов кальция (АК).
Уменьшают ЧСС, расширяют коронарные и периферические артерии, нормализуют ритм сердца. За счет способности угнетать процессы метаболизма в кардиомиоцитах снижают их кислородные потребности и повышают толерантность к любым физическим нагрузкам. Менее эффективно предупреждают появление эпизодов заболевания в сравнении с БАБ. • Нитратов.
Уменьшают сопротивление в коронарных артериях, стимулируют коллатеральный кровоток, перераспределяют его в сторону ишемизированных участков миокарда, увеличивают количество активных коллатералей, межартериальных анастомозов. Расширяют просвет венечных сосудов в местах атеросклеротического поражения, проявляя кардиопротекторный эффект.
• Нитратоподобных вазодилататоров. Основной их эффект – стимуляция высвобождения эндотелиоцитами периферических и венечных артерий мощного сосудорасширяющего фактора – оксида азота. Благодаря ему улучшается кровоснабжение миокарда, снижается потребность миоцитов сердца в кислороде.
Не устраняют причины безболевой ишемии, но снижают частоту ее эпизодов. • Статинов. Действуют на одно из важнейших звеньев в патогенезе безболевой ишемии – на атеросклеротический процесс.
Эффективно снижают уровень липопротеинов низкой плотности (ЛПНП) в крови, чем предотвращают формирование атеросклеротических бляшек на стенках венечных артерий, препятствуют сужению их просвета и нарушению перфузии мышцы сердца. • Ингибиторов АПФ. Проявляют кардио- и вазопротекторные свойства.
Кардиопротекция выражается в восстановлении и поддержании баланса между потребностями миокарда в кислороде и его обеспечением. В отношении сосудов оказывают антиатеросклеротическое действие, нормализуют функцию эндотелия, чем способствуют поддержанию тонуса и эластичности стенок артерий. • Антитромбоцитарных препаратов.
Снижают свертывающие способности тромбоцитов и уменьшают тромбообразование в участках поврежденных коронарных артерий. Показаны, в первую очередь, больным с безболевой ишемией и перенесенным инфарктом миокарда. Достоверно снижают риск повторных коронарных событий, в особенности, внезапной коронарной смерти.
Хирургическое лечение подразумевает восстановление нормальной или близкой к нормальной перфузии миокарда. Осуществляется путем проведения АКШ или стентирования коронарных артерий. Выбор метода зависит от исходного состояния больного, протяженности и степени поражения сердечных артерий, сопутствующих заболеваний, площади ишемизированного участка миокарда и тд Частота повторных приступов безболевой ишемии после операций составляет 33%, а вероятность летальных исходов снижается на 25%.
Прогноз заболевания без подобающего лечения неблагоприятный. Около половины пациентов, имеющих стабильное течение ИБС и приступы безболевой ишемии, переносят коронарные события (нелетальный инфаркт, смерть, приступы стенокардии, требующие госпитализации) в течение 2,5 лет после постановки диагноза.
Среди ранее перенесших инфаркт больных с ББИМ летальность составляет 20%.
Ежегодное прохождение контрольных обследований у кардиолога, особенно после 50 лет (в том числе пациентами, не имеющими признаков ИБС), своевременное обнаружение ишемических эпизодов и терапия снижают частоту сердечных катастроф при ББИМ и летальность после их наступления.
42a96bb5c8a2acfb07fc866444b97bf1 Модератор контента: Васин А.С.
Бессимптомная ишемия миокарда
Основные причины безболевой ишемии – атеросклеротические поражения сосудов. Бляшки на стенках сужают сосуды. Это приводит к нарушению кровоснабжения сердца. Также ишемия может возникать на фоне спазма коронарных сосудов.
Спровоцировать развитие патологии могут:
- повышенное артериальное давление;
- ожирение;
- частые стрессы;
- сахарный диабет;
- малоподвижный образ жизни;
- вредные привычки;
- высокий уровень холестерина в крови и др.
Специалисты выявили, что большое влияние на развитие патологии оказывает и наследственный фактор. Особое внимание здоровью следует оказывать в том случае, если в семье кто-то уже страдает от ишемической болезни сердца.
Классификация заболевания
Специалисты выделяют 2 основные формы безболевой ишемии:
Особенностью патологии является то, что пациент чувствует себя здоровым. Он может не знать о проблеме до тех пор, пока не начнут развиваться осложнения.
В некоторых случаях заболевание сопровождается:
- слабостью;
- быстрой утомляемостью;
- головокружениями.
Обычно пациенты не обращают внимания на симптом, который проявил себя однократно!
Между тем, патология прогрессирует! Она может перейти в новую форму и ярко проявить себя приступами боли.
К осложнениям заболевания относят:
- нарушения сердечного ритма;
- хроническую сердечную недостаточность;
В некоторых случаях ишемия становится причиной внезапной смерти. Медицинскими работниками прогноз патологии без адекватной терапии оценивается как неблагоприятный. Это обусловлено тем, что смертность достигает 35%.
Диагностика бессимптомной ишемии миокарда
- Очень часто ишемию миокарда обнаруживают случайно, в ходе полного обследования.
- Если пациент приходит на прием с подозрением на патологию, то диагностика проводится комплексно.
- Обследование включает:
2 МСКТ.
Данная современная методика позволяет сканировать сердце и коронарные сосуды. Она является самой информативной и дает возможности для уточнения данных, полученных в рамках ЭхоКГ.
В рамках исследования оценивается функционирование сердечных камер и клапанов, обнаруживается коронарный атеросклероз и иные патологии.
Лечение бессимптомной ишемии миокарда
Лечение бессимптомной ишемии миокарда основано на эффективном сочетании немедикаментозных средств и медикаментозной терапии.
Немедикаментозные методы
Такие методы позволяют устранить стрессы и их последствия. Пациенту назначают лечебную физкультуру, правильное питание. Больной должен отказаться от приема алкоголя и курения.
- Медикаментозные методы
- Эти методы терапии ишемии миокарда направлены на улучшение или восстановление нормального тока крови.
- Обычно больным назначают препараты, которые:
- сокращают свертываемость крови;
- расширяют сосуды сердца;
- снижают уровень холестерина;
- уменьшают нагрузку на миокард.
Методики включают и эффективную терапию сопутствующей гипертонии.. Для нормализации ритма сердца рекомендованы противоаритмические препараты.
- Оперативные вмешательства
- Если заболевание обнаружено на позднем сроке и лекарственная терапия не дает желаемого результата, проводится оперативное вмешательство в специализированных стационарах.
- К базовым операциям относят:
- Профилактика патологии сводится к:
- полному отказу от курения;
- регулированию потребления алкоголя;
- исключении стрессовых ситуаций;
- поддержании оптимальной массы тела.
Также людям, склонным к любым патологиям сердечно-сосудистой системы, рекомендуют соблюдать нормальную физическую активность. Нагрузки должны быть регулярными. Достаточно небольшого комплекса упражнений.
Проведение профилактики невозможно без:
- отказа от жареных, жирных и консервированных продуктов;
- дополнения рациона свежими фруктами и овощами;
- контроля сахара крови и холестерина;
- употребления продуктов, содержащих омега-3 кислоты.
Важно! При склонности к развитию патологии следует регулярно посещать кардиолога. Обычно достаточно 2 приемов в год. Они будут профилактическими и не займут много времени. Регулярно обращаясь к врачу, вы сможете сохранить не только здоровье, но и жизнь, вовремя обнаружив любую сердечную патологию!
Преимущества клиники
Обращаясь в “Клинику Современной Медицины ИАКИ”, вы можете рассчитывать на:
- высокую квалификацию всех специалистов;
- соблюдение медицинской этики;
- доступность любых услуг.
Каждый пациент сможет быстро пройти качественное обследование, получить внимание персонала при лечении. Мы придерживаемся личностно-ориентированного подхода. Каждый пациент ценен нам, прежде всего, как личность, а не как больной с интересной историей болезни, или клиент, создающий материальное благополучие специалиста!
В нашей клинике вы не тратите деньги на терапию, а инвестируете их в свое здоровье!
Обращайтесь!
Наш медицинский центр оказывает самый широкий спектр услуг. Вы всегда можете обратится к нам по вопросам лечения заболеваний в кардиологии. Мы готовы оказать вам услуги лечения церебрального атеросклероза и лечения экстрасистолической аритмии.
Хроническая ишемическая болезнь сердца – цены на лечение, симптомы, диагностика и запись на прием | Медицинский центр «Президент-Мед»
Хроническая ишемическая болезнь сердца – патология, при которой нарушено кровоснабжение миокарда. Происходит это из-за атеросклеротических отложений на стенках коронарных артерий и/или образовавшихся бляшек. Поскольку просвет сосудов сужен, приток крови к сердцу снижается.
В результате, чтобы обеспечить должное снабжение кислородом, сердце начинает усиленно работать. Это приводит к расширению сердечной мышцы. Состояние чревато внезапной аритмией, окклюзией (нарушением проходимости) коронарных артерий, инфарктом. ХИБС – основной виновник смерти от сердечного приступа.
Мужчины страдают ИБС чаще: даже в возрастной группе старше 70 лет сохраняется соотношение 2:1.
В группу риска риска по ХИБС входят люди:
- пациенты с семейным анамнезом;
- высоким уровнем холестерина;
- избыточным весом;
- курящие;
- высоким артериальным давлением;
- предпочитающие продукты с высоким содержанием жира (даже если они не приводят к увеличению массы тела).
Причины хронической ишемической болезни сердца (ХИБС)
Исследования показывают, что ИБС начинается, когда определенные агенты повреждают внутренние слои коронарных артерий.
Основные причины способствующие развитию ХИБС:
- курение;
- высокий уровень определенных жиров и холестерина в крови;
- воспаление кровеносных сосудов;
- высокое АД;
- повышенный уровень сахара в крови из-за резистентности к инсулину или сахарного диабета;
- метаболический синдром;
- отсутствие физической активности;
- неправильное питание;
- пожилой возраст;
- семейная история ранней ИБС.
Также продолжаются изучения влияния других возможных факторов риска развития ХИБС:
- Высокий уровень С-реактивного белка (СРБ), являющийся признаком воспаления в организме.
- Высокий уровень триглицеридов в крови.
- Апноэ во сне. При отсутствии лечения апноэ повышает риск высокого АД, сердечного приступа, инсульта.
- Стресс. Исследования показывают, что «спусковым крючком» может стать эмоциональное расстройство, гнев.
- Алкоголь. Пьянство усугубляет другие факторы риска ИБС.
- Преэклампсия во время беременности.
Симптомы ХИБС
На ранних стадиях ИБС протекает практически бессимптомно. Дискомфорт и/или боль в груди (стенокардия) – наиболее распространенный симптомом ХИБС. Боль ощущается, когда сердце не получает достаточного количества крови и кислорода.
Боль под грудиной, в области верхней части спины, шеи, рук, живота, чувство тяжести, как будто кто-то сжимает сердце, – эти симптомы обычно связаны с активностью или эмоциями.
Состояние нормализуется при отдыхе, боль снимается нитроглицерином.
Другие симптомы:
- одышка;
- быстрая утомляемость;
- общая слабость.
Лечение хронической ишемической болезни сердца
При ИБС важна ранняя диагностика. Поскольку первые «звоночки» ХИБС сходны с симптомами других сердечно-сосудистых патологий, то необходима дифференциальная диагностика.
Опытный кардиолог обязательно направит пациента на ЭКГ, УЗИ сердца, коронарографию, назначит холтеровское мониторирование и другие необходимые исследования и анализы.
Только после этого составит схему лечения, даст правильные рекомендации.
Терапию обычно начинают с лекарственных препаратов и изменения образа жизни. Пища с низким содержанием жиров, регулярные умеренные физические нагрузки, потеря веса, отказ от курения – это только часть сражения за здоровые коронарные артерии.
Чтобы предотвратить развитие ИБС и не допустить ухудшения, доктор назначит лекарства: нитраты, снимающие боль, антиагреганты, разжижающие кровь, статины, снижающие уровень холестерина, антоганисты кальция, бета-блокаторы и другие препараты, необходимые конкретному пациенту.
Для предотвращения внезапных угрожающих жизни аритмий может потребоваться имплантация дефибриллятора. Если врачи считают, что ХИБС у пациента достаточно серьезна, они предлагают хирургические или неинвазивные процедуры для улучшения состояния и спасения жизни.
Для получения подробных консультаций записывайтесь к кардиологам медицинских центров Президент-Мед
Мамунц Цовинар Алексеевна
Главный врач Президент-Мед г. Видное
Высшее медицинское, Пермский государственный медицинский институт, лечебный факультет, специальность-лечебное дело
Наталья
Хочу выразить благодарность врачу Озеровой М.С. В городскую поликлинику к кардиологу не попасть, долго собиралась и пошла в платную клинику. Очень боялась, что сейчас назначат кучу анализов, кучу лекарств выпишут, но была приятно удивлена. Врач провела осмотр, сделала ЭКГ, назначила только необходимые анализы. Очень благодарна Марии Сергеевне за чуткое, внимательное отношение…[…]
Марина Степановна
Мария Сергеевна, профессионал своего дела. Большое ей спасибо! Пришла с высоким давлением, головной болью, провели полное обследование, назначили лечение. В поликлинике не дождёшься на записи к врачи, а про ЭКГ вообще нечего говорить. А в мед центре сразу сделали ЭКГ, УЗИ сердца, взяли анализы. Я теперь буду наблюдаться только тут. Давно не встречала такого специалиста![…]
Безболевая ишемия миокарда
Безболевая ишемия миокарда — состояние, при котором болевых ощущений в области сердца нет, но на ЭКГ есть признаки ишемии миокарда.
Эпидемиология
Случаи безболевой ишемии миокарда обнаруживают почти у 100% пациентов с диагнозом «нестабильная стенокардия» и менее чем у половины лиц со стабильной стенокардией напряжения.
Если стенокардии нет, типичные признаки ишемии миокарда на ЭКГ фиксируют у техЮ кто имеет атеросклеротическое поражение венечных артерий в 15% наблюдений, согласно информации, полученной методом суточного ЭКГ- мониторирования.
В группе риска находятся пожилые люди, с диагнозом сахарного диабета.
Этиология и патогенез
Этиология и патогенез такие же, как при стабильной стенокардии напряжения. Причины отсутствия боли при ишемии остаются под вопросом.
Эпизоды болевой и безболевой ишемии миокарда могут быть зафиксированы у одного и того же человека с одной и той же степенью атеросклероза венечных артерий. Предполагают, что механизм развития рассматриваемого состояния заключается в изменении уровня болевого порога.
При сахарном диабете причина безболевой ишемии миокарда заключается в поражении вегетативной нервной системы сердца, что в медицинской литературе называется невропатией.
Диагностика
Важным диагностическим методом считают суточное мониторирование ЭКГ. Оно рекомендовано больным с нестабильной стенокардией, функциональным классом стабильной стенокардии напряжения, постинфарктным кардиосклерозом.
Также применяется, если нет клиники ИБС, но есть несколько факторов риска. В части случаев можно обнаружить элевацию сегмента 5Т на ЭКГ, проводя пробу с физической нагрузкой.
Также актуален такой диагностический метод как стресс-ЭхоКГ.
Лечение
При клинике нестабильной стенокардии, стенокардии напряжения, изолированной безболевой ишемии миокарда (без клиники ишемической болезни сердца), терапию нужно проводить общепринятыми средствами и методами. Эффект оказывают такие препараты:
Следует оценивать эффективность назначенной терапии, ориентируясь на данные, полученные при суточном мониторировании ЭКГ или при пробах, которые были названы выше.
Прогноз
Если нагрузочная проба положительная (с проведением ЭКГ) у людей с диагнозом «безболевая ишемия миокарда» (БИМ), это говорит о том, что прогноз плохой. Есть высокий риск инфаркта миокарда. Может быть сердечная смерть. Также это говорит о выраженной стенокардии напряжения.
Обнаружение случаев безболевой ишемии миокарда у больных после перенесенного инфаркта говорит о более высоком риске развития рецидива острого инфаркта миокарда.
Если эпизоды БИМ сочетаются с нарушениями ритма сердца, особенно желудочковой экстрасистолией, то очень высок внезапного летального исхода.
Безболевая ишемия миокарда
Безболевая ишемия миокарда — специфическая форма ИБС, имеющая инструментально зарегистрированные признаки недостаточности кровоснабжения, но не проявляющаяся субъективно. Выявляется у четверти всех кардиологических больных. Имеет высокий риск летального исхода.
Причины
Факторами, провоцирующими приступ ишемии, выступают стрессы, курение, перепады температуры, регулярное употребление алкоголя, чрезмерные физические нагрузки. Среди патофизиологических причин выделяют:
- сужение венечных артерий, пораженных атеросклерозом. Для неблагоприятного исхода просвет должен перекрываться более чем на 50%;
- спазм сосудов сердца. Возникает из-за повышенного тонуса симпато-адреналовой системы;
- тромбоз. Отрыв атеросклеротической бляшки ведет к закупорке сосуда, провоцируя инфаркт.
Риск возрастает, если у пациента имеются сочетанные кардиологические патологии либо человек находится в постоянном стрессе.
Симптомы
Сложность ситуации заключается в том, что субъективных симптомов нет. Имеются всего два признака, по которым врач может заподозрить патологию:
- уже диагностированная ишемическая болезнь;
- случайное обнаружение «немой» ишемии во время профилактического осмотра с фиксацией данных на кардиограмме.
По статистике, любой кардиологический больной на один эпизод ишемии, сопровождающийся дискомфортом за грудиной, имеет четыре скрытых.
Осложнения
У пациентов этой категории высок риск внезапной сердечной смерти. Так как симптомы не мешают человеку заниматься своими делами, то он вовремя не получает необходимую медицинскую помощь.
Появление настораживающих симптомов свидетельствует о необратимом обширном поражении сердца.
Диагностика
Ввиду того, что заболевание проходит бессимптомно, только инструментальные исследования способны дать информацию о состоянии организма:
- электрокардиография. Метод прост в исполнении и доступен большинству лечебных заведений. На ленте регистрируются признаки кислородного голодания органа. Единственный недостаток — для успешного исследования необходим полный покой, а приступы начинаются в момент физической нагрузки;
- суточное холтеровское мониторирование. Дает более подробную информацию о реакции органа на различные рутинные действия.
- нагрузочные пробы. Постепенное увеличение физической активности позволяет определить момент, когда перегрузка становится чрезмерной и наступает приступ ишемии;
- коронарография. Метод визуализирует сосуды сердца, позволяя рассмотреть их сужение и выявить его природу. Оказывает влияние на выбор коррекции состояния;
- позитронно-эмиссионная томография. Анализирует распределение глюкозы в тканях сердца, выявляя мельчайшие участки ишемии.
Лечение
Цель врача — устранить причину и симптомы заболевания. Пациент должен изменить образ жизни, отказаться от курения и употребления алкоголя, изменить характер питания — перейти на более здоровый рацион. Консервативное лечение направлено на поддержание ресурсов миокарда:
- бета-адреноблокаторы. Урежают сердечные сокращения, расслабляют стенку сосудов;
- антагонисты кальция. Расширяют периферические сосуды, за счет чего снижается системное давление;
- нитраты. Снимают спазм коронарных артерий;
- статины. Препятствуют синтезу холестерина и, как следствие, образованию атеросклеротических бляшек;
- ингибиторы АПФ. Снижают потребности сердечной мышцы в кислороде.
Оперативное лечение подразумевает восстановление поврежденных участков венечных артерий для улучшения кровоснабжения органа. Для этого проводят шунтирование или стентирование сосуда. После вмешательства вероятность летального исхода существенно снижается.

 Безболевая ишемия миокарда
Безболевая ишемия миокарда 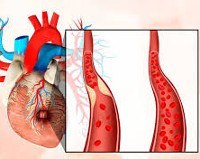 Безболевая ишемия миокарда
Безболевая ишемия миокарда