- орган, выполняющий
- функцию насоса. У взрослого
- его объем и масса
- составляют в среднем 600800 см3 и 250- 330 г
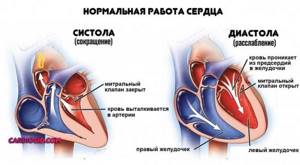
- Сердце состоит из четырех
- камер – левого предсердия
- (ЛП), левого желудочка (ЛЖ),
- правого предсердия (ПП) и
- правого желудочка (ПЖ), все
- они разделены
- перегородками. В ПП входят
- полые вены, в ЛП — легочные
- вены. Из ПЖ и ЛЖ выходят,
- соответственно, легочная
- артерия (легочный ствол) и
восходящая аорта..
- Условно, в организме человека
- разделяют малый и большой
- круги кровообращения. В
- малом круге кровообращения
- – правый желудочек, легочные
- сосуды и левое предсердие происходит обмен крови с
- внешней средой. Именно в
- легких она насыщается
- кислородом и освобождается
- от углекислого газа. Большой
- круг представлен левым
- желудочком, аортой,
- артериями, венами и правым
- предсердием, он
- предназначен для
- осуществления
- кровоснабжения всего
- организма.
- Физиология работы сердца.
Количество крови, изгоняемое С. за 1 мин, называется минутным объёмом С. (МО). Он
одинаков для правого и левого желудочков. Когда человек находится в состоянии покоя,
МО составляет в среднем 4,5—5 л крови. Количество крови, выбрасываемое С. за одно
сокращение, называется систолическим объёмом; он в среднем равен 65—70 мл.
Аорта и артерии тела представляют собой напорный резервуар, в котором кровь находится
под высоким давлением (для человека в норме около 120/70 мм рт. ст.). Сердце
выбрасывает кровь в артерии отдельными порциями. При этом обладающие
эластичностью стенки артерий растягиваются. Т. о., во время диастолы аккумулированная
- ими энергия поддерживает давление крови в артериях на определённом уровне, что
- обеспечивает непрерывность кровотока в капиллярах. Уровень давления крови в артериях
- определяется соотношением между МО и сопротивлением периферических сосудов.
- Последнее, в свою очередь, зависит от тонуса артериол, представляющих собой, по
выражению И. М. Сеченова, «краны кровеносной системы». Повышение тонуса артериол
- затрудняет отток крови из артерий и повышает артериальное давление; снижение их
- тонуса вызывает противоположный эффект.
- Коронарное кровообращение, кровоснабжение сердечной мышцы, осуществляется по
- сообщающимся между собой артериям и венам, пронизывающим всю толщу миокарда.
- Артериальное кровоснабжение сердца человека происходит главным образом через
- правую и левую венечные (коронарные) артерии, отходящие от аорты в её начале.
Тезис мероприятия « Конгресс «Сердечная недостаточность’ 2018», г. Москва, 14—15 декабря 2018 »
Название тезиса: «ХРОНИЧЕСКАЯ СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ И ОЖИРЕНИЕ: ОСОБЕННОСТИ ФУНКЦИОНАЛЬНОГО СОСТОЯНИЯ ПОЧЕК»
Авторы: Стаценко М.Е., ФГБОУ ВО Фабрицкая С.В., ФГБОУ ВО
Рындина Ю.А., ФГБОУ ВО
- Категория: Стендовый доклад
- Содержание тезиса:
Цель: изучить особенности функционального состояния почек у больных хронической сердечной недостаточностью (ХСН) в сочетании с ожирением. Материалы и методы. В исследование включено 110 больных ХСН I-III функционального класса (ФК) ишемического генеза в возрасте от 40 до 65 лет. Пациенты были разделены на четыре группы в зависимости от индекса массы тела (ИМТ).
Группы были сопоставимы по полу, возрасту, курению, наличию/отсутствию артериальной гипертензии, функциональному классу ХСН.
Проводили общеклиническое обследование, тест с 6-минутной ходьбой, антропометрию с расчетом ИМТ, измерение окружности талии (ОТ) и окружности бедер (ОБ), а также анализ состава тела методом биоэлектрического импеданса, эхокардиографическое исследование, изучали эластические свойства артерий, функциональное состояние почек и показатели метаболизма. Результаты.
Среди пациентов с ХСН и ожирением обнаружены достоверно более высокая частота встречаемости гипертрофии левого желудочка (ГЛЖ) по сравнению с больными с изолированной ХСН. Между скоростью клубочковой фильтрации (СКФ) и индексом массы миокарда ЛЖ установлена статистически значимая обратная зависимость (r=–0,365).
В группах пациентов, страдающих ХСН и ожирением не выявлено лиц с нормальной диастолической функцией ЛЖ. Повышение скорости распространения пульсовой волны (СРПВ) отмечено в 72,1% случаев среди больных ХСН и ожирением.
Выявлены достоверно более выраженные нарушения канальцевого, клубочкового аппарата почек у пациентов с ХСН и ожирением по сравнению с пациентами с ХСН и нормальной массой тела. Отмечено статистически значимое снижение скорости клубочковой фильтрации у больных 3-й и 4-й групп в сравнении с больными 1-й группы (64,52±11,2 и 62,71±10,4 vs 76,27±11,8 мл/мин/1,73м2 соответственно).
Выявлено достоверное увеличение уровня протеинурии среди пациентов 4-й группы по сравнению с 1-й группой (584,21±48,9 vs 347,34±55,7 мг/г). Установлены достоверные корреляции между степенью выраженности висцерального ожирения и протеинурией (r=0,421), СКФ (r=-0,438), а также СРПВ э. (r=0,326).
При оценке метаболических показателей отмечено статистически значимое увеличение HOMA-IR, метаболического индекса при возрастании ИМТ от 1-й группы к 4-й группе. Отмечены достоверные корреляционные связи между уровнем висцерального жира и HOMA-IR (r=0,769), метаболическим индексом (r=0,798). Заключение. В исследовании отмечено статистически значимое прогрессирующее ухудшение функционального состояния почек при нарастании степени ожирения при сопоставимом ФК ХСН. Выявлено наличие тесных корреляционных связей между параметрами, характеризующими функцию почек и структурно-функциональные параметры сердца, состояние магистральных артерий, висцеральное ожирение и метаболические показатели.
Тезис мероприятия « Конгресс «Сердечная недостаточность’ 2018», г. Москва, 14—15 декабря 2018 »
Название тезиса: «Тип личности Д у пациентов с хронической сердечной недостаточностью пожилого и старческого возраста: гендерные различия»
Авторы: Протасова Т.В., ФГБОУ ВО КемГМУ МЗ РФ, Кемерово, Россия Лебедева Н.И., ФГБОУ ВО КемГМУ МЗ РФ, Кемерово, Россия Шатрова Н.В., ФГБОУ ВО КемГМУ МЗ РФ, Кемерово, Россия
Федюнина Т.И., ГАУЗ КО ОКГВВ, Кемерово, Россия
- Категория: Публикация
- Содержание тезиса:
- Цель исследования – изучить гендерные особенности развития и течения хронической сердечной недостаточности (ХСН) у пациентов пожилого и старческого возраста с дистрессорным типом личности.
Материалы и методы исследования. Проведено анкетирование 219 больных с ХСН I и II стадии по шкалам личностного типа Д (DS-14) (158 женщин, средний возраст 76±2,8 лет, и 61 мужчин, средний возраст 71,1±3,1 лет).
В группе лиц с выявленным дистрессорным типом личности проанализированы гендерные различия в отношении факторов риска сердечно-сосудистых заболеваний (ФР ССЗ), поводов настоящей госпитализации и клинических проявлений ХСН.
Результаты. Тип личности Д выявлен у 142 (65%) респондентов, в том числе у 29 (20,4%) мужчин (медиана возраста 71 год) и 113 (79,6%) женщин (медиана возраста 77 лет). При этом лица старческого возраста составили 32% от всех лиц с дистрессорным типом личности. У всех больных с типом личности Д выявлено сочетание ИБС и артериальной гипертензии (АГ).
Среди ФР ССЗ избыточная масса тела чаще встречалась у женщин пожилого возраста по сравнению с мужчинами и женщинами старческого возраста (33,4 кг/м2, 25,7 кг/м2 и 27,2 кг/м2, соответственно; р=0,005). Курили только мужчины, причем чаще – пожилого возраста (42%) против 19% мужчин старческого возраста (р=0,005).
Алкоголь еженедельно употребляли 12% мужчин и 1% женщин, возрастные различия недостоверны. Регулярно досаливали пищу и не ограничивали в питании количество жиров 31% респондентов, различий между группами не выявлено.
По уровню образования выявлено преобладание лиц со средним специальным образованием (71%); высшее образование имели 18%, начальное – 11% респондентов; гендерных различий не выявлено.
Поводами для госпитализации были, соответственно для мужчин/женщин: декомпенсация ХСН – 21%/24% , в том числе на фоне тахисистолической формы фибрилляции предсердий – 13% (только у женщин старческого возраста); декомпенсация АГ или осложненный гипертонический криз – 68%/70%; прогрессирующая стенокардия – 11%/6%.
ХСН IIБ стадии выявлена у 36% больных, преимущественно у женщин пожилого возраста (30%). Гендерных отличий в отношении клинической симптоматики ХСН выявлено не было. У 76% больных выявлено негативное отношение к соблюдению рекомендаций по изменению образа жизни, питанию. 65% больных пожилого возраста и 74% больных старческого возраста принимают гипотензивные препараты «только при повышении АД», гендерные различия недостоверны.
От редакции : Полезные свойства чабреца при артериальном давлении
Выводы. Выявлена значительная распространенность типа личности Д среди пациентов с ХСН (65%). Основной причиной госпитализации у них является декомпенсация АГ или гипертонический криз. Женщины пожилого возраста с дистрессорным типом личности чаще имеют избыточную массу тела; у мужчин среди ФР ССЗ отмечено курение и злоупотребление алкоголем.
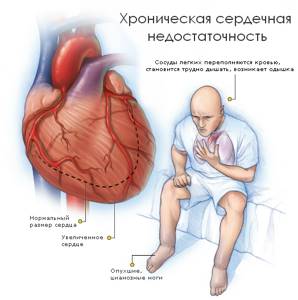
Причины сердечной недостаточности
Сердечная недостаточность может быть основным проявлением практически всех болезней сердца, включая атеросклероз коронарных сосудов, инфаркт миокарда, приобретенные пороки клапанов сердца, врожденные пороки сердца, аритмии и кардиомиопатии.
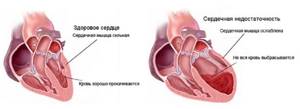
В зависимости от снижения функциональной способности того или иного желудочка сердца, различают:
- Левожелудочковую недостаточность;
- Правожелудочковую недостаточность;
- Бивентрикулярную недостаточность (снижена сократимость обоих желудочков сердца).
Все возможные этиологические факторы по механизму развития левожелудочковой сердечной недостаточности можно разделить на:
- снижающие сократительную способность сердечной мышцы (инфаркт миокарда, преходящая ишемия миокарда, недостаточность митрального или аортального клапанов сердца, дилатационная кардиомиопатия);
- повышающие постнагрузку (т.е. сопротивление, которое желудочек сердца должен преодолеть, выбрасывая кровь) — стеноз аортального клапана, артериальная гипертензия;
- нарушающие заполнение левого желудочка (стеноз митрального клапана, тампонада сердца, гипертрофическая кардиомиопатия, гипертрофия левого желудочка).
В свою очередь, левожелудочковая сердечная недостаточность — наиболее частая причина развития правожелудочковой недостаточности, которая в данном случае обусловлена увеличением постнагрузки из-за дисфункции левого желудочка и повышения сопротивления легочных сосудов.
Причинами развития правожелудочковой недостаточности наиболее часто являются
- заболевания сердца (врожденные пороки сердца, инфаркт правого желудочка, левожелудочковая недостаточность);
- заболевания легких (хронические обструктивные заболевания легких, интерстициальное поражение легких);
- заболевания сосудов легких (первичная легочная гипертензия).
Как и в случае с левожелудочковой недостаточностью, изолированная правожелудочковая недостаточность негативно влияет на функциональную способность левого желудочка, так как уменьшение выброса крови правым желудочком приводит к снижению наполнения левого желудочка и, как следствие, к уменьшению ударного объема и сердечного выброса.
Признаки сердечной недостаточности
Наиболее выраженным симптомом хронической левожелудочковой недостаточности является одышка при нагрузке, что связано с венозным застоем в легких или низким сердечным выбросом. По мере прогрессирования заболевания одышка может наблюдаться и в состоянии покоя.
Часто сердечная недостаточность сопровождается ортопноэ, ночными приступами сердечной астмы и ночным кашлем. Ортопноэ — это затруднение дыхания в положении лежа и уменьшающееся в сидячем положении.
Причиной данного симптома служит перераспределение крови из органов брюшной полости и нижних конечностей в легкие в положении лежа.
В некоторых случаях, ортопноэ бывает настолько выражено, что больной вынужден спать в положении сидя.
Ночные приступы сердечной астмы — это тяжелые приступы одышки во время ночного сна. Данный симптом наблюдается в положении лежа при проникновении в кровь жидкости из отеков нижних конечностей, что приводит к увеличению объема циркулирующей крови и венозного возврата в сердце и легкие.
Ночной кашель — также является симптомом застоя крови в легких, его механизм развития идентичен механизму развития ортопноэ. В некоторых случаях может наблюдаться кровохаркание, что обусловлено разрывом вен бронхов из-за их полнокровия.
К типичным проявлениям сердечной недостаточности относятся спутанность сознания и уменьшение дневного диуреза, вследствие уменьшения кровоснабжения головного мозга и почек, соответственно.
Иногда может быть усилен ночной диурез, так как в положении лежа кровоснабжение почек улучшается.
Также характерна общая слабость и быстрая утомляемость, ввиду недостаточного кровоснабжения скелетной мускулатуры.
По данным портала ЗАЧЕСТНЫЙБИЗНЕСОБЩЕРОССИЙСКАЯ ОБЩЕСТВЕННАЯ ОРГАНИЗАЦИЯ «ОБЩЕСТВО СПЕЦИАЛИСТОВ ПО СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ»По данным портала ЗАЧЕСТНЫЙБИЗНЕС7731190656
О компании:
ООО «ОБЩЕСТВО СПЕЦИАЛИСТОВ ПО СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ» ИНН 7731190656, ОГРН 1027739314998 зарегистрировано 02.12.1999 в регионе Москва по адресу: 121087, г Москва, проезд Береговой, дом 5 КОРПУС 2, ЭТАЖ 14, ПОМ. 215. Статус: Действующее. Размер Уставного Капитала — руб.
Руководителем организации является: Председатель Правления — Фомин Игорь Владимирович, ИНН . У организации 10 Учредителей. Основным направлением деятельности является «деятельность профессиональных членских организаций».
- Рейтинг организации: Средний подробнее
Должная осмотрительность (отчет) ? - Статус: ?
Действующее - Дата регистрации: По данным портала ЗАЧЕСТНЫЙБИЗНЕС
- ?
По данным портала ЗАЧЕСТНЫЙБИЗНЕС
02.12.1999
|
ОГРН ? |
Обращение Общества специалистов по сердечной недостаточности. ХСН и сезон ОРВИ: на что важно обратить внимание
Подробности Published on 24 марта 2020
Период вирусных инфекций особенно опасен для больных с хроническими заболеваниями, в частности с сердечной недостаточностью.
С одной стороны, это, как правило, достаточно возрастные пациенты, с другой стороны, отличающиеся выраженной коморбидностью (ХОБЛ, ХБП, ФП).
Как известно, успех ведения больных с хронической сердечной недостаточностью обеспечивается регулярным приемом болезнь-модифицирующих лекарственных препаратов и соблюдением основных принципов немедикаментозной терапии (диета, водно-солевой режим, дозированные физические нагрузки).
В целом ряде исследований показано, что любое необоснованное изменение базисной терапии сердечной недостаточности ухудшает прогноз пациентов. Кроме того, присоединение инфекции является одной из частых причин развития острой декомпенсации сердечной недостаточности, приводящей в дальнейшем к госпитализации.
Поэтому в сезон вирусных инфекций особенно ВАЖНО, чтобы ваши пациенты регулярно принимали основные лекарственные препараты для лечения сердечной недостаточности: блокаторы РААС/АРНИ, β-адренолокаторы, АМКР. Согласно клиническим рекомендациям выделяют следующие группы лекарственных препаратов для лечения пациентов с ХСН [1]:
ВАЖНО!
В социальных сетях и в письмах в редакцию британского медицинского журнала появилась противоречивая информация о том, что прием иАПФ/АРА может как увеличивать риск инфекции и утяжелить течение COVID 19 за счет увеличения экспрессии ангиотензин-превращавшего фермента 2 типа (АПФ-2) с которым связывается вирус, вызывающий COVID 19 (SARS-CoV-2) перед проникновением в клетку мишень [2] , так и улучшить течение заболевания [3]. Стоит учитывать, что эти предположения основаны на анализе механизмов действия и исследованиях на животных, а не клинических данных. В связи с этим, позиция мировых научных сообществ в настоящий момент заключается в том, что нет оснований как в отмене этих препаратов, так и в назначении с целью лечения COVID 19 [4-6].
Литература
- Mareev V.Yu., Fomin I.V., Ageev F.T., Begrambekova Yu.L., Vasyuk Yu.A., Garganeeva A.A., и др. Russian Heart Failure Society, Russian Society of Cardiology. Russian Scientific Medical Society of Internal Medicine Guidelines for Heart failure: chronic (CHF) and acute decompensated (ADHF). Diagnosis, prevention and treatment. Kardiologiia. 2018;58(6S):8–164
- Watkins J. Preventing a covid-19 pandemic. BMJ. 2020;m810
- Kickbusch I, Leung G. Response to the emerging novel coronavirus outbreak. BMJ. 2020;m406.
- HFSA/ACC/AHA Statement Addresses Concerns Re: Using RAAS Antagonists in COVID-19
- Position Statement of the ESC Council on Hypertension on ACE-Inhibitors and Angiotensin Receptor Blockers. 13.03.2020.
Ооо "общество специалистов по сердечной недостаточности"
ОБЩЕРОССИЙСКАЯ ОБЩЕСТВЕННАЯ ОРГАНИЗАЦИЯ “ОБЩЕСТВО СПЕЦИАЛИСТОВ ПО СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ”
Действующее, 19 лет
| ОГРН | 1027739314998 (от 4 октября 2002 года) |
| ИНН | 7731190656 |
| Постановка на учет | Инспекция Федеральной налоговой службы №30 по г. Москве, 18 июля 2017 года |
| Вид деятельности | Деятельность профессиональных членских организаций |
| Регион | г. Москва |
| Председатель правления | Фомин Игорь Владимирович |
| Единый реестр СМСП | Нет записи в реестре |
|
| ОГРН | 1027739314998 |
| ИНН | 7731190656 |
| КПП | 773001001 |
| Код ОПФ | 20200 (Общественные организации) |
| Дата регистрации | 4 октября 2002 года |
| Регистратор | Управление Федеральной налоговой службы по г. Москве |
| Регистрационный номер | 087802021228 |
| Дата регистрации | 27 декабря 1999 года |
| Территориальный орган | Государственное учреждение – Главное Управление Пенсионного фонда РФ №2 Управление №7 по г. Москве и Московской области муниципальный район Кунцево г. Москвы |
| Регистрационный номер | 773700115277181 |
| Дата регистрации | 5 декабря 2017 года |
| Территориальный орган | Филиал №18 Государственного учреждения – Московского регионального отделения Фонда социального страхования Российской Федерации |
Финансовые показатели ООО “ОБЩЕСТВО СПЕЦИАЛИСТОВ ПО СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ” согласно данным ФНС и Росстата за 2014–2020 годы.
Баланс (актив) Выручка Чистая прибыль
| 1. | Председатель правления | Фомин Игорь Владимирович ИНН: 525704315806 Является учредителем 3 компаний. |
Компания ООО “ОБЩЕСТВО СПЕЦИАЛИСТОВ ПО СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ”, полное наименование: ОБЩЕРОССИЙСКАЯ ОБЩЕСТВЕННАЯ ОРГАНИЗАЦИЯ “ОБЩЕСТВО СПЕЦИАЛИСТОВ ПО СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ”, зарегистрирована 4 октября 2002 года, регистратор: Управление Федеральной налоговой службы по г.Москве. Юридическому лицу были присвоены ОГРН 1027739314998 и ИНН 7731190656.
Основной вид деятельности: “Деятельность профессиональных членских организаций”, дополнительные виды деятельности: “Издание книг”, “Издание газет”, “Издание журналов и периодических изданий”. Юридический адрес компании “ОБЩЕСТВО СПЕЦИАЛИСТОВ ПО СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ”: 121087, г. Москва, Береговой проезд, д. 5, корп. 2, этаж 14, пом. 215.
Председатель правления: Игорь Владимирович Фомин.
| Предыдущие записи ЕГРЮЛ по “ОБЩЕСТВО СПЕЦИАЛИСТОВ ПО СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ”, ООО смотрите в полной выписке | |
| 1. | 18 июля 2017 года Представление сведений об учете юридического лица в налоговом органе Управление Федеральной налоговой службы по г. Москве |
| 2. | 18 июля 2017 года Представление сведений об учете юридического лица в налоговом органе Управление Федеральной налоговой службы по г. Москве |
| 3. | 30 января 2018 года Представление сведений о регистрации юридического лица в качестве страхователя в исполнительном органе Фонда социального страхования Российской Федерации Управление Федеральной налоговой службы по г. Москве |
| 4. | 12 сентября 2019 года Представление сведений о выдаче или замене документов, удостоверяющих личность гражданина Российской Федерации на территории Российской Федерации Управление Федеральной налоговой службы по г. Москве |
| 5. | 16 марта 2020 года Представление сведений о выдаче или замене документов, удостоверяющих личность гражданина Российской Федерации на территории Российской Федерации Управление Федеральной налоговой службы по г. Москве |
Сердечная недостаточность: работа над ошибками
Не стал исключением и проходивший в рамках конгресса симпозиум «Что нового в современных рекомендациях в лечении хронической сердечной недостаточности». Повышенный интерес врачей, готовых даже стоя участвовать в этом мероприятии, вполне объясним.
Во-первых, на протяжении многих лет проблемы ХСН остаются важными и для исследователей, и для практикующих врачей. Прогностически это одно из наиболее неблагоприятных, неуклонно прогрессирующих состояний в кардиологии, к тому же достаточно распространенное – 7–10%1.
с заметной тенденцией к росту: за 16 лет (1998–2014) число пациентов с любыми ФК ХСН увеличилось в 2 раза (с 7,18 до 14,92 млн), а пациентов с тяжелой ХСН III–IV ФК – в 3,4 раза (с 1,76 до 6 млн человек).
2 А во-вторых, мало кого равнодушным могли оставить заявленные спикеры (и сопредседатели) – ведущие отечественные эксперты в этой области – профессора Жанна Кобалава, Фаиль Агеев, Вячеслав Мареев, принявшие самое активное участие в подготовке последних Клинических рекомендаций по диагностике и лечению сердечной недостаточности1.
И на состоявшемся симпозиуме ими были подняты очень важные для практикующих врачей вопросы.
Так, профессор Фаиль Агеев (к слову, один из организаторов Общества специалистов по сердечной недостаточности – ОССН, общественной организации, объединяющей усилия ученых, врачей, фармацевтов в борьбе с эпидемией СН) в своем выступлении («Проблема выбора терапии у пациентов ХСН с сохраненной ФВ ЛЖ») объяснял многие причины неудач в лечении больных с этим диагнозом, данными из собственной многолетней практики (и своих коллег), мотивировал эффективность назначения комбинации блокаторов РААС (кандесартан + АМКС) в терапии ХСН.
А профессор Вячеслав Мареев (исполнительный директор ОССН, член самых авторитетных международных профессиональных сообществ кардиологов, национальный координатор программы Euro Heart Survey от РФ и, конечно же, отечественный первопроходец в области исследования антагонистов МКР) проанализировал типичные ошибки коллег при выборе дегитратационной терапии больным ХСН, поделился методами преодоления устойчивости к терапии диуретиками («Сложности и ошибки в назначении диуретиков при ХСН»).
А открывался симпозиум докладом Жанны Кобалава «Блокаторы минералокортикоидных рецепторов в лечении хронической сердечной недостаточности: когда, кому и сколько».
«Наверное, в отношении этого класса лекарственных препаратов, как никакого другого, нужна такая постановка, как «современный взгляд на старую проблему». Эти препараты заслуживают особого внимания и, к моему большому сожалению, сильно недооценены нашими кардиологами», – отметила Жанна Давидовна с самого начала своего сообщения.
Надо заметить, что в последнее время на медицинских конгрессах все чаще на смену сухим и часто безликим лекциям и докладам приходят динамичные, эмоциональные презентации, содержащие, помимо традиционных фактов и цифр, авторские размышления, опыт … Вот и выступление Жанны Кобалава начиналось с рассказа о ключевой роли минералокортикоидных рецепторов (МКР) и альдостерона в… эволюции жизни на Земле, в выходе ее из воды на сушу. Именно эффекты сигнальных путей, которые активируются альдостероном, позволили продолжить развитие живых организмов в низко солевой наземно-воздушной среде. Впрочем, на нынешнем историческом этапе внимание (и беспокойство) они вызывают, скорее, у медиков, нежели биологов.
Физиологические эффекты альдостерона в организме человека оказались даже разнообразнее, чем предполагалось ранее (регулятор гомеостаза натрия, калия и воды).
Этот стероидный гормон, синтез и секреция которого в первую очередь регулируется ангиотензином II (также влияют простагландины, адренокортикотропный гормон – АКТГ), имеет свои рецепторы не только в почках (дистальных канальцах), но и в сердце, эндотелии и гладкомышечных клетках периферических сосудов, головном мозге, других органах и тканях. Именно благодаря столь обширной их распространенности этот стероидный гормон реализует весь спектр известных врачам нежелательных эффектов у больных ХСН. А длительное повышение концентрации альдостерона в крови отмечается гораздо чаще, чем думали наши коллеги еще несколько десятилетий назад.
Высокое потребление соли, ожирение с первичным гиперальдостеронизмом (при котором избыток альдостерона усиливает реабсорбцию натрия в почечных канальцах; повышенная концентрация Na+ в плазме стимулирует секрецию антидиуретического гормона – АДГ и задержку почками воды; при этом ускоряется выведение ионов калия, магния и протонов) ведут к гипернатриемии, гиперволемии и отекам, электролитному дисбалансу, гипокалиемии, дефициту магния, легкому метаболическому алкалозу (нарушению кислотно-щелочного равновесия)… В сочетании эти состояния вызывают последствия, дело с которыми приходится иметь кардиологам, – соличувствительная гипертония, хроническая ишемическая болезнь сердца и результирующая – сердечная недостаточность.
Ключевую роль альдостерона и минералокортикоидных рецепторов, как и механизмы, за счет которых они участвуют в развитии воспаления, ремоделирования и фиброза в органах-мишенях подтвердили многочисленные экспериментальные (на культуре клеток, на животных) и клинические исследования. И закономерно, что следующим шагом стало создание средства, способного блокировать источник этих патогенетических эффектов.
В 1957 году появился первый конкурентный антагонист альдостерона (АМКР) – спиронолактон. Правда, тогда его в основном назначали как калийсберегающий диуретик для коррекции артериального давления у больных АГ или лишь в дополнение к мочегонной терапии у больных тяжелой ХСН.
И хотя новое средство оказалось слабым диуретиком, но зато задержку К+ и Mg++ у пациентов с сердечной недостаточностью обеспечивал достаточно эффективно. Тем не менее с первым АМКР было не все однозначно.
Помимо того, что спиронолактон – антагонист МКР, он, сходный по структуре с прогестероном, может связываться с андрогеновыми, прогестероновыми рецепторами.
Эти его свойства (неселективность) оказались чреваты побочными эффектами: нарушениями менструального цикла у женщин, гинекомастии у мужчин, гирсутизма и снижения либидо. И, как следствие – вытеснение АМКР из терапии ХСН (тем более в комбинации с иАПФ).
А вот следующий представитель АМКР, став более избирательным в связях, от этих нежелательных явлений избавился.
Речь идет об эплереноне — уже селективном антагонисте минералокортикоидных рецепторов с очень ограниченной аффинностью к андрогеновым и прогестероновым рецепторам (100–1000-кратно ниже, чем у спиронолактона).
Он и по отношению к МКР оказался почти в 20 раз менее активным по сравнению со своим предшественником. Но более слабое связывание с белками плазмы позволяют ему достойно конкурировать со спиронолактоном по терапевтической эффективности.
Несмотря на то, что терапевтическая доза эплеренона составляет 50–75% от дозы первого АМКР, он адекватно справляется с альдостероновой блокадой: блокирует эффекты альдостерона и кортизола, активность ренин-ангиотензиновой системы (РАС) (снижая экспрессию рецепторов к ангиотензину II 1-го типа, активность АПФ) и симпатоадреналовой системы (САС) (препятствуя высвобождению норадреналина и повышая его захват на уровне терминального нейрона), нормализует электролитный баланс (натрий, калий и магний). И к тому же обеспечивает высокий уровень безопасности.
В отличие от спиронолактона период полувыведения эплеренона значительно короче (4–6 часов) и у него нет активных метаболитов. Фармакодинамические и фармакокинетические характеристики делают новый селективный АМКР более удобным при лечении тяжелой ХСН, особенно у пациентов с нарушениями функции почек, печени.
Многообразие положительных эффектов, связанных с антагонистами МКР, за последние годы стало основой широкого применения ЛС этого класса у больных с СН и ОИМ.
По словам Жанны Кобалава, АМКР – «это единственный класс препаратов, который изучен во всем спектре сердечной недостаточности (систолическая дисфункция, ХСН с низкой ФВ (СНнФВ), ХСН с промежуточной ФВ (СНпФВ), ХСН с сохраненной ФВ (СНсФВ)». И по всем этим позициям кардиологи имеют показания для их применения.
И, конечно же, большое место в этом докладе было отведено доказательной базе эффективности и безопасности эплеренона. С позиции медицины доказательств, уже классическим стало исследование EPHESUS (2003 г.
), международное двойное слепое плацебоконтролируемое, включившее 6642 больных с систолической дисфункцией ЛЖ (ФВ ЛЖ — менее 40%) после перенесенного ИМ (3–14 суток после развития клинических проявлений ИМ) 3. Первая, основная, группа в нем получала эплеренон (25–50 мг/сут.).
Уже в течение первого месяца наблюдений было отмечено снижение общей смертности в 1-й группе по сравнению с контрольной (плацебо) – 3,2% против 4,6% соответственно (р = 0,004).
Спустя несколько месяцев (в среднем около 16) риск летального исхода по любым причинам в группе АМКР снизился на 15% (ОР — 0,85; 95% доверительный интервал, ДИ, — 0,75–0,96; p = 0,008) по сравнению с плацебо (преимущественно за счет снижения смертности из-за нарушений со стороны сердечно-сосудистой системы). Случаев госпитализаций из-за ухудшения ХСН в основной группе отмечено на 15% меньше (OР 0,85; p = 0,03) и на 8% меньше из-за всех причин (OР 0,92; p = 0,02).
В группе эплеренона по сравнению с группой плацебо реже встречались жалобы на кашель и одышку (5,0 и 6,3% соответственно, p = 0,03; 7,3 и 9,3%; p = 0,004).
Здесь же оказалось меньше больных с вновь диагностированной пневмонией (2,8% против 3,7%, p = 0,03).
Правда, нарушений со стороны желудочно-кишечного тракта (в основном – диспепсия) в 1-й группе было несколько больше (19,9% против 17,7%, p = 0,02).
В исследовании отмечено влияние эплеренона на ряд показателей обмена — уровни калия в сыворотке крови, креатинина, глюкозы.
По сравнению с группой плацебо в 1-й группе было меньше случаев гипогликемии (1,1% против 0,6%; p < 0,001) и достоверно больше случаев гиперкалиемии (2,0% против 3,4%, p < 0,001), в том числе выраженной гиперкалиемии (калий > 6 ммоль/л).
Уровень калия в сыворотке крови в целом повысился за 1 год наблюдения на 0,3 ммоль/л в группе эплеренона и на 0,2 ммоль/л в группе плацебо (p < 0,001), а уровень креатинина – на 5,3 мкмоль/л в 1-й группе и на 1,8 мкмоль/л в группе плацебо (p < 0,001).
Эффективность эплеренона в этом РКИ рассматривалась и в отдельных подгруппах пациентов. Анализ этих наблюдений показал, что лечение эплереноном достоверно снижало смертность от всех причин: у женщин; у больных моложе 65 лет; у пациентов с пульсовым АД при включении > 45 мм рт. ст.
; с уровнем калия в сыворотке крови при включении < 4 ммоль/л; с уровнем креатинина в тот же период времени < 96 мкмоль/л; у больных без сахарного диабета; у больных с АГ до включения; у больных с ФВ ЛЖ < 35%; у больных, не подвергавшихся чрескожному коронарному вмешательству в первые 14 дней после ИМ; пациентов, получавших лечение и БАБ, и иАПФ; у получавших лечение диуретиками; у получавших лечение ацетилсалициловой кислотой.
В общей сложности исследование EPHESUS (и более позднее EMPHASIS-HF – 2011 г.) доказало, что присоединение АМКР к стандартной терапии иАПФ и БАБ улучшает клиническое течение и прогноз больных с ХСН и ОИМ, осложненным явлениями СН, и именно эта комбинация сегодня рекомендована для лечения больных СН-снФВЛЖ II–IV ФК.
Эти РКИ не исчерпывают всех работ, испытывающих АМКР. Их спектр чрезвычайно обширен. Есть в нем большие и поменьше; однозначные и не очень… О них написано множество статей и книг. Но вот, если проанализировать все их результаты и выводы, как это уже сделали коллеги, получится интересный список доказанных эффектов.
Эффекты АМКР, продемонстрированные в клинических исследованиях.4
- снижение уровня проколлагена III типа;
- снижение реактивного интерстициального фиброза миокарда;
- отсутствие неблагоприятного влияния на растяжение участка некроза при инфаркте миокарда;
- снижение массы миокарда, объемов ЛЖ;
- увеличение захвата норадреналина миокардом, улучшение параметров вариабельности сердечного ритма, особенно в утренние часы, снижение риска аритмий;
- увеличение барорефлекторной чувствительности;
- улучшение систолической функции ЛЖ у постинфарктных больных;
- улучшение диастолической функции ЛЖ;
- снижение общей смертности, частоты госпитализаций и риска внезапной сердечной смерти у постинфарктных больных с систолической дисфункцией ЛЖ и клиническими проявлениями СН.
Собственно, данные этих же исследований легли в основу современных международных и наших национальных рекомендательных документов, отмечающих важное положение АМКР в терапии сердечной недостаточности. Более того, в последних клинических рекомендациях, подготовленных экспертами Общества специалистов по сердечной недостаточности и Российского кардиологического общества (2016), 1 этот класс препаратов добавлен к ингибиторам ангиотензинпревращающего фермента (иАПФ) и бета-адреноблокаторам (БАБ) в качестве обязательного компонента терапии у пациентов с симптоматической ХСН II–IV ФК NYHA и систолической дисфункцией левого желудочка (класс рекомендаций I, уровень доказательности А). Это одно из наиболее значимых изменений в фармакотерапии ХС.
А профессор Кобалава в своем выступлении ответственно назвала эти три класса препаратов «жизнеспасающей триадой».
И, казалось бы, накоплены данные в общем подтверждающие эффективность применения АМКР у больных СН и сниженной систолической функцией ЛЖ, обоснованы их назначения больным с соответствующими характеристиками в реальной клинической практике, оформлены в соответствующие рекомендации, протоколы… Вот только частота применения этих препаратов в рутинной практике очень невысока. И это при том, что АМКР противопоказаны всего лишь 5,6% больным.
Спикер привела следующие данные. При выписке из стационара мы «теряем» (не назначая) «10% – иАПФ; 20% – БАБ. АМКР мы теряем практически совсем».
иАПФ, БАБ, АМКР – 3 класса жизнеспасающих препаратов у нас в России получали:
- в 2002 г. – 0,5% пациентов,
- 2007 – 2,5%,
- 2017 – 13%.
Вот такое шокирующее недоиспользование ЛС у пациентов, которые имеют соответствующие показания.
И вряд ли сегодня врачи могут найти оправдание в высоких ценах на лекарственные препараты и невысоких доходах многих больных. В современной клинической практике уже давно нашли свое достойное место эффективные дженерики. В этом тренде следует и кардиология.
И наряду с оригинальным эплереноном на прилавках российских аптек присутствует дженерический. Ж.Д.
Кобалава обратила внимание слушателей на отечественный препарат Эспиро, биоэквивалентный оригинальному эплеренону и при этом экономически более доступный, выпускаемый одним из ведущих российских производителей, более 80 лет обеспечивающий соотечественников качественными лекарственными средствами.
1 Клинические рекомендации. Хроническая сердечная недостаточность (ХСН). Ж. Сердечная Недостаточность. Том 18, №1, 2017, с. 4
2 Фомин И. В. Хроническая сердечная недостаточность в Российской Федерации: что сегодня мы знаем и что должны делать. Российский кардиологический журнал. 8, 2016, с. 7–13.
3 Pitt B., Remme W., Zannad F., Neaton J., Martinez F., Roniker B. et al. Eplerenone, a selective aldosterone blocker, in patients with left ventricular dysfunction after myocardial infarction // N Engl J Med. 2003. Vol. 348(14), p. 1309–1321.
4 Задионченко В.С., Ялымов А.А., Шехян Г.Г., Щикота А.М., Иванова Н.А., Терпигорев С.А., Кабанова Т.Г., Никишенков А.М. Антагонисты минералокортикоидных рецепторов: место в практике кардиолога. РМЖ. №1(II), 2018, с. 120-125.