Хирург Ковалеров Илья Андреевич
Место приёма:
Записаться на приёмКошкарёв Максим Александрович, врач невролог, мануальный терапевт
Место приёма:
Звенигородская 12
Записаться на приёмОстеопат Эккерт Дмитрий Александрович
Место приёма:
Звенигородская 12
Записаться на приёмЕвмина Диана, администратор
Место приёма:
Звенигородская 12
Записаться на приёмМаркова Алла Администратор
Место приёма:
Звенигородская 12
Записаться на приёмИвашкевич Любовь Анатольевна, лучший врач-остеопат, детский остеопат
Место приёма:
Звенигородская 12 Ординарная 21
Записаться на приёмЧивина Яна Геннадьевна, ассистент врача, медсестра общей практики
Место приёма:
Ординарная 21
Записаться на приёмКагадий Елена Васильевна, ассистент врача, медсестра общей практики
Место приёма:
Звенигородская 12 Ординарная 21
Записаться на приёмЖидкова Жанна Николаевна, асс. врача
Место приёма:
Звенигородская 12
Записаться на приёммануальный терапевт, невролог
Место приёма:
Звенигородская 12 Ординарная 21
Записаться на приёмЛевашов Игорь Борисович, мануальный терапевт, невролог
Место приёма:
Ординарная 21
Записаться на приёмХирург Гуренев Юрий Витальевич, лучший хирург
Место приёма:
Звенигородская 12 Ординарная 21
Записаться на приёмЧернобай Сергей Львович, доктор остеопатии, традиционной китайской медицины
Место приёма:
Ординарная 21
Записаться на приёмМудрый Анатолий Анатольевич, лазерный хирург
Место приёма:
Звенигородская 12 Ординарная 21
Записаться на приёмКабинет уролога-андролога
Место приёма:
Звенигородская 12
Записаться на приёмШлёнский Даниил Сергеевич, уролог-андролог, хирург, УЗИ
Место приёма:
Ординарная 21
Записаться на приёмИванюк Кирилл Владимирович, уролог-андролог, хирург, УЗИ
Место приёма:
Звенигородская 12
Записаться на приём
Миокардиодистрофия сердца: что это такое, симптомы и лечение
Серьезных заболеваний сердца на сегодняшний день существует невероятно много. Поскольку сердце является жизненно важным органом, без которого процесс жизнедеятельности всего организма будет остановлен, большинство из таких недугов могут быть смертельно опасными.
- Сегодня, нам хотелось бы поговорить о миокардиодистрофии, как одной из опасных для жизни человека патологий сердца, требующей сложноголечения.
- Состоянием миокардиодистрофии в медицине принято называть определенные обменные нарушения, возникающие непосредственно в сердечной мышце, которые приводят к расстройствам ее функционирования.
- Такое патологическое состояние практически всегда развивается, как следствие иных сердечных либо же несердечных проблем, не получивших адекватного лечения.
Различного рода, не инфекционные, метаболические, аутоиммунные и другие заболевания могут вызывать первично умеренные нарушения обменных процессов в клетках и тканях миокарда.
Это приводит к первичному ослаблению мышечных стенок, к снижению их сократительных функций, а затем к сложно текущей миокардиодистрофии. Почему возникает дисметаболическая миокардиодистрофия?
Какие симптомы подтверждают появление проблемы? Как предотвратить первичные дистрофические изменения в миокарде? Как бороться с уже обнаруженной проблемой? На все эти вопросы можно найти ответ в нашей публикации.
Согласно данным медицинской литературы, миокардиодистрофия представляет собой поражение стенок миокарда не воспалительного характера.
- Такое патологическое состояние проявляется в виде определенных нарушений метаболизма в данном органе, возникающих из-за влияния неких внешних или внутренних факторов.
- Именно поэтому, описанную патологию медики также могут называть состоянием дисметаболической (связанной с расстройствами метаболизма) миокардиодистрофии.
- Мы уже заметили, что состояние миокардиодистрофии чаще всего возникает как осложнение иных заболеваний, связанных с нарушениями питания миокарда, лечение которых было не эффективным.
- Основные причины развития данной патологии обычной разделяют на две отдельные группы, это:
- Патологии сердечного типа – миокардиты различной этиологии; состояние кардиомиопатии.
- Заболевания «несердечного» типа. К данной группе принято относить интоксикации организма острого и хронического типа, нарушения обменного либо эндокринного характера, анемии и пр.
Специалисты медики обычно выделяют следующие стадии миокардиодистрофии:
-
Первую, характеризующуюся первичным возникновением гиперфункции миокарда, с длительными сердечными болями, независящими от получения физической нагрузки.
На этой стадии миокардиодистрофии объективных изменений миокарда не замечают. -
- Вторую, при которой начинается постепенное истощение компенсаторных механизмов.
- Такое состояние пациента может характеризоваться появлением сильнейшей одышки при минимальных физических нагрузках, нарушениями сердечного ритма, появлением отечности.
- Электрокардиограмма на данной стадии выявляет первичные изменения нетипичного характера;
- Третью, характеризующуюся развитием тотальной сердечной недостаточности обменного типа. Миокардиодистрофия сердца на данной стадии проявляется практически постоянными сердечными болями, одышкой вне нагрузки, сильнейшей отечностью. На стандартной электрокардиограмме отмечается вторичная патология.
Говоря о симптомах такого сложного заболевания, как дистрофия миокарда, следует заметить, что, зачастую, недуг может успешно маскироваться за признаками первичной (основной) патологии.
Классические симптомы такого недуга, как дистрофия миокарда могут быть следующими:
- может отмечаться синдром повышенной хронической утомляемости;
- заметна явная одышка при относительно незначительной физической нагрузке;
- при аускультации медики замечают приглушенность первого тона сердца, непосредственно, на верхушке;
- в некоторых случаях отмечается тахикардия умеренного характера;
- если миокардиодистрофия связана с первичным развитием анемии, медики нередко могут выслушивать систолические шумы над верхушкой сердца либо легочной артерией;
- дистрофия миокарда, связанная с тиреотоксикозом может проявляться интенсивными сердечными болями, более выраженной тахикардией, повышением показателей давления;
- миокардиодистрофия, провоцируемая микседемой, характеризуется возникновением одышки, более редким пульсом, гипотонией, приглушенностью тонов сердца, рано развивающимися симптомами сердечной недостаточности;
- симптомы миокардиодистрофии алкогольного генеза включают: существенное учащение сердцебиения, явную тахикардию, резкое увеличение объема сердца, ранние признаки сердечной недостаточности.
Надо заметить, что при остро прогрессирующей форме миокардиодистрофии любого генеза, симптомы патологии будут более интенсивными, быстрее будет развиваться острая форма сердечной недостаточности, будут заметны более явные расстройства сердечного ритма.
к оглавлению ↑
Виды патологии
Традиционная медицинская наука классифицирует состояние миокардиодистрофии согласно причинным факторам, вызвавшим развитие патологии.
В соответствии с данной классификацией принято выделять:
-
- состояние, называемое дисгормональная миокардиодистрофия, которое связывается с нарушениями обмена веществ, провоцируемыми первичными гормональными расстройствами в организме.
- Более всего,такого типа дистрофия миокарда присуща женщинам старше пятидесяти лет. Патология может быть связана с климактерическими проявлениями, состояниями гипотиреоза или гипертиреоза;
- патологию с названием тонзилогенная миокардиодистрофия, которая часто возникает на фоне хронического тонзиллиталибо после тяжело протекающей ангины. Преимущественно, этот вид патологии встречается у пациентов молодого возраста;
- дистрофию анемического генеза, связанную с крупной кровопотерей, железодефицитной либо же гемолитической анемией. При такой патологии проблема связывается с первичным развитием гипоксии (или острого дефицита кислорода);
-
- такое состояние как, алкогольная миокардиодистрофия – проблема которая, чаще всего, может быть диагностирована у больных страдающих от алкоголизма.
- При этом токсическая либоалкогольная миокардиодистрофия бывает напрямую связана с негативным воздействием токсинов на мембраны клеток миокарда.
- Проблема может сопровождаться множественными расстройствами нервной системы;
- патологию с названием – жировая дистрофия миокарда. Это проблема, возникающая у людей, длительно страдавших от ожирения, а также у пациентов с самыми серьезными обменными расстройствами;
- миокардиодистрофию физического напряжения, которая часто возникает у бывших спортсменов;
- состояние, классифицируемое, как миокардиодистрофия смешанного генеза – проблему, которая спровоцирована несколькими из вышеописанных причинных факторов.
к оглавлению ↑
Диагностика и терапия
Любое лечение рассматриваемого недуга может назначаться только после полноценной диагностики проблемы и подтверждения предполагаемого диагноза.
Для обнаружения рассматриваемой болезни медики обычно проводят стандартную электрокардиограмму. Умеренные изменения записей кардиограммы могут выражаться в некоторой инверсии, снижении, а также уплощении зубцов Т.
При диагностической аускультации врач может отмечать некоторую слабость тонов сердца и, в частности, так называемого верхушечного толчка. Вело метрические данные говорят о снижении толерантности к физической нагрузке.
При эхокардиографии может отмечаться:
- увеличение сердечных полостей;
- уменьшение (нарушения) двигательной и сократительной активности;
- утолщение желудочковых стенок;
- отечность тканей;
- нарушение диастолической функции левого желудочка;
- нарушения систолической функции желудочков.
Дифференцировать рассматриваемую патологию важно с хронической формой ишемической болезни сердца, с миокардитом или миокардиопатией. Указанные отклонения при диагностике, как правило, развиваются лишь на поздних этапах миокардиодистрофии, при начальном развитии патологии обнаружить ее бывает достаточно сложно.
Помимо указанных выше методик диагностировать рассматриваемую патологию помогают: Доплер-эхокардиография, рентгеноскопия, ядерно-магнитно-резонансная томография. Лабораторные анализы крови, мочи при описываемой патологии часто вкладываются в норму.
Важно! Лечение недуга напрямую зависит от первичной диагностики, при этом оно обязательно должно направляться на максимально быстрое устранение причин, его вызывающих. Как правило, полноценное лечение рассматриваемой болезни требует комплексной терапии, устраняющей основное заболевание и симптоматику дистрофии сердечной мышцы.
Опираясь на общее состояния пациента для лечения проблемы могут назначать:
- сердечные медикаментозные препараты;
- синтетические гормональные средства;
- препараты с седативным эффектом;
- комплексы витаминов;
- средства для стабилизации сердечного ритма.
Но, не только медикаментозное лечение, в данном случае, имеет принципиальное значение. Огромную роль при развитии сердечного недуга играет образ жизни! Как правильно себя вести, какой должна быть адекватная профилактика мышечной дистрофии сердца? Разбираемся далее.
к оглавлению ↑
Профилактика
Современные медики убеждены, чтобы никогда не узнать о подобных сердечных проблемах, необходимо своевременно задумываться о профилактике сердечной патологии.
Для этого важно:
- с молодого возраста, стараться вести адекватный здоровый образ жизни;
- отказываться от любых вредных привычек – алкоголя, курения, наркотиков;
- по возможности избегать стрессов;
- следить за питанием;
- достаточно спать и отдыхать. Следить за полноценностью ночного сна, отсутствием храпа.
К примеру, прекрасно помогает корректировать ночной сон и отдых медицинская подушка «Здоров», лекарственные травы с мягким снотворным эффектом. - не менее важно своевременно лечить простудные заболевания, избегать чрезмерных переохлаждений;
- а всем людям старше сорока лет желательно следить за правильностью сердцебиения, за показателями давления и регулярно, с профилактической целью, посещать врача.
к оглавлению ↑
Питание и режим дня
Для пациентов, столкнувшихся с описанным недугом, невероятно важно соблюдать адекватный режим дня, корректировать питание и получение физических нагрузок. Приблизительные правила поведения таких больных заключаются в следующем:
- пациенты должны соблюдать нормальный режим сна и бодрствования – ночной сон должен составлять порядка восьми часов, при выделении одного или двух часов для дневного отдыха;
- таким пациентам жизненно необходимы адекватные физические нагрузки. прекрасно, если пациент сможет заниматься по специально разработанным комплексам лечебной физкультуры, использовать дыхательные практики и плаванье;
- важно избегать чрезмерных перепадов температуры – сильного перегрева тела и его переохлаждения;
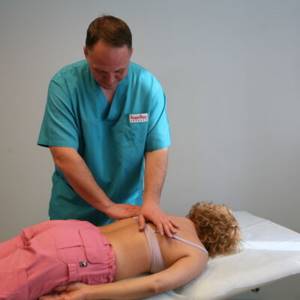
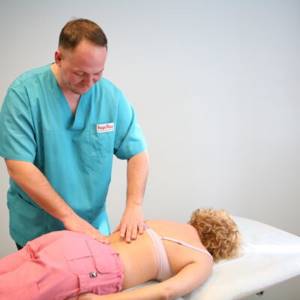
- пациентам может быть рекомендован массаж десятидневными курсами не чаще двух раз за год;
- важно постоянно контролировать и при необходимости корректировать психоэмоциональное состояние пациентов;
- желательно навсегда отказаться от курения и употребления алкоголя.
Питание пациентов с данным недугом также должно соответствовать определенным принципам:
- пища должна быть витаминизированной, рацион идеально сбалансированным;
- важно существенное ограничение употребления соли;
- обязательно соблюдение адекватного питьевого режима, с ежедневным употреблением не менее полутора литров чистой воды;
- необходимо несколько ограничивать калорийность рациона.
Пациентам может быть рекомендовано: употреблять много свежих овощей и фруктов, не отказываться от кисломолочных продуктов; выбирать не жирные мясо и рыбу. А вот от следующих продуктов желательно отказаться – от крепкого чая и кофе, от жирной и жаренной пищи, от копченостей и пряностей, от чрезмерно острой, агрессивной пищи.
В заключение отметим – миокардиодистрофия – это патологии вполне поддающаяся лечению. Но, это вовсе не означает, что о профилактике проблемы следует позабыть.
Важно, постоянно в течение жизни адекватно питаться и вести нормальный образ жизни с точки зрения природы. Но если патология вас все же настигла – стоит, как можно раньше, обратиться к врачу за полноценным ее лечением. Не забывайте о профилактических осмотрах у врача и будьте здоровы!
Миокардиодистрофия – симптомы и лечение
Дата публикации 2 июля 2018Обновлено 26 апреля 2021
Миокардиодистрофия (МКД) — группа вторичных обратимых поражений мышечного слоя сердца (миокарда) невоспалительной и некоронарогенной природы, которые обусловлены нарушением обмена веществ в миокарде и проявляются нарушением его функций.[1][3][5]
Общие признаки миокардиодистрофий:
- Нарушен обмен веществ в тканях сердца.
- Возникает вторично, то есть является следствием или осложнением других патологий.
- Первопричиной не может быть воспаление и поражение артерий сердца (они вызывают иные заболевания — миокардит, ишемическую болезнь сердца).
- Обратимость на начальных этапах (при устранении причин).
- Проявляются разнообразными неспецифическими нарушениями сердечной деятельности.
Заболевание поражает разные возрастные группы, но чаще встречается после 40 лет.[2][3][4][6][7]
К миокардиодистрофии могут приводить самые различные внутренние и внешние факторы, нарушающие обмен веществ и энергии в тканях сердца.[1][3][5][6][7]
Внутренние (эндогенные) факторы — патологические процессы в организме, осложнившиеся миокардиодистрофией. Эндогенные факторы можно разделить на две большие группы: сердечные и несердечные причины возникновения МКД.
К сердечным факторам относятся:
- пороки сердца;
- миокардиты;
- ишемическая болезнь сердца (далее — ИБС);
- изменения сердца вследствие гипертонической болезни;
- изменения сердца вследствие лёгочной гипертензии;
Внесердечные факторы:
- болезни крови (анемии);
- болезни эндокринной системы и обмена веществ (сахарный диабет, ожирение, голодание, подагра, нарушение функций щитовидной железы, патологический климакс и другие)[2][6][7];
- болезни пищеварительной системы (тяжёлые поражения печени, поджелудочной железы или кишечника);
- болезни мышечной системы (миастения, миотония);
- эндогенные интоксикации (хроническая почечная недостаточность, хроническая печёночная недостаточность);
- инфекции (острые и хронические, бактериальные и вирусные).
Внешние (экзогенные) факторы — патологические воздействия на организм внешней среды и образа жизни:
- воздействие физических факторов (радиация, вибрация, экстремальные температуры)[7];
- воздействие химических факторов (хронические и острые отравления химическими элементами и соединениями, алкоголем, наркотиками, некоторыми лекарственными средствами);
- физическое и психоэмоциональное перенапряжение (хроническое и острое).[2][4]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Характеристика симптомов при миокардиодистрофии:
- неспецифичны — могут наблюдаться и при других заболеваниях;
- наслаиваются на симптомы заболевания (состояния), вызвавшего МКД;
- обратимы — могут полностью исчезнуть при своевременном устранении причины МКД;
- нарастают по мере развития МКД.
Виды симптомов при МКД:
- Боли в сердце. В отличие от болей при ИБС, не связаны с физической нагрузкой, не носят жгущий и давящий характер, отличаются большей длительностью, не купируются (не прерываются) нитратами. В отличие от болей при поражении плевры (оболочки лёгких), не связаны с актом дыхания и кашлем. В отличие от болей при поражении позвоночника, не связаны с движениями в корпусе. Но могут, как плевральные и позвоночные боли, купироваться обезболивающими и противовоспалительными средствами.
- Одышка — чувство нехватки воздуха. Как и при большинстве других заболеваний с одышкой, последняя обычно нарастает при нагрузке.
- Отёки. Как и при большинстве других заболеваний сердца, отёки чаще локализуются на нижних конечностях и нарастают к вечеру.
- Нарушения ритма сердца. Могут отмечаться приступы сердцебиений, неприятные чувства перебоев, остановки сердца, головокружения, редко — обмороки.
В патогенезе миокардиодистрофии задействованы ткани сердца следующих видов:
- Мышечная ткань (сердечная мышца, миокард). Функция — нормально сокращаться (при этом из камер сердца кровь выбрасывается) и расслабляться (при этом камеры сердца заполняются следующей порцией крови).
- Нервная ткань (проводящая система сердца). Функция — генерировать нервные импульсы строго определённых характеристик (место возникновения, частота) и без задержек проводить их к миокарду. Именно нервный импульс заставляет сердечную мышцу сокращаться.
- При нарушении обменных процессов (электролитного, белкового, энергетического) нарушаются и функции сердечных тканей[1][2][5]: мышечные клетки утрачивают способность к нормальным сокращениям, нервные — к генерированию и проведению нормальных импульсов.
Причём поражается не сразу вся ткань сердца. Сначала возникают одиночные очаги дистрофии из нескольких клеток, а соседние неповреждённые клетки пытаются восполнить потерю и усиливают свою функцию.
Затем количество и размер поражённых очагов увеличиваются, происходит их слияние, здоровые участки теряют способность компенсировать ухудшение работы, появляется расширение сердечных камер и выраженное нарушение функций сердца.[3]
Далее при прекращении воздействия причинного фактора начинается медленное восстановление структуры и функции клеток.[7] При продолжающемся воздействии причинного фактора происходит гибель клеток и их замещение рубцовой (соединительной) тканью.
Соединительная ткань не способна сокращаться и расслабляться, генерировать и проводить импульсы, заменяться здоровыми клетками.
Процесс формирования соединительной ткани в сердце называется кардиосклероз, на этом этапе у болезни уже не может быть обратного развития.[3]
Миокардиодистрофии классифицируют по причинам возникновения, перечисленным выше, а также по скорости развития и стадиям заболевания.[1][5]
По скорости развития миокардиодистрофий различают:
- острую форму (при массивном воздействии внешних и внутренних факторов: например, при тромбоэмболии лёгочной артерии, гипертоническом кризе, остром физическом перенапряжении);
- хроническую форму (при длительном воздействии умеренных по силе внешних и внутренних факторов: например, при хронической интоксикации, часто рецидивирующих острых инфекциях).
По стадиям миокардиодистрофий выделяют:
- I стадию — компенсации. Обратима. Формируются очаги дистрофии. Изменения на микроскопическом уровне. Симптомы отсутствуют или минимальны.
- II стадию — субкомпенсации. Обратима. Очаги дистрофии сливаются. Изменения на макроскопическом уровне, камеры сердца увеличиваются в размерах. Симптомы нарастают.
- III стадию — декомпенсации. Необратима. Некроз клеток с замещением их соединительной тканью — кардиосклероз. Прогрессирующее нарушение структуры сердца и нарастание симптомов.
- Хроническая сердечная недостаточность — утрата способности сердца обеспечивать организму требуемый кровоток. Проявляется нарастающими одышкой, сердцебиением, слабостью.[3] Симптомы сначала возникают при интенсивных нагрузках, затем при обычных, требуется всё больше времени для восстановления, появляются и усиливаются отёки. Затем одышка и сердцебиение появляются при любых движениях, потом и в покое, возникают приступы сердечной астмы, может развиться отёк лёгкого. Хорошо подобранное лечение способно надолго затормозить развитие событий по этому сценарию. Без лечения достаточно быстро наступает смерть от прогрессирующей сердечной недостаточности.
- Нарушения ритма и проводимости сердца — утрата способности проводящей системы сердца к генерации и проведению нормальных импульсов. Импульсы приобретают патологический характер (возникают не в тех местах, не с той частотой) или не могут достичь рабочего миокарда и вызвать его сокращение. Диапазон нарушений ритма и проводимости сердца чрезвычайно широк[2]: от незначительных (одиночная, редкая экстрасистолия (преждевременное сокращение сердца), некоторые виды блокад) до жизнеугрожающих (пароксизмальные нарушения ритма, мерцательная аритмия, тяжёлые блокады). Разными могут быть и проявления: от полного отсутствия симптомов до выраженных сердцебиений, болей в сердце, обмороков. Соответственно, предполагается разное лечение — от отсутствия необходимости специального лечения до экстренного хирургического.
Задачи диагностического процесса:
- исключение других, более опасных и необратимых заболеваний сердца;
- выявление причин миокардиодистрофии;
- определение эффективности получаемого лечения.
В диагностике миокардиодистрофий большое значение имеет грамотный расспрос и внимательный осмотр пациента. Также проводят электрокардиографию, УЗИ сердца, рентгенологичесское исследование органов грудной клетки, лабораторные исследование крови и мочи.
[3] Специфических изменений результатов данных исследований для миокардиодистрофий нет, но они позволяют выявить заболевания — причины миокардиодистрофий.
ЭКГ и УЗИ сердца могут проводить повторно для оценки положительной динамики функций сердца на фоне проводимого лечения.
Задачи лечебного процесса:
- устранение причины миокардиодистрофии;
- восстановление (улучшение) обмена веществ в сердечных тканях;
- устранение (уменьшение) симптомов;
- профилактика и лечение осложнений.
Своевременность и полнота устранения причины миокардиодистрофии определяет эффективность терапии и её сроки. На этапе устранения причины лечебный процесс сильно разнится у больных с разными причинами заболевания:[1][2][5][6][7]
- женщин с патологическим климаксом лечат гинекологи при помощи гормональных препаратов;
- пациенты с хроническим тонзиллитом, осложнившимся миокардиодистрофией, нуждаются в оперативном удалении миндалин ЛОР-врачом;
- тиреотоксикоз, как причина миокардиодистрофии, лечится эндокринологом медикаментозно или удалением щитовидной железы или её части;
- анемия лечится гематологом или терапевтом, в зависимости от выраженности заболевания — стационарно или амбулаторно;
- для лечения алкогольной миокардиодистрофии необходимо исключить употребление алкоголя, поэтому здесь требуется помощь нарколога.
- голодание, будучи причиной МКД, может быть устранено при помощи психиатра, если у пациента анорексия, и посредством привлечения к проблеме социальных служб, если у пациента нет возможности обеспечить себе регулярное питание;
- тяжёлые психоэмоциональные реакции, вызвавшие миокардиодистрофию, лечатся психотерапевтом сеансами психотерапии или медикаментозно;
- физическое перенапряжение, вызвавшее миокардиодистрофию, должно быть срочно прекращено и не должно возобновляться, в таком случае вне спорта роль врача играет сам пациент, а в спорте — тренер под руководством врачей спортивной медицины.[2][4] И так далее.
Однако не всякую выявленную причину миокардиодистрофии можно устранить. Например, сами заболевания (длительные или хронические) и токсические препараты, применяемые для их лечения, лучевая терапия онкологических больных, некупируемые зависимости и другое.
Параллельно лечению основного заболевания, вызвавшего миокардиодистрофию (независимо от того, можно его устранить или нет), всех больных наблюдает кардиолог, по его назначению применяются виды лечения, направленные на улучшение обмена веществ в сердечных тканях, уменьшение симптомов и профилактику осложнений.[3]
Немедикаментозное лечение — нормализация образа жизни и питания, отказ от вредных привычек.
Важно, чтобы пациент придерживался определённого режима дня, полноценно отдыхал и питался, обязательно имел регулярные, адекватные именно для него физические нагрузки, ежедневно находился на свежем воздухе.
Также очень важно, чтобы в жизни пациента было увлекающее его дело. Немедикаментозное лечение — это зона ответственности пациента. Врач может порекомендовать, но реализовывать должен сам пациент.
Медикаментозное лечение:
- Улучшают обмен веществ в сердце препараты калия, витамины группы В, стимуляторы обменных процессов. Их обычно назначают курсами 3-4 раза в год.
- Уменьшают симптомы нарушений ритма препараты с антиаритмической активностью. Нарушения проводимости и ритма могут потребовать и хирургического лечения.
- Уменьшают симптомы хронической сердечной недостаточности и являются средством профилактики её развития такие препараты как ингибиторы ангиотензинпревращающего фермента, β-адреноблокаторы.[3]
Медикаментозное лечение — это зона ответственности врача. Ни в коем случае не надо пытаться лечиться самостоятельно. Каждый медикаментозный препарат (витамины и стимуляторы обменных процессов в том числе) может при определённых условиях нанести вред.
При I и II стадиях прогноз благоприятный. После устранения причинного фактора функции сердца могут полностью восстановиться.
Длительность периода восстановления зависит от времени начала лечения (чем быстрее начата адекватная терапия, тем быстрее регрессируют патологические изменения) и от общего состояния организма (молодой возраст, отсутствие сопутствующих заболеваний способствуют быстрейшему восстановлению) и может составлять от года до многих лет.[7]
При III стадии прогноз зависит от выраженности изменений и наличия осложнений.
Так как изменения в сердце уже необратимы, речь идёт не о восстановлении нормальных параметров сердца и хорошего самочувствия, а о замедлении прогрессирования хронической сердечной недостаточности и нарушений ритма.
При III стадии необходимо пожизненное лечение, профессиональная деятельность ограничена либо невозможна, а при отсутствии лечения неблагоприятным становится и прогноз жизни.
Профилактика:
- здоровый образ жизни, отказ от вредных привычек;
- своевременное выявление и адекватное лечение всех заболеваний;
- санация (профилактика) очагов хронической инфекции;
- устранение вредного воздействия факторов внешней среды, регулярное медицинское обследование при работе с профессиональными вредностями.
- Благова О.В., Недоступ А.В. Классификация некоронарогенных заболеваний сердца: наш взгляд на проблему. — Российский кардиологический журнал, 2017. — № 2. — С.7-21.
- Гарганеева Н.П., Таминова И.Ф., Ворожцова И.Н. Электрокардиографический контроль сердечно-сосудистой системы у спортсменов в процессе подготовки к соревнованиям. — Российский кардиологический журнал, 2017. — № 12. — С. 36-40.
- Тумаренко А.В., Скворцов В.В., Исмаилов И.Я., Калиниченко Е.И. Миокардиодистрофия (дистрофия миокарда). — Медицинская сестра, 2015. — № 7. — С. 10-13.
- Лелявина Т.А., Ситникова М.Ю., Березина А.В., Шляхто Е.В. Значение и корректность термина «Анаэробный порог». Пороговые изменения компенсаторно-приспособительных реакций организма при возрастающей физической нагрузке. — Российский кардиологический журнал, 2014. — № 11. — С. 19-24.
- Палеев Н.Р., Палеев Ф. Н. Некоронарогенные заболевания миокарда и их классификация. — Российский кардиологический журнал, 2009. — № 3. С. 5-9.
- Мкртчян В.Р. Сравнительная характеристика гормонального пролфиля женщин при вегетативно-дисгормональной миокардиодистрофии различного генеза. — Российский кардиологический журнал, 2005. — № 6. — С. 29-34.
- Дощенко В.Н., Мигунова Н.И. Синдром миокардиодистрофии в позднем периоде хронической лучевой болезни и его исходы. — Бюллетень радиационной медицины, 1985. — №1. — С. 20-25.