У сердца четыре камеры: по два предсердия и желудочка. Из предсердий кровь попадает в желудочки, а затем через клапаны, с помощью сокращений сердечной мышцы, поступает в артерии. Клапаны обеспечивают ток крови в нужном направлении и количестве. Если они закрываются или открываются не полностью, это препятствует нормальной циркуляции крови.
В результате сердце постепенно увеличивается в объеме и растягивается, компенсируя дефицит крови и работая с постоянной перегрузкой.
Изнурительная работа сердца может стать причиной развития серьезных сердечно-сосудистых заболеваний, например, аритмии или сердечной недостаточности.
Кроме того, пороки клапанов сердца могут вызвать осложнения на фоне некоторых протекающих инфекционных заболеваний.
Чаще всего пороки сердца диагностируют у пациентов старше шестидесяти лет. Причина в том, что с возрастом створки клапанного аппарата теряют эластичность, а сердце увеличивается в размерах. В результате уменьшается приток крови, и она неравномерно заполняет полости сердца — развивается сердечная недостаточность.
Существует четыре разновидности сердечных клапанов, и каждый выполняет определенную функцию:
- Аортальный: предотвращает отток крови из аорты в левый желудочек сердца.
- Митральный: предотвращает отток крови из левого желудочка сердца в левое предсердие в тот момент, когда мышца сердца сокращается, а кровь выталкивается в сосуды.
- Легочный: предотвращает отток крови из легочной артерии в правый желудочек сердца.
- Трикуспидальный: вентиль между правым желудочком сердца и правым предсердием.
Если клапаны расширены, сужены, неплотно смыкаются или надорваны, им становится трудно закрываться, а кровь при каждом сокращении сердца возвращается обратно. В результате сердце испытывает огромную нагрузку и со временем теряет свою работоспособность.
По форме заболевания пороки сердечных клапанов могут проявляться в виде:
- стеноза – сужение просвета (отверстия) сосудов, по которым идет кровь. Это значительно увеличивает нагрузку на сердце, так как затрудняет выталкивание крови.
- недостаточности – повреждения створок сердечного клапана, выражающееся в их неспособности полностью закрыться. Кровь в таких случаях протекает обратно.
- сочетания стеноза и недостаточости — пораженные клапаны образуют препятствие прохождению крови. В этом случае часть крови проходит через отверстие, но возвращается обратно в следующую фазу сердечного цикла.
Причины и симптомы
Пороки клапанов сердца могут быть врожденными и приобретенными. Главной причиной развития пороков сердечных клапанов являются ревматизм, инфекции, болезни миокарда и сердечно-сосудистой системы.
Врожденные пороки клапанов сердца развиваются еще до рождения и зависят от того, как протекала беременность. Врожденные пороки клапанов сердца — крайне редкий диагноз, который ставится лишь в 1% случаев. К врожденным дефектам относятся пороки аортального и легочного клапанов, которые лечат путем хирургического вмешательства в первые годы жизни больного.
Приобретенные. К приобретенным порокам клапанов сердца относятся трансформации клапанной структуры из-за инфекций, воспалений, перенесенных инфарктов и т.д. Большинство из них возникает вследствие постепенного изменения структуры сердца, в некоторых случаях к пороку приводит перенесенный ревматизм.
У всех врожденных и приобретенных пороков смежные симптомы, которые могут проявиться в любом возрасте:
- учащение сердцебиения,
- одышка,
- отеки,
- другие проявления сердечной недостаточности.
Изначально они появляются во время физических нагрузок, но по мере развития патологий начнут возникать и в спокойном состоянии.
Среди видов пороков клапана сердца чаще всего встречается пролапс митрального клапана. Он возникает во время сокращений сердца, когда происходит отвисание клапанных створок в левом предсердии. Стенки клапана теряют эластичность и он «протекает».
Пролапс может быть первичным и вторичным:
- Первичный пролапс относится к врожденным клапанным порокам. Патологии соединительной ткани в этом случае являются генетической предрасположенностью.
- Вторичный пролапс — приобретенный порок. Он возникает вследствие травмирования грудной клетки, ревматизма или инфаркта миокарда.
Пролапс не несет тяжелых последствий для здоровья, а его симптомы не мешают жизнедеятельности. Однако они могут не проявляться достаточно долго и чаще всего беспокоят в пожилом возрасте, из-за чего их списывают «на возраст». Если вовремя не обратить внимание на симптомы, то могут возникнуть осложнения, например, аритмия и сердечная недостаточность.
Среди симптомов также наблюдаются жалобы на болезненные ощущения в области сердца. Они возникают на фоне переживаний, не связаны с физической нагрузкой и не снимаются медикаментозно. Боли неинтенсивные, но длительные, сопровождаются тревогой и учащенным сердцебиением.
Диагностика и лечение
Если вы или ваши близкие испытываете описанные выше симптомы, рекомендуем пройти диагностику. Во время диагностики врач отслеживает показатели сердца в состоянии покоя и при физических нагрузках.
Пациенту назначают:
- суточное мониторирование ЭКГ,
- эхокардиографию (ЭХО-КГ),
- рентгенографию грудной клетки,
- КТ и МРТ на специальном оборудовании, позволяющем исследовать сердце фактически между ударами.
Такая диагностика осуществляется не только при первичном обследовании пациентов с подозрением на заболевание, но и в диспансерных группах больных с уже подтвержденным диагнозом.
В зависимости от результатов диагностики, врач назначает необходимое лечение: терапию или хирургическое вмешательство.
- Терапия направлена на предупреждение, профилактику и облегчение рецидивов того заболевания, которое стало первопричиной дефекта, а также лечение сердечной недостаточности.
- Хирургическое вмешательство — крайняя необходимость, которая в силу возраста или осложнений может быть назначена не всем пациентам.
Как правило, пороки клапанов сердца — механическая проблема, решить которую можно только с помощью проведенной хирургом операции.
При стенозах показана операция по разделению сросшихся створок клапана и расширению атриовентрикулярного отверстия — комиссуротомия. При недостаточности проводят протезирование: замену на биологический или механический аналог.
Профилактика
Чтобы предупредить заболевание, рекомендуем в первую очередь бережно относиться к своему здоровью и телу. Приобретенные пороки клапанов сердца возникают в том числе из-за инфекций, поэтому следует принимать профилактические меры.
Нормализуйте свой рацион питания, чтобы получать достаточное количество белков, углеводов и жиров вместе с пищей. Для этого рекомендуем употреблять преимущественно овощи, фрукты, злаковые и нежирную рыбу.
Занимайтесь спортом, но адекватно оценивайте свои возможности. При заболеваниях сердечнососудистой системы показана здоровая ходьба, а не беговые марафоны.
Поддерживайте артериальное давление на постоянном уровне: не выше 140 для систолического и 90 для диастолического. Заведите дневник, куда каждые утро и вечер будете фиксировать свое давление, и старайтесь избегать стрессовых ситуаций. Частые тревоги могут вызвать аритмию.
Это все — общие советы по профилактике. То, что подходит именно вам, сможет подобрать только лечащий врач.
Если вы или ваши близкие перенесли тяжелую болезнь или обнаружили симптомы пороков клапанов сердца, обязательно обратитесь к врачу.
В центре сердечной медицины «Черная речка» работают профессиональные кардиологи, действующие согласно национальным и международным клиническим рекомендациям.
Мы выполним обследование сердца на современном диагностическом оборудовании, назначим адекватное лечение болезней сердца, а также подскажем, если потребуется хирургическое лечение.
После операции, если она необходима, проведем курс специализированной кардиологической реабилитации.
Внимательно следите за своим здоровьем и не болейте!
Пролапс митрального клапана: симптомы, причины, диагностика, лечение| АО «Медицина» (клиника академика Ройтберга)
Пролапс митрального клапана (ПМК) — патологическое состояние, развивающееся у человека на фоне нарушения функции клапана, расположенного между левым предсердием и желудочком сердца. Симптомы расстройства неспецифичны: пациенты страдают от повышенной утомляемости, головных болей, приступов головокружения и одышки, кардиальных болей, обмороков. Запущенное течение патологии может привести к сердечной недостаточности и перфорации створок клапана.
ПМК не рассматривается кардиологами как самостоятельное заболевание. Современная медицина относит клапанный дефект к анатомическим синдромам, обусловленным различными факторами. Клиническое проявление расстройства — выбухание одной или обеих створок клапана в полость предсердия в фазе систолы (сокращение желудочков).
ПМК выявляется у 10–15% детей в возрасте 7–15 лет. Взрослые страдают от рассматриваемого синдрома реже — признаки поражения клапанных створок диагностируются у 5–7% пациентов старше 18 лет. В группу риска входят преимущественно женщины 35–40 лет.
Выделяют врождённую и приобретённую формы ПМК. Эти типы расстройства проявляются у пациентов разных возрастных групп. Первичный синдром характерен для новорождённых, вторичный — для лиц старше 35 лет.
Врождённый ПМК
Первичный пролапс часто именуется в медицинских справочниках идиопатическим. Это расстройство — следствие врождённой дисплазии соединительной ткани, развившееся у новорождённого в период внутриутробного развития. Диспластический процесс является следствием влияния на плод различных патологий, перенесённых беременной женщиной:
- бактериальных, вирусных или грибковых инфекций;
- токсических поражений организма;
- системных заболеваний.
Часто ПМК проявляется как осложнение синдрома Марфана, синдрома Элерса-Дагдлса, несовершенного остеогенеза и других наследственных патологий.
Приобретённый ПМК
Вторичный пролапс митрального клапана проявляется на фоне острых и хронических заболеваний, перенесённых пациентом:
- ишемической болезни сердца;
- инфаркта миокарда;
- ревматизма;
- системной красной волчанки;
- миокардита;
- гипертиреоза и т. д.
Дефекты клапанных створок могут сформироваться в результате тяжёлых травм грудной клетки, полученных человеком в ДТП.
В настоящее время используется несколько классификаций синдрома. Ранее в статье была рассмотрена самая распространённая типология, предполагающая выделение первичного и вторичного ПМК. На основании локализации дефекта врачи выделяют пролапсы передней, задней и обеих клапанных створок.
Инструментальные исследования сердечной мышцы позволяют врачам выделять три уровня выраженности ПМК:
- первую степень (створки выпадают в желудочек на 3–5 мм в фазе систолы);
- вторую степень (ткани клапана пролабируют на 6–9 мм);
- третью степень (амплитуда выпадения превышает 10 мм).
Пролабирование делится на ранее, позднее и голосистолическое с учётом времени возникновения пролапса по отношению к фазе систолы.
Симптоматика ПМК варьируется от слабовыраженной до значительной и зависит от степени дисплазии соединительной ткани, вегетативных нарушений и наличия регургитации (заброса крови в левый желудочек в фазе систолы).
Дети, страдающие от врождённого пролапса митрального клапана, часто становятся носителями следующих патологий:
- пупочных и паховых грыж;
- плоскостопия, гипермобильности суставов;
- сколиоза, деформаций грудной клетки;
- близорукости, косоглазия;
- нефроптоза, варикоцеле.
Перечисленные заболевания развиваются на фоне нарушений в развитии соединительнотканных структур.
В 60–70% случаев ПМК сопровождается тахикардией, перебоями в работе сердца, головокружениями, обмороками, повышенным потоотделением, головными болями. При выраженных гемодинамических нарушениях проявляется одышка, повышенная утомляемость. Пациенты могут страдать от депрессивных расстройств и астении.
Симптомы вторичного ПМК сочетаются с признаками основной патологии: ревмокардитом, пороками сердца, синдромом Марфана и т. д.
У вас появились симптомы пролапса митрального клапана? Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60
При отсутствии лечения расстройство может спровоцировать развитие тяжёлых осложнений:
- жизнеугрожающей аритмии;
- инфекционного эндокардита;
- тромбоэмболического синдрома;
- внезапной смерти.
Пациентам с признаками ПМК показано прохождение обследования в клинических условиях. Врачи оценят выраженность дефекта клапанных створок и разработают тактику лечения синдрома.
Постановка диагноза осуществляется кардиологом. Врач осматривает пациентов и назначает серию тестов:
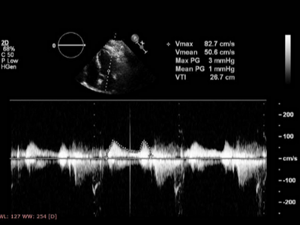
УЗИ позволяет врачам определить степень пролабирования клапанных створок и объём крови, поступающей в левый желудочек при регургитации. Рентгеновские снимки дают возможность оценить размеры сердечной мышцы и состояние дуги лёгочной артерии. Во время ЭКГ и суточного мониторирования проявятся нарушения реполяризации миокарда желудочков и сердечного ритма.
Синдром дифференцируется от врождённых и приобретённых пороков сердца, аневризмы межпредсердной перегородки, бактериального эндокардита и кардиомиопатии.
Терапевтические меры зависят от выраженности ПМК и наличия осложнений на фоне синдрома.
Консервативное лечение
Лицам, страдающим от рассматриваемого синдрома, рекомендуется:
- нормализовать распорядок дня;
- увеличить продолжительность сна;
- снизить интенсивность физических нагрузок;
- пройти курс физиотерапевтических процедур.
Медикаментозная терапия на фоне пролапса митрального клапана направлена на устранение клинической симптоматики и предупреждение дистрофии миокарда. Пациентам показаны седативные препараты, кардиотрофики, антикоагулянты.
Хирургическое лечение
Плановое оперативное вмешательство выполняется при развитии у ребёнка или взрослого выраженной митральной регургитации и прогрессировании сердечной недостаточности.
Хирурги выполняют замену створок клапана имплантатами. Протезы делятся на два типа — механические и биологические. Первые производятся из медицинских сплавов и силикона.
Биологические протезы создаются из тканей самого пациента или волокон животного происхождения.
По завершении операции пациент помещается в палату интенсивной терапии, где пребывает в течение двух суток. Затем ребёнку или взрослому предстоит реабилитация в условиях стационара. Её продолжительность колеблется от 3 до 4 недель.
В период реабилитации пациентам показаны:
- ограниченные физические нагрузки;
- медикаменты, предупреждающие развитие тромбоза;
- специальная диета.
Из рациона человека исключаются солёные, перченые, жареные и копчёные блюда.
Беременным женщинам необходимо исключить влияние неблагоприятных факторов на плод. Врачи рекомендуют будущим мамам внимательно следить за своим состоянием и максимально быстро обращаться за медицинской помощью при осложнённом течении беременности.
Пациентам, входящим в группу риска на фоне вторичного ПМК, следует своевременно лечить заболевания, провоцирующие развитие дефектов клапанных створок.
— Какой врач занимается лечением пролапса митрального клапана?
— Постановка диагноза и разработка тактики лечения осуществляется кардиологом. Пациентам могут потребоваться консультации других врачей: хирургов, урологов, офтальмологов, ревматологов.
— Чем опасен пролапс митрального клапана?
— Осложнённое течение расстройства может привести к развитию угрожающих жизни пациента состояний: аритмии или инфекционного эндокардита. В редких случаях ПМК становится причиной внезапной смерти человека.
— Насколько безопасна замена створок митрального клапана биологическими или механическими протезами?
— Протезы не оказывают значимого влияния на качество жизни человека. Пациенты, перенёсшие операцию, могут выполнять привычные домашние и рабочие дела без каких-либо ограничений.
При подготовке статьи использованы следующие материалы:
- Справочник по клинической хирургии / Проф. В.И. Стручкова. — Москва: Медицина, 1967. — 520 с. — 100 000 экз.
- Чазов Е. И.(ред.) Руководство по кардиологии. — М.: Медицина, 1982. — Т. 1.
- Бендет Я. А., Морозов С. М., Скумин В. А. Психологические аспекты реабилитации больных после хирургического лечения пороков сердца // Кардиология. — 1980. — № 6.
Эхокардиография митрального клапана (часть 1)
Главная » Эхокардиография » 2020 » Декабрь » 21 » Эхокардиография митрального клапана (часть 1)
| Эхокардиография впервые стала использоваться для оценки митрального клапана. Митральный клапан состоит из двух створок, фиброзного кольца, сухожильных хорд и двух сосочковых мышц. Передняя (аортальная) створка прикрепляется к корню аорты в непосредственной близости с аортальным клапаном и фиброзной перегородкой и имеет прямоугольную форму, охватывающую одну треть окружности кольца. Задняя створка продолжается с задней стенкой левого предсердия и длиннее передней створки, занимая две трети окружности митрального кольца. Задняя створка на эхокардиографии обычно делится на три гребешка, но это конфигурация может быть разной. Две створки коаптируют в зоне аппозиции, оставляя перекрывающийся сегмент длиной 5 мм. Хордальная анатомия митрального клапана сложна, около 12 первичных хорд отходят от каждой сосочковой мышцы, заднемедиальной и переднебоковой, которые затем разделяются на вторичные и многочисленные третичные ветви, которые прикрепляются к краям двух створок. Сами сосочковые мышцы продолжаются трабекулами и субэндокардиальным слоем стенки желудочка. Нормальный диаметр митрального кольца на ЭхоКГ составляет примерно 3 см при окружности 8–9 см. Кольцо не является пассивной структурой, поэтому в дополнение к его нормальному движению к верхушке в систоле сокращение задней мышцы миокарда укорачивает диаметр кольца на 25%, что делает его динамику очень важным компонентом в механизме компетентности митрального клапана. Физиология митрального клапана Оптимальная функция митрального клапана зависит от целостной функции всех его компонентов: створок, хорд, фиброзного кольца и папиллярных мышц, а также состояния левого предсердия и левого желудочка. Увеличение полости левого предсердия и изменение формы приводят к дилатации митрального кольца и, следовательно, к общей дисфункции и несостоятельности клапана. Нормальный митральный клапан не закрывается пассивно. В дополнение к разнице давлений между желудочком и предсердием в систоле, сокращение кольца и сокращение сосочковых мышц играет важную роль в поддержании компетентности митрального клапана. Митральный стеноз на эхокардиографииВрожденный митральный стеноз на эхокардиографии – относительно редкая группа аномалий со значительными вариациями морфологических особенностей. Обычно в этот диагноз включаются трехпредсердное сердце (cor triatriatum) и надклапанная митральная мембрана, которые можно идентифицировать с помощью четырехкамерного и продольного срезов на ЭхоКГ. Характерно, что цветная допплерография выявляет ускорение проксимальнее створок митрального клапана. Однако нет ничего необычного в том, что надклапанный митральный стеноз связан с утолщением створок митрального клапана, а также с аномалиями хорд. Изолированный стеноз митрального клапана – редкость. Помимо утолщенных и диспластических створок, могут быть обнаружены аномалии хорд и папиллярных мышц. В классическом парашютном митральном клапане на эхокардиографии все хорды переходят в одну сосочковую мышцу. Ревматический митральный стеноз на ЭхоКГ Ревматический митральный стеноз поражает 10/100 000, преимущественно жителей восточного региона. Митральный стеноз прогрессивно развивается после возникновения ревматической лихорадки в детстве. Это приводит к слиянию створок за счет спаек, утолщению створок и, в конечном итоге, к фиброзу. На ранних стадиях передняя митральная створка податлива, демонстрируя возвышающееся движение в диастолу и, возможно, некоторую степень пролапса створки в систолу. Задняя створка всегда жесткая из-за спаечного сращения. |
Как все это работает? Несколько слов о строении сердца и его отделов
Строение сердца у млекопитающих, имеющих 2 круга кровообращения, примерно одинаково. Сердце состоит из двух предсердий (первых камер на пути притекающей крови), двух желудочков, клапанов между этими камерами и входящих и отходящих от сердца сосудов с клапанами у их начала.
Между правым предсердием и правым желудочком находится правый клапан предсердно-желудочковый, или атрио-вентрикулярный, который состоит из 3-х створок. Поэтому его называют трехстворчатым, или трикуспидальным.
Между левым предсердием и левым желудочком находится левый предсердно-желудочковый клапан, который состоит из двух створок и называется митральным.
Клапаны, расположенные в устьях сосудов, отходящих от сердца, или магистральных сосудов, а именно – аорты и легочной артерии – соответственно носят названия «аортальный» и «легочный».
Атрио-вентрикулярные клапаны – створчатые, т.е. их устройство напоминает двери на створках: открылись и закрылись, вниз – вверх.
Клапаны аорты и легочной артерии другие по строению. Каждый из них состоит из 3-х полулунных створок, замыкающихся в центре. При открытии они прижимаются к стенке своего сосуда (аорты или легочной артерии), а закрываются, полностью замыкая просвет сосуда. При этом их вид напоминает фирменный знак компании «Мерседес».
Ткань самих створок, как атрио-вентрикулярных, так и полулунных — тонкая, у детей даже прозрачная, но поразительно эластичная и прочная, рассчитанная природой на непрекращающуюся ритмичную работу, исчисляемую миллиардами однообразных действий.
Между полостями сердца, или его камерами, расположены перегородки, разделяющие потоки венозной и артериальной крови. Это межпредсердная перегородка, т.е.
между правым и левым предсердиями, и межжелудочковая перегородка – между правым и левым желудочками.
В нормальном, сформированном сердце они полностью закрыты, в них нет никаких отверстий или дефектов и, таким образом, кровь из одной половины сердца в другую никогда не поступает.
Остановимся подробнее на анатомическом устройстве сердца и его камер. Ведь даже те из них, которые называются одинаково (предсердия или желудочки), устроены абсолютно по-разному и выполняют разные функции.
Сердце по форме напоминает грушу, лежащую несколько на боку, с верхушкой, расположенной слева и внизу, а основанием — правее и вверху. Верхушка сердца – это та его часть, движения которой можно почувствовать, если положить ладонь на грудную клетку в пятом межреберье слева от грудинной кости. Его толчок легко можно ощутить и у себя, и у ребенка.
Это движения верхушки сердца при каждом сокращении. Сокращения почти синхронны с пульсом, который тоже можно легко прощупать на руке (там, где предплечье переходит в кисть) или на шейных сосудах. Пульс – это наполнение сосудов волной крови, поступающей из сердца с каждым его сокращением.
Частота пульса, его ритмичность являются косвенным и легко доступным отражением деятельности самого сердца.
Верхушка — самая подвижная часть сердца, хотя и всё оно, все его отделы находятся в постоянном движении.
Работа сердца, его движение, состоит из двух чередующихся фаз — сокращения (систолы) и расслабления (диастолы).
Ритмичное, постоянное чередование этих фаз, необходимое для нормальной работы, обеспечивается возникновением и проведением электрического импульса по системе особых клеток – по узлам и волокнам проводящей системы сердца.
Импульсы возникают вначале в самом верхнем, так называемом, синусовом узле, далее проходят ко второму, атрио-вентрикулярному узлу, а от него – по более тонким волокнам – к мышце правого и левого желудочков, вызывая сокращение всей их мускулатуры.
Правое предсердие принимает венозную кровь из полых вен, т.е. от всего тела и вдобавок венозную кровь самого сердца. Это – большая по объему и, пожалуй, самая растягиваемая камера сердца.
При необходимости она способна вместить в несколько раз больше крови, чем в обычных условиях, т.е. обладает гигантским «запасом» объема. Стенка правого предсердия состоит из слоя тонких мышечных волокон.
Помимо функции «приема» венозной крови, правое предсердие выполняет функцию водителя сердечного ритма. В его стенках залегают оба главных узла проводящей системы сердца.
Правое предсердие соединяется или, точнее, открывается в правый желудочек через предсердно-желудочковое отверстие, регулируемое трикуспидальным клапаном. Это отверстие достаточно широкое, чтобы пропустить весь объем крови из предсердия в правый желудочек в период расслабления его мышц, т.е. в фазу диастолы, и заполнить его полость.
Правый желудочек — значительно более толстостенная, чем предсердие, мышечная структура. Это — самый передний отдел сердца, лежащий тотчас под грудинной костью. Он относительно растяжимый в случае необходимости.
Форма его полости напоминает новый месяц, появившийся в небе. Если внимательно присмотреться, то видно, как светящаяся полоса месяца полукругом охватывает большой темный шар неосвещенной части Луны.
Так и правый желудочек обтекает своей полостью мощный цилиндрический левый.
Внутри этот желудочек состоит из двух, продолжающихся один в другой, конусов: конус входного отдела и конус выходного отдела. Они сходятся своими верхушками у верхушки сердца и разделены вверху мышечным валиком, так называемым наджелудочковым гребнем.
Правый желудочек открывается в легочную артерию, которая вместе с аортой является так называемым магистральными, или «великим», сосудом. На переходе от желудочка в легочную артерию расположен трехстворчатый, полулунный клапан легочного ствола, пропускающий кровь в одном направлении — в легкие.
Левое предсердие — самая заднерасположенная из сердечных камер. Оно принимает окисленную, артериальную кровь из легочных вен. Вен всего четыре и они впадают в заднюю стенку левого предсердия. Камера этого предсердия значительно меньше, чем правого, и способность ее к растяжению существенно меньше.
Левое предсердие открывается через предсердно-желудочковое отверстие в левый желудочек. В этом отверстии находятся двухстворчатый — митральный — клапан, открытие и закрытие которого регулирует процесс заполнения и опорожнения желудочка в фазы систолы и диастолы.
Левый желудочек — главный в сердце, да и во всей системе кровообращения. Это — мощная мышечная камера, стенки которой в 3-4 раза толще, чем у правого соседа. Это — компактный конус с отверстием входа (с митральным клапаном) и выхода (с трехстворчатым аортальным полулунным клапаном), лежащими рядом друг с другом и тесно взаимосвязанными.
Чтобы вся эта сложная система стройно и четко работала, она должна получать постоянное необходимое питание в виде кислорода и питательных веществ, а отработанные продукты должны удаляться. Для этого существуют артериальная и венозная системы самого сердца.
Артериальная система самого сердца состоит из двух — левой и правой – коронарных (венечных) артерий, которые отходят в самом начале, в устье восходящей аорты. Это ее первые ветви. Они тот час делятся на более мелкие и разносят кровь по всем участкам непрерывно двигающегося сердца.
«Отработанная», отдавшая кислород, кровь втекает по многочисленным мелким венам, которые собираются в одну большую — венечный синус — и впадают в полость правого предсердия. Таким образом, сердце питает само себя, и от правильного положения и состояния венечных артерий его функция зависит напрямую.
Итак, подведем итог. Анатомически сердце — это мощный мышечный орган, имеющий четыре камеры и четыре клапана. Строение камер и клапанов отлично друг от друга, т.к. подчинено выполнению разных задач. Правые отделы сердца отделены от левых перегородками и между собой не сообщаются.
Цитируется по книге Г. Э. Фальковский, С. М. Крупянко. Сердце ребенка. Книга для родителей о врожденных пороках сердца
Как попасть на лечение в Научный центр им. А.Н. Бакулева?
Митральный клапан (двустворчатый клапан)
Митральный клапан (двустворчатый клапан) — клапан между левым предсердием и левым желудочком сердца. Образованный двумя соеденительнотканневыми пластинками (створками), которые предотвращают обратному току крови из левого желудочка в левое предсердие.
Виды нарушений митрального клапана:
Стеноз митрального клапана— при этом нарушении створки митрального клапана становятся толстыми или жесткими, и могут срастаться между собой. Это приводит к уменьшению площади открытия клапана и уменьшение кровотока от левого предсердие к левому желудочку.
Пролапс митрального клапана — во время сокращения левого желудочка, одна или обе створки митрального клапана прогибаются в левое предсердие. Это может предотвратить образование герметического соединения створок.
В результате может образовываться обратной ток крови из желудочка в передсердия — регургитация. Регургитация поднимает давление в левом предсердии и легких, увеличивает размеры сердца.
Со временем появляются жалобы на боль в области сердца, нарушения ритма сердцебиения, повышенную утомляемость и др. Регургитация также повышает риск сердечных инфекций клапанов.
- Симптоми— (некоторые люди не чувствуют симптомы заболеваний митрального клапана много лет.) К проявлениям нарушений митрального клапану относятся:
- — Усталость
- — Одышка
- — Отек коленей и голеней
- -Ощущение сердцебиения
- — Покраснение кожи лица
- -Специфические сердечные шумы (выслушивает врач с помощью стетоскопа)
- Если у Вас появились один или несколько из этих симптомов необходимо срочно обратиться к врачу.
- Причины:
Митральный клапан контролирует кровообращение между верхней(предсердием) и нижней(желудочком) камерами левой части сердца. Митральный клапан позволяет крови протекать от левого предсердия к левому желудочку, но не в обратном направлении.
Сердце также имеет правое предсердие и желудочек, разделенных трикуспидальним клапаном. С каждым сердцебиением, предсердие сокращаются и проталкивают кровь в желудочки. Створки митрального и трикуспидального клапанов открытые для пропускания крови.
Потом желудочки сокращаются и выталкивают кровь из сердца.
Во время сокращения желудочков створки митрального и трикуспидального клапанов закрываются и препятствуют возвращению крови обратно к передсердиям. Иногда створки клапана не смыкаются полностью или своевременно, в результате чего правильное направление тока крови нарушается.
В случае нарушений митрального клапана створки не смыкаются полностью (пролапс) или просвет клапану сужен относительно нормы (стеноз). На возникновение заболеваний митрального клапана влияют много причин. Некоторые нарушения митрального клапана присутствуют из рождения ( врожденные пороки митрального клапана).
Регургитация митрального клапана возникает в течение жизни ( приобретенный характер изъяна) . Причинами возникновения регургитации митрального клапана есть пролапс створок и патология левого желудочка.
Причинами возникновения стеноза митрального клапана чаще всего есть ревматическая болезнь, но стеноз также может возникать, как осложнение других заболеваний.
- Факторы риска — наиболее значимы, которые могут привести к заболеваниям митрального клапана :
- -Преклонный возраст
- -Инфекционные заболевания ,которые могут привести к сердечным осложнениям
- — Хронические сердечные заболевания
- — Наркомания
- — Врожденные пороки сердца
- Осложнения — состояния к которым могут привести заболевание митрального клапана :
- — Нарушение сердечного ритма передсердий ( фибриляция передсердий)
- — Повышение артериального давления ,которое поражает легочные сосуды (легочная гипертензия)
- — Тромбообразование в камерах сердца
- — Сердечная недостаточность
- -Инсульт
- Диагностика:
- -Ехокардиография- Безболезненное малоинвазийне ультразвуковое исследование сердца ,которое позволяет измерять размер и соотношение камер и клапанов сердца и оценить направление, скорость и объем тока крови.
— Електрокардиограмма- безболезненное малоинвазивное исследование электрических импульсов сердца, которое позволяет оценить регулярность и частоту сердечного ритма. Также позволяет заподозрить увеличение размеров камер сердца.
— Рентгенография грудной клетки- позволяет визуализировать форму и размеры сердца и магистральных сосудов. И диагнозировать легочные осложнения или заболевания.
-МРТ- безболезненное малоинвазивное исследование, которое с помощью магнитных полей и радиоволн создает объемную проекцию исследуемого участка тела. МРТ дает возможность оценить и достоверно измерять размеры камер сердца и соотношения анатомических структур.
— Стресс-тест- обследования в течение которого пациент выполняет легкие физические упражнения под детальным измерением показателей пульса, артериального давления и сердечного ритма. Позволяет определить степень заболевания и предела физической нагрузки.
— Ангиография- ангиография выполняется через гибкую трубку (катетер), которая вводится через подкожную пункцию сосуда на нижней конечности. Потом катетер вводят в сердце.
В катетер вводят специальный краситель (рентгенконтрастний), что позволяет четко визуализировать кровоток в сердце и сосудах сердца (коронарные артерии, аорта, легочная артерия) Одним из рисков этой процедуры есть временное изменение сердечного ритма.
Кроме того, краситель может повлечь повреждение почек у людей со сниженной функцией почек.
Лечение. Объем лечения заболеваний митрального калпана зависит от тяжести состояния пациента, наличия и разных симптомов, и истории заболевания.
В зависимости от вышеперечисленных факторов врач-кардиолог определит необходимую тактику обследования, лечения, предоставит детальные рекомендации по реабилитационному периоду ( если в этом есть потребность) и последующей профилактики возможных осложнений .
Медикаментозная терапия устраняет значимые симптомы пролапса митрального клапану и помогает предотвратить осложнения. Но некоторым пациентам необходимо хирургическое вмешательство — пластика или протезирования митрального клапана. Если протипоказания отсутствуют, в большинстве случаев преимущество в выборе хирургической тактики предоставляется пластике клапану.
Потому что после проведения пластики пациент не должен постоянно принимать антикоагулянтные препараты в течение всей жизни. Также пластика снижает риск инфекционных заболеваний. Во всех других случаях проводится замена митрального клапана механическим или биологическим протезом.
Механические протезы являются искусственными – потому пациентам, которым проведено протезирование клапану механическим протезом, нужно постоянно принимать антикоагулянтные препараты в течение всей жизни. Биологические клапаны сделаны из обработанных идентичных клапанов животных. Основным преимуществом протезирования биологическими клапанами является отсутствие потребности постоянного приема антикоагулянтных препаратов.