Версия для печати
В соответствии с руководством по артериальной гипертонии JNC 7, гипертонический криз представляет собой неотложное состояние, и вопрос тут не сколько в самих цифрах артериального давления, сколько в наличии симптоматики со стороны органов-мишеней.
Неотложные состояния при артериальной гипертензии характеризуются выраженным повышением артериального давления (выше 180/120 мм рт.ст.) при наличие клиники прогрессирующего поражения органов-мишеней.
Цель лечения — снижение среднего артериального давления не более, чем на 25% в течение первых двух часов, и затем, при стабильном состоянии — снижение давления до 160/100 мм рт.ст. в течение следующих 2-6 часов.
Пациент должен быть госпитализирован в отделение интенсивной терапии для парентерального введения лекарств и постоянного мониторинга неврологического статуса, и состояния сердечно-сосудистой системы.
Пациенты могут жаловаться на сильную головную боль, одышку, головокружение или выраженную тревогу. У любого больного гипертонической болезнью имеется риск гипертонического криза, примерно у 1-2% больных в течение жизни развивается тяжелый криз. У большинства пациентов с кризом имеется длительно существующая артериальная гипертензия, которую не лечили в течение длительного времени.
Многие самостоятельно прекращают прием антигипертензивных препаратов. Криз чаще всего бывает у пожилых и у мужчин.
Другие причины гипертонического криза — это травма головы, прием ингибиторов могноаминооксидазы и пищи, содержащей тирамин, при феохромоцитоме, эклампсия и тяжелая преэклампсия, зависимости (особенно кокаиновая), поражение паренхимы почек и реноваскулярная артериальная гипертензия.
Органы-мишени
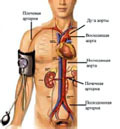
При гипертоническом кризе могут пострадать следующие органы-мишени: сердце, сосуды, почки и мозг.
- Сердечно-сосудистая система. Повышение нагрузки на левый желудочек, которое возникает при хронической артериальной гипертензии, вызывает компенсаторну. Гипертрофию левого желудочка и со временем, развитие левожелудочковой недостаточности. Гипертензия также ускоряет процессы атеросклероза, что приводит к ишемии миокарда и инфаркту миокарда. Атеросклероз также поражает аорту и сосуды нижних конечностей. Вследствие этого может развиваться расслаивающая аневризма аорты и иногда — критическая ишемия нижних конечностей.
- Почечная артериальная гипертензия. Атеросклероз может влиять на состояние почечных артерий, при этом снижается почечный кровоток, что приводит к нарушению функцию почек или даже к развитию почечной недостаточности. Уменьшение почечного кровотока вызывает активацию ренин-ангиотензин-альдостероновой системы, и задержку натрия и воды, что еще более усугубляет гипертензию.
- Последствия для центральной нервной системы. Снижение мозгового кровотока, закупорка сосудов, и ослабление стенок сосудов могут приводить к транзиторным ишемическим атакам, инсультам, развитию аневризм мозговых сосудов, и внутричерепным кровоизлияниям.
Также при артериальной гипертензии могут страдать сосуды глаз. Это может закончиться склерозом сосудов сетчатки, кровоизлияниям и потере зрения.
Обследование пациента
Резкий подъем артериального давления может потребовать оказания неотложной помощи , поэтому важно оценить наличие поражения органов-мишеней, например, острого инфаркта миокарда, внутричерепного кровоизлияния, отека легких или острого нарушения мозгового кровообращения.
Начинать надо со сбора жалоб и анамнеза, чтобы оценить вероятность органного поражения — например, боли в грудной клетке могут говорить об инфаркте миокарда или ишемии, боль в спине — о расслаивающей аневризме аорты, изменение уровня сознания, головная боль, нарушения зрения — о гипертонической энцефалопатии, одышка — о сердечной недостаточности.
Нужно спросить, не было ли в роду у пациента болезней сердца, гипертензии, диабета, нарушений обмена холестерина, инсультов и почечной недостаточности. Также следует выяснить о том, курит ли пациент, злоупотребляет ли алкоголем, принимает ли какие-то биологические активные добавки, нерецептурные лекарства и травы, а также наркотики.
Обязательно уточните, получает ли пациент антигипертензивную терапию и какова его приверженность к лечению.
Когда вы осматриваете больного, обратите внимание на признаки и симптомы поражения органов-мишеней. Нужно зафиксировать показатели частоты дыхания, пульса и артериальное давление (подберите манжету нужного диаметра).
Исследования
Обычно врач назначает лабораторные и инструментальные исследования всем пациентам с гипертонией и обусловленными ею неотложными состояниями.
Стандартные биохимические исследования при артериальной гипертензии — это электролиты, азот мочевины крови, и уровень креатинина, что позволяет оценить функцию почек. Анализ мочи позволяет обнаружить другие отклонения — протеинурию, гематурию, а также цилиндры — что также указывает на нарушение функции почек.
Также обязательно снимают ЭКГ в 12 отведениях, что позволяет выяснить, есть ли у пациента ишемия миокарда, инфаркт миокарда, аритмии или гипертрофия левого желудочка. На рентгенограмме органов грудной клетки можно увидеть расширенное средостение или кардиомегалию.
Очень ценную информацию дает эхокардиография — она позволяет оценить функцию левого желудочка сердца у пациента, выявить поражение клапанов, оценить размеры камер сердца, и локальные нарушения сократимости стенок левого желудочка.
При подозрении на расслаивающую аневризму аорты экстренно выполняют компьютерную томографию (жалобы на жгучую или раздирающую боль в грудной клетке, разница в артериальном давлении на руках более 20 мм РТ.ст, неравный пульс на руках и ногах, и расширение средостения).
Неотложная помощь при артериальной гипертензии
При снижении артериального давления у пациента, нужно помнить о том, что нельзя это делать очень быстро, так как это приводит к существенному уменьшению мозгового и сердечного кровотока, что может закончиться инфарктом миокарда или инсультом.
В связи с компенсаторным увеличением выведения натрия почками обычно у пациентов с тяжелой гипертензией имеется дефицит натрия и воды. Поэтому первое, с чего надо начинать — это осторожная инфузия физиологического раствора, что поможет восстановить перфузию органов и предупредить чрезмерное снижение артериального давления при назначении антигипертензивных препаратов.
Лучше всего снижать артериальное давление с помощью медленного внутривенного введения антигипертензивных препаратов короткого действия (управляемая гипотония). Следует избегать применения препаратов под язык и внутримышечно, так как фармакодинамические свойства препарата при этом непредсказуемы.
Пока не проводилось крупных клинических исследований, которые бы могли определить оптимальную антигипертензивную терапию при неотложных состояниях, поэтому лечение должно быть основано на клиническом статусе пациента и на признаках повреждения органов-мишеней. К снижению артериального давления следует относиться с большой осторожностью, так как это может привести к снижению органного кровотока.
После стабилизации артериального давления с помощью внутривенного введения антигипертензивных препаратов и симптомы поражения органов-мишеней разрешились, можно переводить пациента на таблетированные антигипертензивные препараты и внутривенную терапию постепенно отменяют.
Помощь при неосложненном повышении артериального давления
У большинства пациентов с гипертоническим кризом нет признаков поражения органов-мишеней, такой криз называется неосложненными.
У многих вообще не отмечается никаких симптомов, кроме выраженного повышения артериального давления, поэтому им можно оказать неотложную помощь на месте, без госпитализации.
Обычно начинают с приема таблетированных антигипертензивных препаратов (повторного или первичного), и коррекции доз. Пациент должен быть предупрежден о необходимости регулярного наблюдения у врача поликлиники.
Что должен знать ваш пациент
Самое мощное оружие медицинской сестры — это обучение пациента. Пациент должен понимать, что у него за болезнь, как она протекает, и каковы последствия несоблюдения режима лечения. Научите пациента измерять и контролировать артериальное давление в домашних условиях, убедитесь, что у него есть тонометр, и объясните, когда он должен обращаться за медицинской помощью.
Постарайтесь убедить пациента изменить образ жизни
- При необходимости, нужно сбросить лишний вес, объясните, что каждые 10 сброшенных килограммов снижают артериальное давление на 20 единиц без лекарств.
- Скажите пациенту, что в рационе должно быть больше овощей и фруктов, а также нежирных продуктов, что позволит также снизить артериальное давление на 8-14 единиц.
- Количество соли в рационе не должно превышать 6 граммов (чуть больше чайной ложечки) в день.
- Регулярная физическая нагрузка, например, ежедневная прогулка быстрым шагом продолжительностью 30 минут, позволяет снизить артериальное давление на 9 единиц.
- Надо бросить курить — никотин сужает сосуды, способствуя повышению артериального давления.
- Необходимо ограничить применение алкоголя. Мужчины не должны выпивать более двух порций алкоголя в день, а женщины — не более одной порции (пример порции — бутылка пива, стакан вина, или 50 граммов крепких напитков). Умеренность в употреблении алкоголя позволяет снизить артериальное давление на 4 единицы.
Оцените, насколько точно пациент будет придерживаться прописанного ему лечения, как на это могут повлиять возраст, состояние здоровья пациента, его финансовые обстоятельства и другие факторы — это поможет подобрать такой режим лечения, от которого пациент не оторвется.
У пациентов с артериальной гипертензией могут быть самые разные причины для отрыва от лечения. Некоторые не понимают, зачем нужно это лечение, у некоторых нет денег на лекарства, или нет времени на физические упражнения и средств на здоровую пищу.
У других нет никаких жалоб, поэтому они считают, что у них нет никаких проблем. Надо объяснять пациентам суть их болезни и необходимость лечения простыми словами, чтобы было понятно, и дать пациенту печатные краткие, понятные материалы, которые предназначены для обучения и напоминания.
Объясните пациенту, зачем нужно посещать врача для регулярного наблюдения и контроля артериального давления.
Немного об артериальной гипертензии
Факторы риска артериальной гипертензии:
- случаи гипертензии в семье;
- пожилой возраст;
- мужской пол;
- курение;
- ожирение;
- инсулинорезистентность и нарушения обмена углеводов;
- пища с высоким содержанием соли;
- чрезмерное употребление алкоголя.
Гипертоническая болезнь — это повышение артериального давления без какого-либо заболевания, способствующего этому, и она встречается у 90% пациентов с повышенным артериальным давлением.
Примерно 30% пациентов с артериальной гипертензией не знают о своем заболевании, и примерно 40% больных с установленным диагнозом артериальной гипертензии не лечатся.
Из тех, кто лечится, две трети не могут достичь целевого уровня артериального давления — меньше 140/ 90 мм рт.ст.
У таких людей выше риск инсульта, инфаркта миокарда, развития почечной недостаточности, болезней периферических сосудов, ишемической болезни сердца и сердечной недостаточности.
Список литературы
- The Seventh Report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure (JNC7). NIH Publication No. 04-5230. Bethesda, MD: National Heart, Lung, and Blood Institute, Health Information Center, 2003. http://www.nhlbi.nih.gov/guidelines/hypertension.
- Vaidya CK, Ouellette JR. Hypertensive urgency and emergency. Hospital Physician. 2007;43(3):43-50.
- Varon J. Treatment of acute severe hypertension: current and newer agents. Drugs. 2008;68(3):283-297.
- Vidt D. Hypertensive crises: Emergencies and urgencies. Cleveland Clinic, 2006. http://www.clevelandclinicmeded.com/diseasemanagement/nephrology/crises/crises.htm.
- Marik PE, Varon J. Hypertensive crises: challenges and management. Chest. 2007;131(6):1949-1962.
- Aggarwal M, Khan IA. Hypertensive crisis: hypertensive emergencies and urgencies. Cardiol Clin. 2006;24(1):135-146.
10 обследований, которые нужно пройти каждому один раз в год
Когда человек хорошо себя чувствует и ни на что не жалуется, поход к врачу представляется зачастую чем-то довольно утомительным и совсем не обязательным.
Однако хорошее самочувствие – не всегда показатель полного здоровья, ведь многие болезни до поры до времени протекают бессимптомно. К тому же, есть такая замечательная вещь, как профилактика: любое состояние проще (и дешевле!) предупредить, чем потом лечить.
Чтобы не допустить развития всевозможных опасных состояний и проверить свое здоровье, абсолютно всем ежегодно нужно сдавать анализы и обследоваться.
Какие же исследования нужно обязательно делать раз в год?
- Общий клинический анализ крови. Этот анализ покажет, нет ли анемии, заболеваний крови, воспалительных процессов, по нему можно судить о состоянии иммунитета, наличии аллергических реакций.
- Общий анализ мочи для оценки функции мочеполовой системы.
Сахар или ацетон в моче может свидетельствовать о сахарном диабете. - Биохимический анализ крови. С определением холестерина и его фракций (ЛПНП, ЛПВП, ЛПОНП, триглицериды), креатинина, отражающего фильтрационное действие почек, печеночных трансаминаз и других показателей.
Этот анализ выявит, нормально ли работают печень, почки, желчевыводящие протоки и другие органы.
- Анализ крови на сахар. По нему можно судить об опасности развития диабета.
- Электрокардиограмма. Для оценки работы сердца. Измерение артериального давления (может выявить гипер- или гипотонию).
- Флюорография. Может показать развитие туберкулеза и заболеваний плевры.
- Осмотр офтальмолога. С проверкой остроты зрения, глазного давления, состояния глазного дна. Врач оценит, нет ли глаукомы или катаракты.
- Для женщин.
Осмотр гинеколога с взятием мазков, и маммолога для диагностики молочных желез. Выполнение УЗИ молочных желез и органов малого таза, а после 40 лет – маммографии. - Для мужчин после 45 лет. Показано определение в крови уровня простат-специфического антигена (ПСА).
Этот онкомаркер указывает на злокачественные образования предстательной железы или возможность их развития.
- После 50 лет. Показано проведение гастроскопии для проверки состояния желудка (можно обнаружить гастрит, язвенную болезнь, злокачественные опухоли и др.) и колоноскопии для оценки состояния кишечника.
В зависимости от индивидуальных особенностей каждого человека, его анамнеза, наследственности и жалоб врачом могут быть назначены и другие обследования и анализы.
Запись на прием к врачу терапевту
Обязательно пройдите консультацию квалифицированного специалиста в области заболеваний в клинике «Семейная».
Чтобы уточнить цены на прием врача педиатра или другие вопросы пройдите по ссылке ниже Метки Диагностика Терапевт Анализы Обследования
Какие анализы нужны кардиологу
- Необходимые анализы
- Диагностика работы сердечно-сосудистой системы
Работа кардиолога связана с диагностикой, назначением необходимых профилактических мер или лечением сердечных заболеваний: аритмии, атеросклероза, стенокардии, инфаркта миокарда, сосудов и многих других осложнений. Кроме того, кардиолог не только диагностирует болезни сердечно-сосудистой системы, но и активно участвует в послеоперационной реабилитации пациентов. Чтобы пройти диагностику, получить точный диагноз и правильные рекомендации по поводу дальнейшего лечения болезней сердца, нужно перед приёмом к кардиологу заранее сдать все необходимые анализы, а также сделать электрокардиографию (ЭКГ) и ультразвуковое исследование сердца (УЗИ). Это окажет доктору существенную помощь в подборе эффективной схемы терапии.
Обязательное посещение кардиолога необходимо в случаях острой боли за грудиной, неприятных ощущений в левой руке и лопатке, шума в ушах, одышки при незначительных физических нагрузках, слабости, головокружении и учащённого или слабого пульса. Во время консультации кардиолог должен внимательно выслушать и осмотреть больного, а также ознакомиться с предоставленными пациентом анализами, которые помогут определить основную причину заболевания.
Необходимыми анализами, позволяющими поставить правильный диагноз, являются:
- Общий анализ на холестерин, ЛПВП;
- Биохимический анализ крови;
- Общий анализ крови, необходимый для обнаружения воспалительных процессов в организме (определяет уровень СОЭ, тромбоцитов, гемоглобина и красных и белых клеток крови);
- Общий анализ мочи (определяет кислотность, цвет и содержание посторонних веществ);
- Анализ крови на глюкозу (определение уровня сахара в организме);
- Аспартатаминотрансфераза, аланинаминотрансфераза и гама-глютамлтрансфераза;
- Креатинин и неоптерин;
- Щелочная фотосфаза и анализ на триглицериды;
- Мочевина;
Результаты анализов будут максимально точными, если за 15 дней до их сдачи не принимать антибактериальные и другие препараты способные исказить данные лабораторных тестов. Мочу следует собирать в утреннее время, после гигиенической обработки половых органов, а кровь сдавать желательно через 12 часов после последнего приёма пищи.
Изучив имеющиеся анализы, кардиолог с помощью различных видов диагностирования ставит диагноз, причину и стадию развития сердечно-сосудистого заболевания.
После диагностирования патологии назначается интенсивная терапия, направленная на устранение основных проблем, связанных с нарушением работы сердечной мышцы.
Современная медицина располагает новейшими диагностическими аппаратами, позволяющими предотвратить зарождающиеся сердечные заболевания, а во многих случаях – спасти жизнь человеку.
Диагностика, выявляющая сбои в работе сердечно-сосудистой системы:
- Электрокардиограмма (ЭКГ);
- Ангиография (выявление наличия тромбов);
- Эхокардиография (исследование функциональных изменений сердца и его клапанного аппарата);
- Мониторинг АД (эффективный метод диагностики гипертонии);
- Кардиориск (определяет степень развития сердечных заболеваний);
- С помощью вышеперечисленных методов диагностики выявляются такие заболевания, как ишемическая болезнь сердца, сердечная недостаточность, врождённые и приобретённые пороки сердца, различные виды аритмии, воспалительные поражения на сердечной мышце (кардиты), тромбофлебиты и тромбозы, аневризмы аорты, стенокардия, инфаркты и предынфарктное состояние.
- При обнаружении отклонений в работе сердечно-сосудистой системы обязательно нужно получить консультацию у кардиолога, сдать необходимые анализы и пройти полную диагностику.
Исследования после COVID-19
- COVID – пакет – оценка основных параметров защитных функций организма.
- Коронавирусная инфекция COVID-19 – это заболевание, вызываемое новым типом коронавируса, опасность которого заключается в развитии тяжелого острого респираторного синдрома (SARS-CoV-2).
- Одна из главных сложностей состоит в том, что очень часто коронавирус протекает без симптомов, а если симптоматика есть, высока вероятность её маскировки под другие заболевания: грипп, пневмонию, ангину.
- Передача инфекции осуществляется преимущественно воздушно-капельным и контактным путями.
- Инкубационный период заражения при коронавирусе в большинстве случаев – до 10 дней.
Самые распространённые симптомы, с которых начинается заболевание – респираторные (повышение температуры, кашель, боль в горле). Среди других симптомов отмечают насморк, потерю обоняния, головную боль, слабость, диарею и тошноту.
При этом, как и респираторные признаки, потерю обоняния или вкуса нельзя назвать прямым «индикатором» СOVID-19.
К группе риска относятся – пожилые люди, особенно высоки риски осложнений у заболевших старше 70 лет; – лица с хроническими заболеваниями дыхательных путей (ХОБЛ, астмой); – лица с превышением массы тела и нарушением обмена веществ; лица с соматическими заболеваниями эндокринной, сердечно -сосудистой системы: особенно артериальной гипертензией, диабетом, мерцательной аритмией.
В обязательном порядке необходимо пройти комплексное лабораторное обследование, чтобы оценить функциональное состояние органов и систем, которые чаще всего поражаются при COVID-19.
Также после перенесенной инфекции важно не пропустить развитие осложнений.
Комплексное обследование позволит выявить нарушения, влияющие на общее самочувствие, и определить причину затянувшегося восстановления после болезни.
COVID-пакет оптимум – исключение прогрессирования заболевания
Инфекционный процесс сопровождается выработкой антител IgA, IgM и IgG. Антитела класса A (IgA) начинают формироваться и определяются примерно со 2 дня от начала заболевания, достигают пика через две недели, но долго не сохраняются.
Антитела класса M (IgM) выявляются примерно на 7-е сутки от заражения, достигают пика через неделю и могут сохраняться в среднем до 6 недель.
Иммуноглобулины класса G (IgG) начинают появляться в крови примерно через 3-4 недели после инфицирования и могут сохраняться длительное время.
Выявление IgG-антител к возбудителю COVID-19 свидетельствует, что человек выздоравливает или уже переболел коронавирусной инфекцией.
Тесты на антитела IgM и IgG к новой коронавирусной инфекции необходимо проводить для проверки иммунного статуса перед прививкой. Выявление антител свидетельствует о текущем или перенесенном заболевании.
Лейкоцитарная формула – число и процентное соотношение различных видов лейкоцитов в периферической крови помогает диагностировать и отслеживать ответ иммунитета при аллергических реакциях, воспалениях.
При коронавирусной инфекции происходит снижение количества лейкоцитов ( 33,7% пациентов), тромбоцитов ( 36,2%) и лимфоцитов( 83,2% пациентов)- главных клеток иммунной системы, — один из основных признаков при COVID-19.
СОЭ – рост этого показателя может свидетельствовать о присоединившейся бактериальной инфекции. Однако, резкое падение тоже может быть признаком серьезного осложнения.
Ферритин – основной белок, который депонирует железо, и служит индикатором запасов железа в организме. Повышается, если ковид протекает в тяжелой форме, особенно при наличии острого респираторного дистресс-синдрома (ОРДС).
С- реактивный белок – маркер при острых фазах различных воспалительных процессов: на фоне травмы, инфекции, воспаления уровень СРБ резко возрастает в 100 раз и более. В сыворотке крови здорового человека он отсутствует. Повышен у 60 % пациентов с COVID- с первых дней заболевания. С его уровнем связаны объем и тяжесть воспаления легких.
Общий Анализ Крови – позволяет диагностировать изменения иммунитета на клеточном уровне. Различное соотношение клеток крови дает возможность врачу-специалисту сориентироваться в причине этих изменений, например, вирусная или бактериальная инфекция.
D-димер – повышение его содержания в плазме крови служит достоверным признаком массивного тромбообразования и выявляется при тромбоэмболии легочной артерии, а также тромбозах других сосудов.
Лактатдегидрогеназа (ЛДГ)– фермент, который содержится в большинстве тканей организма. Повышенная лактатдегидрогеназа (ЛДГ) означает, что болезнь прогрессирует – развиваются осложнения.
Цинк– стимулирует захват и обезвреживание чужеродных микроорганизмов клетками иммунной системы, увеличивает количество лимфоцитов, которые необходимы для уничтожения бактерий и вирусов.
Дефицит цинка приводит к рецидивирующим бактериальным, вирусным и грибковым инфекциям, а также замедлению заживления ран.
Была выявлена чёткая зависимость — чем ниже уровень цинка, тем тяжелее течение коронавирусной инфекции.
Витамин D (25-ОН) (кальциферол)– угнетает размножение вируса в клетке, усиливает иммунитет, влияя на многие звенья иммунной системы. Дополнительный приём этого витамина для профилактики коронавирусной инфекции прописан во многих официальных рекомендациях. Дефицит витамина D повышает вероятность заболеть и увеличивает риск аутоиммунных заболеваний.
«Ковид-пакет расширенный» – используется с целью исключения риска осложнений (скрытых пневмоний, тромбозов).
Кроме вышеперечисленных показателей исследуют:
Креатинин, мочевина — демонстрируют снижение или сохранность функции почек. Повышение этих показателей может говорить о нарушении в работе почек.
Глюкоза — уровень глюкозы крови может резко меняться во время болезни. Поэтому следует чаще контролировать уровень сахара крови, чтобы вовремя принять меры при его повышении или снижении. В последнее время появились публикации, в которых утверждается, что коронавирусная инфекция может провоцировать развитие сахарного диабета или приводить к декомпенсации уже имеющегося.
Креатинфосфокиназа -– маркер повреждения миокарда и коронарных рисков.
Общий белок — показывает наличие воспалительных процессов, спровоцированных вирусом, состояние обмена веществ, сохранность функции почек, синтезирующей функции печени.
Интерлейкин 6 – является одним из важнейших медиаторов острой фазы воспаления. В мышцах и жировой ткани он стимулирует мобилизацию энергии, которая приводит к повышению температуры тела.
Повышение его уровня – это ответ иммунитета на «цитокиновый шторм» в организме( Цитокиновый шторм» – это воспалительная реакция в организме, в результате которой происходит атака иммунитета на собственные клетки и ткани, разрушаются органы и ткани, что влечет за собой гибель организма).
Согласно проведенным недавно исследованиям у пациентов с COVID‑19, более чем в 2/3 случаев увеличивалось содержание ферментов печени в крови: росли уровни АЛТ, АСТ, билирубина. Причём, чем тяжелее протекала болезнь и чем выше поднималась температура тела, тем сильнее рос АЛТ в крови. А в некоторых случаях печень поражалась даже при бессимптомном течении.
Фибриноген – это циркулирующий в кровотоке растворенный белковый компонент, занимающий ключевое место в образовании тромбов. Повышение уровня этого показателя – наиболее частый маркер COVID.
Прокальцитонин – пептид, из которого образуется гормон кальцитонин. Повышение уровня прокальцитонина говорит о бактериальной пневмонии и развитии сепсиса
COVID-пакет реабилитационный –
специально разработанный скрининговый комплекс, позволяющий оценить состояние различных органов и систем организма, определить риск развития осложнений на фоне коронавирусной инфекции.
Дополнительно включает :
Коагулограмма базовая – очень важный анализ (ПВ, МНО, АЧТВ). Помогает определить риски чрезмерного свертывания крови или развития кровотечения.
Общий анализ мочи – один из основных методов исследования, который применяется в медицинской практике. Моча – сложный раствор минералов, солей и органических веществ.
Изучается количество базовых элементов осадка – уровень белка, глюкозы, кетоновых тел, форменных элементов крови, пигментов.
Японские исследователи выяснили, что анализ мочи пациента может помочь врачам определить, насколько тяжело будет протекать заболевание, вызванное коронавирусом.
Сахарный диабет: диагностика и лечение
Как распознать сахарный диабет? Этот вопрос волнует многих, кто подозревает, что со здоровьем что-то не так. Типичными проявлениями недуга являются постоянное чувство жажды и частые позывы к мочеиспусканию, раздражение и зуд кожи, слабость, в том числе мышечная, дневная сонливость, стремительное похудение на фоне повышенного аппетита.
Типы и симптомы сахарного диабета
При диабете первого (I) типа возникает недостаток инсулина. Этот гормон образуется в особых участках поджелудочной железы — в островках Лангерганса. Продуцируют его бета-клетки. Если возникает болезнь, клетки погибают, разрушаются, поэтому гормон не поступает в кровь. Диабет первого типа бывает иммуноопосредованный или возникает спонтанно, без видимых на то причин (идиопатический).
Начало диабета 1 типа (дебют) может быть острым и опасным для жизни. Спровоцировать его может недавно перенесенная инфекция, чаще всего болезнь начинается осенью или зимой.
При этом появляются типичные клинические симптомы заболевания, которые обязательно фиксируются врачом: сухая кожа, снижение ее упругости, румянец на щеках, одышка, шумное дыхание. Как правило, у 15-20% людей в начале заболевания при выдохе ощущается запах ацетона.
В момент обращения врач обязательно назначает комплексное лабораторное обследование. В него входит анализ на определение уровня глюкозы. Концентрация выше нормы — это гипергликемия. Ряд других анализов может подтвердить диагноз СД 1 типа. В этом случае назначается пожизненная терапия инсулином.
Сахарный диабет второго (II) типа относится к социально значимым заболеваниям, профилактике которых уделяется достаточно много внимания.
Нарушение выработки секреции инсулина на фоне снижения чувствительности к нему возникает по ряду причин. Часто это метаболические нарушения, обусловленные наследственными факторами.
Важно понимать, что второй по распространённости причиной болезни является ожирение.
При диабете второго типа развивается нечувствительность к глюкозе, она может быть различной по степени и сопровождаться также различными по степени нарушениями выработки инсулина.
При развитии сахарного диабета II типа часто наблюдаются общая усталость, апатия, увеличение количества мочи, жажда, судороги в ногах (преимущественно ночью). Чаще всего болезнь может «проявиться» после 40 лет на фоне сопутствующих заболеваний (артериальная гипертензия, ожирение).
Причины развития сахарного диабета
- Наследственная предрасположенность, метаболические нарушения, вызванные ожирением, малоподвижный образ жизни (гиподинамия), который в определенной степени также связан и с ожирением.
- Заболевания поджелудочной железы.
- Инфекционные болезни, которые провоцируют вирусы, например, краснухи, оспы, гриппа.
Хроническому течению диабета, как правило, сопутствуют тяжелые осложнения и дисфункция некоторых органов и систем. Так, при ретинопатии возможно нарушение функции зрения, вплоть до катаракты и слепоты.
Нефропатии приводят к поражению почек, ангиопатии — чреваты язвами нижних конечностей («стопа диабетика»). Нередко это приводит к некрозу тканей, гангрене и ампутации ноги. От повышенного уровня глюкозы в крови «страдают» урогенитальная система, сердце и сосуды, зубы (пародонтоз).
Именно поэтому при подозрении на диабет важно своевременно диагностировать болезнь, если необходимо начать лечение, и соблюдать меры профилактики.
Лабораторная диагностика сахарного диабета
Чтобы диагностировать сахарный диабет, врач обязательно назначает лабораторные исследования гормонов, биохимическое исследование крови и мочи. Так, для диагностики диабета нужно сдать кровь на глюкозу, гликозилированный гемоглобин и фруктозамин.
Чтобы дифференцировать первый тип от второго, применяют глюкозотолерантный тест. В него входят глюкоза, инсулин, С-пептид.
Взятие крови проводится строго натощак (не менее 8 часов после последнего приема пищи), повторно его проводят через 2 часа, когда пациенту дают выпить воду с растворенной в ней глюкозой (75 г).
Для диагностики нечувствительности к глюкозе проводят оценку инсулинорезистентности, рассчитывая также индекс HOMA-IR. Он вычисляется на основе данных о содержании глюкозы и инсулина. Во время болезни рекомендуется сдавать анализы, чтобы контролировать ее течение и вносить коррективы в терапевтический курс.
Глюкоза крови. Главный показатель уровня сахара в крови. Если человек не болен диабетом и нет предпосылок для его развития, концентрация почти не опускаются ниже установленной нормы и редко увеличиваются.
Инсулин — гормон, регулирующий уровень глюкозы в крови, а также обмен углеводов и жиров. Если он выделяется недостаточно, глюкоза растет. Увеличение свидетельствует о возможном СД II.
Анализ крови на этот гормон назначается для решения вопроса о назначении препаратов инсулина, а также в комплексе исследований метаболических нарушений.
Проинсулин — молекула, состоящая из инсулина; характеризует функциональность бета-клеток поджелудочной железы.
С-пептид — фрагмент проинсулина, циркулирующий в крови и позволяющий оценить работу клеток поджелудочной железы.
Гликозилированный гемоглобин (гликированный, HBA1с) — это соединение гемоглобина с глюкозой. Наличие этого соединения в крови свидетельствует о повышении уровня сахара за период предыдущих 2-3 месяцев, так как срок жизни эритроцита 90 дней.
Поэтому он может быть лабораторным маркером гипергликемии задолго до появления других клинических симптомов СД.
Анализ рекомендован Всемирной организацией здравоохранения, в том числе как ключевой параметр в наблюдении за течением сахарного диабета.
Фруктозамин. Показатели фруктозамина также отражают изменение уровня глюкозы за период двух-трех предыдущих месяцев.
Лечение и профилактика сахарного диабета
Главное, что нужно понять — жизнь при сахарном диабете возможна. Но ее качество напрямую зависит от соблюдения комплекса лечебных и профилактических мер, назначенных врачом.
Важно контролировать уровень глюкозы. Поэтому обязательно следует приобрести глюкометр с тест-полосками к нему. Питаться необходимо сбалансированно. Нельзя допускать переизбытка одних питательных элементов и дефицита других, например, следить за объемом углеводистой пищи в рационе и не превышать рекомендуемой нормы.
Физическая активность существенно влияет на поддержание качества жизни человека, страдающего от диабета. Многие ошибочно полагают, что занятия спортом помогают контролировать сахар в крови. Это не совсем так – не стоит тренироваться слишком усердно и интенсивно. Также важно исключить занятия экстремальными видами спорта (горные лыжи, дайвинг, серфинг).
Помните, самоназначение препаратов и использование непроверенных народных методов не только неэффективно, но и жизненно опасно.
Диагностика сахарного диабета: стоимость анализов
Диагностика, лечение и профилактика сахарного диабета всегда начинается с лабораторных анализов. На данный момент это наиболее информативный способ. Перечень необходимых исследований в таблице. Стоимость анализов варьируется для Москвы и регионов.
Анализы для проверки работы ключевых органов
Проверить работу внутренних органов вы можете, обратившись в медицинскую клинику «Санмедэксперт».
Анализы для проверки печени
Обратиться к терапевту для проверки функциональных резервов печени нужно при следующих признаках:
- жёлтый оттенок кожи;
- зуд и сыпь на коже, сухость и шелушение;
- постоянный дискомфорт или боль в правом боку;
- нарушение стула (запор);
- увеличение живота, появление на коже венозных рисунков (звёздочек);
- налёт и трещины на поверхности языка.
Первое, что назначает терапевт – биохимический анализ крови. По его результатам врач оценивает концентрацию АЛТ и АСТ, билирубина, альбумина, величину протромбинового индекса и активность щелочной фосфатазы.
Высокое значение ферментов АЛТ и АСТ может сигнализировать о развитии онкологической патологии и гепатита. О раке может также говорить высокая активность щелочной фосфатазы.
Повышенный уровень билирубина в большинстве случаев указывает на желтуху, а альбумина – на цирроз.
Дополнительно назначается ультразвуковое исследование печени, биопсия, компьютерная томография, а также радионуклидное сканирование органа.
Анализы для проверки почек
Проверить почечный аппарат нужно, если у вас:
- постоянно повышается артериальное давление;
- изменяется оттенок и запах мочи, в ней наблюдаются кровянистые включения;
- частота мочеиспусканий увеличивается, особенно ночью;
- понижается или повышается выделение мочи;
- мочеиспускание сопровождается приступами боли;
- появляется боль в поясничной зоне;
- отекают лицо и ноги;
- появляется одышка;
- постоянно хочется пить, но аппетит практически отсутствует.
Для проверки работы печени назначают общий анализ мочи и крови. Также рекомендуется анализ мочи по Нечипоренко и определение уровня белка по методу Бенс-Джонса.
Дополнительно назначаются УЗИ, сцинтиграфия и рентгенологическое исследование органа.
Исследование работы кишечника
При болевых симптомах и расстройстве кишечника врачи назначают следующий комплекс исследований:
- общий анализ крови и мочи;
- биохимическое исследование крови;
- изучение каловых масс (копрограмма);
- УЗИ;
- гастроскопия;
- лапароскопия;
- биопсия слизистой оболочки или опухолевой ткани;
- зондирование желудка;
- рентгенологическое исследование (ирригография);
- бактериологическое исследование.
Анализы для изучения функциональности щитовидной железы
Признаками, указывающими на патологию щитовидной железы, являются:
- выпадение волос и ломкость ногтей,
- ухудшение состояния кожного покрова,
- скачки артериального давления,
- ослабление иммунитета,
- нарушение менструального цикла,
- сниженное половое влечение,
- нарушенная работа сердца,
- беспричинная потеря или прибавка в весе,
- боли в мышцах и дрожание конечностей,
- замедленное умственное и физическое развитие, плохая память,
- утолщение с передней стороны шеи.
Для исследования этой системы показан анализ крови на уровень гормонов (тиреоидных и кальцитонина), а также ультразвуковое исследование щитовидной железы.
Исследование поджелудочной железы
Поджелудочная железа принимает участие в выработке таких биологически активных веществ, как инсулин, глюкагон и соматостатин. Поэтому для изучения её работы нужно сделать анализ крови на эти гормоны. Также показан общий и биохимический анализ крови с обязательным определением уровня глюкозы и ультразвуковое исследование железы.
Все перечисленные исследования можно сделать в клинике «Санмедэксперт» на новейшем оборудовании.
Памятка пациенту. Что необходимо для госпитализации
Уважаемые пациенты, госпитализация в хирургический ЛОР-стационар плановая и ей предшествует обязательное диагностическое обследование, которое включает в себя: анализы крови, мочи, а также различные дополнительные анализы в зависимости от вида и степени заболевания и консультации специалистов.
Перечень обследований
Внимание
Все анализы имеют срок годности, и начинать сдавать их нужно таким образом, чтобы они не были просрочены ко дню операции!
Перечень исследований, необходимых при госпитализации для взрослых пациентов старше 18 лет:
- Общий анализ крови (+ тромбоциты) – действителен в течении 10 дней (возможно сдать в ОКДЦ)
- Общий анализ мочи — действителен в течении 10 дней (возможно сдать в ОКДЦ)
- Биохимический анализ крови (глюкоза+ билирубин общий белок +креатинин+мочевина+АЛТ+АСТ+коагулограмма) – действителен в течении 10 дней (возможно сдать в ОКДЦ)
- Анализ крови на антигены гепатитов “В” и “С” (действителен 3 месяца) (возможно сдать в ОКДЦ)
- Результат флюорографии органов грудной клетки (либо рентгенограммы) – действителен в течении 1 года
- Анализ крови на ОРС (или RW) — действителен в течении 21 дня (возможно сдать в ОКДЦ)
- ЭКГ с описанием — действительна в течении 1 месяца (возможно выполнить в ОКДЦ)
- Лабораторный результат группы крови и резус-фактора с определением антирезусных антител и фенотипированием эритроцитов по антигенам (не печать в паспорте)
- Заключение терапевта – в течение 1 месяца;
- Заключение гинеколога (для женщин);
Внимание
при наличии хронического заболевания необходимо заключение соответствующего специалиста об отсутствие противопоказаний к хирургическому лечению;
Для госпитализации детей в возрасте от 7 до 18 лет дополнительно требуются:
- ОРС (RW) для матери, госпитализируемой по уходу – в течение 21 дня;
- Выписка из истории развития от участкового педиатра (отсутствие противопоказаний к хирургическому лечению, отсутствие инфекционных заболеваний в доме) – в течение 3 дней;
- Справка из школы или детского сада об отсутствии карантина.
Внимание
В случае, если по результатам проведенного обследования выявлены отклонения от нормы, ГАУ РО «ОКДЦ» оставляет за собой право направить пациента на дополнительное обследование и/или рекомендовать хирургическое лечение в условиях многопрофильного стационара.
Правила госпитализации в стационар
После консультации оториноларинголога и выявления патологии, требующей оперативного лечения, Вам будет рекомендовано необходимое хирургическое лечение. Госпитализация происходит исключительно в плановом порядке.
С целью проверки результатов обследования и уточнения готовности пациента к операции проводится догоспитальная консультация больных заведующим отделения Шелудько Н.Г.
О дате консультации пациента заблаговременно оповещает медсестра ЛОР-кабинета по контактному телефону.
Для того, чтобы оформление в стационар не вызвало затруднений, а пребывание в стационаре было комфортным, обращаем Ваше внимание на некоторые правила:
- В день госпитализации при себе необходимо иметь результаты анализов и ксерокопии документов из числа тех, что представлены в выданном Вам ранее перечне и соответствующие срокам годности.
- Мужчины – не забудьте бритву! Операции по поводу заболеваний горла и носа осуществляются при условии чисто выбритого лица.
- Решение о допуске к операции принимается зав. отделением, лечащим врачом и врачом анестезиологом-реаниматологом в индивидуальном порядке.
- При возникновении герпеса и развитии ОРВИ госпитализация должна быть отложена. ОКДЦ оставляет за собой право отказать в госпитализации и предложить госпитализацию в многопрофильный стационар.
- Пожалуйста, возьмите с собой средства индивидуальной гигиены, сменную одежду, обувь. Вещи должны быть сложены в полиэтиленовые пакеты
- На срок пребывания в стационаре со дня госпитализации выдается листок временной нетрудоспособности, который может быть продлен после выписки в поликлинике по месту жительства.
Социальные кнопки для Joomla