2010-01-29 18:16:22
Спрашивает Оксана:
Добрый день,это опять Оксана,страдающая бронхиальной астмой, болями в суставах и аллергией. Мне 35 лет.Поддерживающая терапия:Сальбутамол(Польша) по необходимости,Серетид(25/250) 2 вдоха 2 р/д.,аэрофиллин при некупирующихся приступах.
Длительная гармонотерапия привела к остеопорозу и двухстороннему асептическому некрозу головки обеих бедренных костей и нарушению функций тазобедренных суставов.Хожу на костылях(логтевых).Боль несусветная!Больно сидеть,стоять,ходить и лежать!Чем снимать не знаю.
Помогите,пожалуйста!Может есть какой – нибудь обезболивающий препарат не содержащий анальгетиков и ацетилсолициловой кислоты(напоминаю аллергия на аспирин,цитромон,анальгин,кетанов,баралгин,ибупрофен,деклофенак…)Астмой болею 20 лет.
03 февраля 2010 года
Отвечает Гришило Павел Викторович:
Есть способ-десентисизация аспирином… Нужно обсуждать много факторов. Где Вы живете,Оксана?
Читать дальше
Бофен – безопасная и эффективная защита от жара и боли!
В наше время на рынке фармацевтических препаратов представлено огромное количество лекарственных средств, предназначенных для устранения жара и боли. Однако далеко не все из них подходят для лечения подобных симптомов у маленьких детей.
Ведь для того, чтобы стать “детским” препаратом, лекарство должно быть не только эффективным, но и отличаться отличной переносимостью и беспрецедентной безопасностью.
Поэтому часто возникает вопрос – какому жаропонижающему и обезболивающему препарату отдавать предпочтение, если нужно лечить малыша?
Читать дальше
Гипертермия и болевой синдром при остром фарингите у детей
Острый фарингит – спутник практически всех острых вирусных инфекций, особенно распространенных в нынешнее холодное время года. Особенного внимания требует фарингит в детском возрасте, так как, во-первых, именно дети наиболее подвержены различным видам ОРВИ, а, во-вторых, симптомы фарингита в этом возрасте (боль, повышение температуры) гораздо более выражены, нежели у взрослого населения.
Читать дальше
«Антикризисная» аптечка: лекарства на случай беды
Аптечки бывают разными – домашние, автомобильные, детские, походные и т.д. Но сейчас речь пойдет не о них, а об особой – «антикризисной» аптечке, которая может понадобиться в условиях современных реалий нашей страны.
Учитывая сложившуюся ситуацию, проблема организации подобной аптечки актуальна сейчас, как никогда. А если не пригодится по прямому назначению – ничто не помешает перевести ее в будущем в разряд обычных домашних аптечек.
Читать дальше
Повышение температуры у ребенка после прививки – хорошо или плохо
Страшными рассказами о последствиях вакцинации у детей полон интернет и средства массовой информации. Именно поэтому абсолютное большинство родителей, сделав ребенку прививку, испытывают вполне объяснимую настороженность и внимательно следят за состоянием ребенка. Давайте разберемся, что такое общие прививочные реакции и стоит ли их бояться.
Источник: https://www.health-ua.org/tag/60818-obezbolivayushtie-pri-bronhialnoy-astme.html
Какой наркоз можно проводить при бронхиальной астме
Бронхиальная астма встречается у 5-7% от всего населения. В большинстве случаев — это неизлечимое заболевание. С такой бронхолегочной патологией больным приходится бороться на протяжении всей жизни.
Так как причиной астмы является склонность к аллергии, выбор наркоза у астматиков весьма затруднителен.
Очень важно знать, какие виды анестезии можно делать при бронхиальной астме, а какие – строго противопоказаны.
Особенности подбора вида обезболивания
Нельзя всех больных на бронхиальную астму ставить под одни рамки выбора способа наркоза.
Очень важно учитывать частоту и выраженность симптоматики заболевания. Если у человека приступы встречаются редко, раз в году, и на момент проведения операции, никаких симптомов нет – такому больному можно использовать все виды обезболивающих.
Выбор типа анестезии зависит от выраженности симптоматики заболевания
При синдроме Самтера, когда кроме астмы у больного есть полипоз носа и аллергия на ацетилсалициловую кислоту, запрещено использовать нестероидные противовоспалительные медикаменты для обезболивания в послеоперационном периоде.
Залог успешной анестезии при астме таится в правильной подготовке перед операцией, о которой будет подробно рассказано ниже. Очень важно собрать точный анамнез заболевания, и выяснить, что именно провоцирует приступы кашля при астме, и были ли раньше оперативные вмешательства, и под каким наркозом они проводились.
При возможности, предпочтение отдается спинальному, эпидуральному или общему виду анестезии. Но возможно и использование общего наркоза. Все зависит от состояния пациента, и его реакции на препараты.
Подготовка к оперативному вмешательству
В первую очередь, врачу нужна подробная информация о состоянии дыхательной системы пациента. Обследование проводится с такими целями:
- Выявление возможной инфекции дыхательных путей:
- Рентгенография легких – для исключения пневмонии, плеврита, туберкулеза.
- Общий анализ крови – обращают внимание на лейкоцитарную формулу, эозинофилы – свидетельствуют о наличии аллергена. При этом повышается риск возникновения приступа бронхиальной астмы.
- Определения аллергии на медикаменты. С этой целью можно делать аллергические пробы на предполагаемые препараты, или же можно провести тест на переносимость конкретного препарата непосредственно перед операцией.
- Выявления сопутствующих патологий. Общий наркоз нельзя делать при почечной, печеночной и сердечной недостаточностях. Назначаются такие обследования:
- Биохимический анализ венозной крови на креатинин, амилазу, мочевину, трансаминазы, билирубин. Повышение этих показателей говорит о проблеме в работе печени, почек и поджелудочной железы.
- Ультразвуковое обследование органов брюшной полости – показывает размер и состояние почек, печени и поджелудочной железы.
- Электрокардиография – исключают атриовентрикулярную блокаду, мерцательную аритмию, митральный и аортальный пороки сердца.
Список обследований может быть дополнен, в зависимости от вида самой операции, которую будут делать пациенту.
Во время обследования пациента врач определяет тип анестезии, разрешенной пациенту
Как правило, пациенту перед операцией назначают кортикостероиды (Преднизолон или Дексаметазон) с целью профилактики бронхиального спазма, который может развиться непосредственно во время пребывания человека в состоянии наркоза.
Проведение общей анестезии
Общее обезболивание при бронхиальной астме проводится в экстренных ситуациях, или же при плановых операциях, когда нет обострения астмы.
Допустимо применение внутривенного и эндотрахеального (масочного) наркоза. На протяжении всей операции, врач анестезиолог контролирует состояние работы дыхательной системы, артериальное давление, частоту сердечных сокращений и насыщенность крови кислородом и углекислым газом.
При бронхиальной астме разрешены такие препараты:
- Для внутривенной анестезии: Кетамин, Пропофол.
- Для эндотрахеального наркоза: Галотан, Севофлуран, Изофлуран.
Применение регионарной и местной анестезии
Местная, спинальная и эпидуральная анестезии – самые безопасные для пациентов, страдающих бронхиальной астмой. Они не вызывают бронхообструкцию и бронхоспазм, за исключением тех случаев, когда у больного есть аллергия на используемые местные анестетики. Именно поэтому очень важно проводить аллергопробу, перед введением большой дозы препарата таким пациентам.
Спинальная анестезия может быть использована при операциях на нижних конечностях и органах малого таза. Анестетик вводится прямо в спинномозговой канал, и блокирует чувствительные и двигательные нервные волокна ниже уровня 3 поясничного позвоночника. Действовать препарата начинает уже через 5 минут после введения.
Спинальная анестезия самая безопасная для пациентов с астмой
Эпидуральная анестезия применяется при оперативных вмешательствах на органах малого таза, плевры. Анестезирующий препарат вводится в эпидуральное пространство спинного мозга, не нарушая целостности его оболочек. Он влияет на нервные корешки, которые проходят в месте ввода препарата. Действовать начинает через 20-30 минут.
Местная анестезия используется при вскрытиях абсцессов, панарициях, флегмонах, и в стоматологии.
При этих трех методах применяются такие анестетики:
- Новокаин.
- Лидокаин.
- Ультракаин.
- Дикаин.
- Тримекаин.
- Анестезин.
Бронхиальная астма не является противопоказанием к проведению оперативного вмешательства. Когда врач узнает, что у пациента в анамнезе имеется данная патология, он более детально изучает ее течение и при необходимости назначает дообследование, и выбирает самое оптимальное обезболивание.
Источник: http://NarkoZzz.ru/zabolevaniya/narkoz-pri-bronhialnoj-astme.html
Ацетилсалициловая кислота при бронхиальная астма
Существует мнение, что бесконтрольный прием нестероидных противовоспалительных препаратов может спровоцировать возникновение бронхиальной астмы, особенно это касается ацетилсалициловой кислоты. Есть даже особый медицинский термин – аспириновая бронхиальная астма. Это заболевание относится к мнимым аллергическим воспалениям в хронической форме, которое является реакцией непереносимости аспирина и его аналогов. Обычно симптомы непереносимости начинаются с насморка, заложенности носа, кашля, асфиксией и утрудненным дыханием. Чтобы определить у себя эту болезнь, нужно обратиться в стационар за диагностикой. Лечение начинается с полного исключения нестероидных противовоспалительных медикаментов из арсенала вспомогательных лекарств в аптечке больного.
Аспириновая бронхиальная астма – одна из разновидностей бронхиальной астмы, которая характеризуется проявлением бронхоспатического синдрома в ответ на прием практически любого обезболивающего препарата ненаркотического происхождения. Особенно это касается ацетилсалициловой кислоты и ее производных – салицилатов. Болезнь коварна тем, что на ее фоне развивается нарушение обменного процесса арахидоновой кислоты, что вызывает бронхоспазм и сужение просвета в бронхах. Заболевание протекает тяжело, бронхолитики эту форму практически не лечат, из-за чего требуется экстренное назначение глюкокортикоидных препаратов, прием которых осуществляется посредством ингаляции с целью предотвращения осложнений.
Чаще всего эта форма болезни возникает у старших, группа риска – женщины от 30 до 40 лет.
Доказано, что непереносимость нестероидных анальгетиков наблюдается в среднем у 10 – 20% больных бронхиальной астмой, что увеличивает риск осложнения, если еще и в анамнезе риносинусит.
Впервые документально зафиксировали непереносимость ацетилсалициловой кислоты еще в начале 20 века, когда у больного развился ларингоспазм, ведь тогда недавно появился аспирин.
Симптоматика заболевания
Существует несколько разновидностей течения болезни – непосредственно сама ацетилсалициловая аформа, аспириновая триада и смесь атопической бронхиальной формы в комбинации с непереносимостью либо гиперчувствительностью по отношению к нестероидным противовоспалительным медикаментам. Чаще всего симптоматика проявляется у лиц, страдающих от ринореи либо синусита, в период респираторного вирусного или бактериального заболевания, когда принимаются препараты, обладающие антипиретическими свойствами с целью понижения высокой температуры тела.
Если возникает аллергическая реакция, то спустя 30-60 минут, после выпитой таблетки аспирина либо его аналогов начинается сильнейшее выделение жидкости из носовых проходов, слезотечение, гиперемия лица и верхней части грудной клетки, затем возникает асфиксия, и все в совокупности начинает напоминать классический приступ бронхиальной астмы. Нередко в дополнение к приступу добавляется рвота, тошнота, боль в эпигастральной части тела, понижение показателей артериального давления, предобморочные состояния и сильное головокружение.
Если у больного развилась классическая аспириновая астма, то вскоре после приема любого нестероидного анальгетика проявляются обычные симптомы непереносимости без сопутствующих осложнений.
При наличии аспириновой триады возникает смесь признаков, напоминающих риносинусит (носовые ходы закладывает, головные боли и обильные выделения слизи из носовых проходов), аллергию на выпитые медикаменты (тяжесть в висках, чихание, выделение слез и ринорея), также в дополнение возникают проявления астматического приступа – асфиксия, наступление астматического статуса.
Если аспирин негативно повлиял на больного с атопической бронхиальной астмой, то помимо появления симптомов триады, проявляются признаки уже имеющейся болезни сверху – бронхоспазм, крапивница, экзема, дерматит (атопический).
Существует три степени тяжести болезни:
- Интермиттирующая степень – неприятная симптоматика беспокоит больного не чаще, чем 1-2 раза в месяц, ночью дискомфорт возникает также не чаще двух раз за месяц
- Легкая степень – больной может испытывать дискомфорт днем несколько раз в неделю, по ночам беспокоят проявления не чаще пары раз за месяц. При обострениях двигательная активность пациента слегка утрачивается.
- Средняя степень – приступы становятся ежедневными, у больного значительно уменьшается двигательная активность, ночью от приступов пациент страдает по несколько раз
- Тяжелая степень – двигательная активность у пациента практически полностью прекращена, приступы носят постоянный характер, по ночам больной не может даже спать нормально, потому что из-за обострений часто просыпается.
Лечение заболевания
Также нежелательно принимать другие обезболивающие противовоспалительные средства, которые относятся к другим производным. К примеру, диклофенак (ортофен), напроксен натрия, нурофен (ибупрофен), пироксикам, индометацин. В редких случаях, когда действительно необходимо, в качестве жаропонижающего средства можно принимать солпадеин, парацетамол, фенацетин или трамадол. То есть, отдать предпочтение наркотическим анальгетикам, которые выпишет врач. Без рецепта можно купить только парацетамол. Для борьбы с приступами используют глюкокортикостероиды, бета-2-агонисты, антихолинергики, антилейкотриеновые медикаменты.
Подробная информация о Аспирине находится здесь.
Источник: http://lekhar.ru/bad/vitaminno-mineralnye-kompleksy/aspirin-pri-bronhialnoj-astme/
Аспириновая бронхиальная астма
27.05.2015
Большинство людей хорошо переносят аспирин и подобные ему лекарства, которые мы называем обезболивающими, а врачи – нестероидными противовоспалительными препаратами (НПВП).
Но почти во всех инструкциях к этим препаратам есть указание на необходимость осторожного применения их у больных бронхиальной астмой. Это объясняется существованием аспиринового варианта бронхиальной астмы.
Этот термин используют, когда одним из провоцирующих факторов у больного являются нестероидные противовоспалительные препараты, не обязательно аспирин.
Аспириновая бронхиальная астма встречается в 9-22% случаев бронхиальной астмы (по некоторым данным – до 40%), чаще болеют женщины в возрасте от 30 до 50 лет. Клиническая картина, как правило, складывается из триады симптомов: полипозный риносинусит, приступы удушья и непереносимость НПВП, но не всегда все три составные части триады выражены в равной мере.
У части больных приступы удушья могут быть связаны с употреблением в пищу природных салицилатов (см.
таблицу 1), а также консервированных с помощью ацетилсалициловой кислоты продуктов, а у некоторых реакции маскируются препаратами, получаемыми по поводу астмы и аллергии.
Не все больные знают о том, что различные НПВП входят в состав таких часто используемых комбинированных препаратов, как цитрамон, пенталгин, седалгин, баралгин и др.
Аспириновая бронхиальная астма часто характеризуется тяжелым упорным течением. Интенсивность реакции также зависит от дозы принятого медикамента. Исключение использования НПВП у пациентов с их непереносимостью является ключевым моментом для достижения контроля над симптомами АА. Однажды развившаяся непереносимость НПВП продолжается всю жизнь.
Обычно при этой форме бронхиальной астмы требуются высокие поддерживающие дозы ингаляционных кортикостероидов, а также топические кортикостероиды для лечения назальных симптомов (полипозного риносинусита): альдецин (беклометазон), фликсоназе (флутиказон), назонекс (мометазон). Эффективны могут быть антагонисты лейкотриеновых рецепторов (зафирлукаст – аколат, монтелукаст – сингуляр). При аспириновом варианте чаще, чем в других случаях, возникает необходимость в применении системных стероидов (гормонов в таблетках). Переносимость различных НПВП различна. По ряду данных, наиболее вероятны реакции при применении индометацина (см. таблицы 2,3,4).
Наиболее безопасными препаратами для пациентов с непереносимостью НПВП являются ацетаминофен (парацетамол, параацетаминофенол, калпол, памол, панадол, санидол, тайленол, эффералган и т.д.) и сальсалат.
Они лишь в редких случаях могут вызывать побочные реакции в высоких дозах (для парацетамола – 1000 мг, для сальсалата – 2000 мг).
Маловероятны реакции на салициловую кислоту (не путать с ацетилсалициловой) и трисалицилат магния холина (отинум).
В последние годы появились препараты избирательного действия: мелоксикам и нимесулид (найз, месулиид, нимулид, флолид), а также рофекоксиб и целекоксиб. Они лишены побочных эффектов, связанных с влиянием на желудочно-кишечный тракт и кроветворение, но могут вызывать реакции непереносимости у 6-30% пациентов с непереносимостью НПВП.
Следует отметить, что лекарственные препараты выпускаются под различными фирменными названиями, поэтому всегда надо обращать внимание на международное название, напечатанное мелким шрифтом латинскими буквами под фирменным наименованием.
При наличии сомнений необходимо проконсультироваться с врачом или фармацевтом. В лекарствах сложного состава следует внимательно прочитать перечень компонентов.
В некоторых случаях международное название менее известно, чем фирменное (например, международное название анальгина – метамизол натрий).
Тем больным аспириновой бронхиальной астмой, которым препараты этой группы необходимы для лечения других заболеваний (ИБС, ревматические болезни и др.), проводят десенситизацию аспирином в условиях стационара.
Под наблюдением специалиста в соответствии с протоколом назначаются возрастающие дозы аспирина до достижения максимальной переносимой дозы в 600 мг аспирина.
Минимальный срок пребывания в стационаре – 3 суток (в случае появления реакции после ее купирования повторно дают ту же дозу, что удлиняет срок госпитализации). Далее ежедневно в течение 2-х лет принимают 600 мг аспирина.
При этом исчезает чувствительность к другим нестероидным противовоспалительным препаратам. При ежедневном приеме аспирина этот эффект поддерживается неопределенно долго, но после прекращения приема исчезает через 2-3 дня. В ряде случаев проведение десенситизации противопоказано (см. таблицу 5).
Пищевые продукты, прием которых противопоказан при аспириновой бронхиальной астме
- Все консервы и продукты длительного хранения
- Гастрономические изделия: колбасы, колбасные изделия, ветчина, буженина и т.д.
- Фрукты, содержащие природные салицилаты: яблоки, абрикосы, апельсины, , грейпфрут, лимоны, виноград, персики, дыни, сливы, ежевика, малина, клубника, вишня, черная смородина, чернослив, изюм
- Миндаль
- Овощи, содержащие природные салицилаты: картофель, томаты, огурцы, перец
- Пиво
По последним данным, желтый пищевой краситель тартразин (Е 102) перекрестных реакций с аспирином не дает.
НПВП как сильные и слабые индукторы бронхоспазма у пациентов с аспириновой астмой
| Сильные ингибиторы циклооксигеназы, вызывающие бронхоспазм при аспириновой астме (вероятность реакции велика) | Ацетилсалициловая кислота Диклофенак Дифлунизал Ибупрофен Индометацин Кетопрофен Кеторолак Меклофенамат Мефенамовая кислота Набуметон Напроксен Пироксикам Сулиндак Толметин Фенопрофен Флурбипрофен Этодолак |
| Слабые ингибиторы циклооксигеназы, относительно безопасные и не вызывающие бронхоспазм при аспириновой астме, за исключением особо чувствительных пациентов (вероятность реакции невелика) | Парацетамол Салицилат натрия Салицилат холина Салициловая кислота Трисалицилат магния холинаФенилбутазон |
Основные группы препаратов с указанием ряда синонимов (список синонимов ежегодно пополняется и, таким образом, имеет вспомогательное значение).
- Карбоксильные кислоты:
- Ацетилсалициловая кислота (аспирин, аспирин кардио, аспирин УПСА, джасприн, колфарит, микристин, новандол, новасан, тромбо АСС – всего около 45 синонимов)
- Сальсалат
- Дифлунисал (долобид)
- Холина салицилат (отинум, сахол)
- Бенорилат
- Производные пропионовой кислоты:
- Ибупрофен (бруфен, бурана, долгит, ибупрон, ибусан, ипрен, нурофен, солпафлекс – всего около 28 синонимов)
- Напроксен (алив, апо-напроксен, апранакс, дапрокс-энтеро, напробене, напросин, санапрокс – всего около 15 синонимов)
- Фенопрофен (налфон)
- Кетопрофен (артрозилен, кетонал, кетопрофен, ОКИ, фастум – всего около 12 синонимов)
- Флурбипрофен (окуфлюр, флугалин)
- Оксапрозин
- Производные уксусной кислоты, индолы:
- Индометацин (апо-индометацин, индобене, индомет, индомин, индопан, метиндол – всего около 16 синонимов)
- Толметин (толектин)
- Сулиндак
- Диклофенак (апо-дикло, артрекс, вольтарен, дикло, диклонат, диклоран, диклофен, дифен, клофенак, наклофен, неодол, ортофен, румафен СР, скип, ультрафен, фелоран – всего около 75 наименований)
- Диклофенак+мизопростол
- Этодолак (эльдерин)
- Кеторолак (долак, кетанов, кеторол, кетродол, тордол, торолак)
- Производные антраниловой кислоты, фенаматы:
- Меклофенамат
- Мефенамовая кислота (мефенаминовая кислота)
- Флюфенамовая кислота
- Нифлюминовая кислота (доналгин, нифлугель, нифлурил)
- Производные пиразолона:
- Бутадион (фенилбутазон, бутазолидин)
- Оксикамы:
- Пироксикам (апо-пироксикам, ново-пирокам, пирокс, пирофлам, реукам, роксикам, флексазе – всего около 23 синонимов)
- Мелоксикам (мовалис)
- Теноксикам (теникам, теноктил, тилкотил, тобитил)
- Лорноксикам (ксефокам)
- Нафтилканоны:
- Набуметон (релафен, роданол S)
Препараты – избирательные ингибиторы циклооксигеназы-2 (ЦОГ-2):
- Препараты, преимущественно действующие на ЦОГ-2:
- Мелоксикам
- Нимесулид (найз, месулиид, нимулид, флолид)
- Селективные ингибиторы ЦОГ-2:
При подготовке материала использована литература: Бронхиальная астма у взрослых. Атопический дерматит. Клинические рекоменда-ции. Под редакцией академика РАМН Чучалина А.Г. М.: Издательство “Атмосфе-ра”, 2002. Синонимы лекарственных препаратов. М.: 1999.
Княжеская Н.П., Потапова М.О. Бронхиальная астма и нестероидные противовос-палительные препараты. Пульмонология 2003; 6: 117-121
Источник: https://www.doctor-al.ru/article/446/9422/
Главное об астме: чем её лечить и когда вызывать скорую
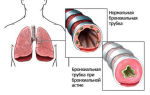
Астма — это болезнь, при которой затрудняется дыхание из-за воспаления в бронхах. Бронхи — это трубки, по которым воздух поступает в лёгкие. Когда бронхи и более мелкие бронхиолы отекают и сужаются, воздуховодные пути не работают и человек начинает задыхаться.
Каждые 10 секунд в мире у кого-то случается приступ астмы . Каждый такой приступ может стать смертельным.
Всемирная организация здравоохранения считает, что 235 миллионов человек (или даже больше) страдают астмой. А среди детей это вообще самое распространённое хроническое заболевание . Настолько распространённое, что появилась даже проблема гипердиагностики: в астматики записывают даже тех детей, которые не нуждаются в лечении, а это точно не способствует здоровью ребёнка .
Астма — гетерогенная болезнь. Это значит, что причин у неё много, но выделить какую-то главную не получается. Проще говоря, точно никто не знает, откуда берётся заболевание.
Список демонов, вызывающих астму, начинается с наследственности. Дальше следуют аллергия (она генетически может быть связана с астмой , курение, вредные условия труда или жизни (при загрязнённом воздухе), некоторые виды спорта или инфекции (например, грипп).
Некоторые обвиняют даже современные нормы чистоты , но такие заявления пока не доказаны .
Астма обычно распознаётся по приступам, которые преследуют человека в течение какого-либо времени. Симптомы астмы такие:
- Человеку трудно выдохнуть, поэтому появляется свист при дыхании.
- Дыхание учащается.
- Становится трудно говорить.
- В грудной клетке появляется давящее ощущение, как будто она сжимается.
- Появляется кашель. Иногда при кашле отходит прозрачная мокрота.
- Иногда человек принимает характерную позу, опираясь на руки, когда старается откашляться. Появляется даже боль в груди.
Давление и боль в груди, свист при кашле и дыхании и словно стеклянная мокрота и помогают отличить астму от других заболеваний.
Но дело в том, что существует ещё обструктивный бронхит — заболевание, которое похоже на астму, но при этом совсем другое и часто встречается у детей. Кроме того, не все симптомы могут проявляться одновременно, астму легко спутать с другими заболеваниями дыхательной системы.
Поэтому при симптомах, напоминающих астму, обязательно надо проконсультироваться с врачом и не ставить диагноз самостоятельно. Врач проведёт ряд тестов и использует спирометр — специальный прибор, который определит дыхательную способность.
Не совсем. Астму могут провоцировать стрессы, переживания, депрессии, сильные эмоции. В этом смысле астму можно с натяжкой назвать психосоматическим заболеванием. Но триггеры у астмы не только ментальные. И чтобы реже провоцировать приступы, надо реже встречаться с этими триггерами:
- Аллергены. В том числе животные и даже тараканы .
- Инфекции и частые ОРВИ.
- Стрессы.
- Курение, в том числе пассивное (когда курят рядом, а вы только дышите дымом).
- Загрязнение воздуха (на работе или в городе).
- Плесень, влажность.
- Некоторые медикаменты, например обезболивающие.
- Занятия спортом.
- Некоторые запахи, даже безвредные .
Попробуйте принять удобную позу стоя (опираясь на руки) или сидя. Попробуйте делать равномерные вдохи и выдохи. Главное — не паниковать.
Если такое случилось впервые и у вас нет никаких лекарств, а приступ не проходит через пару минут, вызывайте скорую.
Если у вас уже были приступы и есть лекарство, то примите его так, как вас научил врач. Если после лекарств не становится лучше, вызывайте скорую помощь.
Устранить саму причину астмы не удастся, потому что никто не знает, что это за причина. Всё, что доступно, — это вовремя предупреждать приступы или сразу их прекращать. У каждого астматика с собой должен быть инхалер , небулайзер, спейсер или ингалятор.
Все эти приборы содержат в себе лекарства, которые подбирает врач: ингаляционные β2-агонисты короткого действия или другие бронхолитики и противовоспалительные препараты.
Вместе с ними используют гормональные препараты — глюкокортикостероиды , быстро действующие на слизистые бронхов. Если глубоко вдохнуть лекарство, просвет бронхов станет больше, а значит, и дыхание восстановится.
Какое именно лекарство покупать конкретному астматику, решает только доктор, поэтому мы сознательно не называем наименования и действующие вещества.
Проблема в том, что каждым видом инхалера, спейсера или ингалятора надо пользоваться правильно, только в этом случае лекарство достигает бронхов и поможет. Поэтому надо внимательно слушать врача и тренироваться в использовании лекарств быстрого действия.
Если приступы астмы случаются два раза в неделю или чаще, больным назначают кортикостероиды в других формах , а также препараты из других групп .
Астму нельзя вылечить . Бывает, что у детей-астматиков приступы со временем случаются всё реже. Как говорят, дети «перерастают » болезнь. Бывает, что изменения в жизни снижают риск приступа и астма практические никогда больше не напоминает о себе. Но про неё нельзя забывать.
Что касается гормонов — то это терапия по жизненным показаниям. Проще говоря, они спасают больных от смерти.
Конечно, у любого лекарства есть побочный эффект, поэтому и подбором препарата всегда занимается доктор, учитывая множество факторов. Самые распространённые побочки при использовании гормонов для лечения астмы — это раздражения слизистой и молочница в ротовой полости (поэтому после использования лекарств надо полоскать рот).
Применение ингаляционных гормонов может снизить темпы роста детей, но незначительно : на 0,5 см в год по сравнению со сверстниками. Это побочный эффект, но астма гораздо хуже.
На этот вопрос мы попросили ответить эксперта-пульмонолога.
Противоастматические лекарства являются одними из наиболее безопасных препаратов. Соотношение пользы и вреда для них одно из лучших среди всех препаратов, что создало человечество.
Существует достаточно большая вероятность умереть от астматического статуса, но совершенно невозможно представить себе смерть от вдыхания противовоспалительных гормонов.
Василий Штабницкий, пульмонолог клиники «Чайка» и доцент РНИМУ имени Н.И. Пирогова
Однако, по словам доктора, некоторая опасность всё же есть.
Если для лечения астмы использовать только сальбутамол или любой другой бронхорасширяющий препарат длинного или короткого действия, то через некоторое время он перестанет действовать.
И тогда случится тяжёлый приступ астмы, который будет сложно купировать, так как чувствительность к препарату будет уже совсем другой. То есть риски терапии связаны не с препаратами, а, скорее, с их неправильным использованием.
Никакие. Пока у нас боятся использовать гормоны и ингаляторы, поэтому выдумывают разные средства вроде «поставить банки». Василий Штабницкий даёт три совета, как делать не надо:
- Не используйте для ингаляций минеральные воды. В них много солей, который полезны, если их пить, но могут вызывать бронхоспазм.
- Не используйте мирамистин и хлоргексидин. Эти средства совсем для другого. Какие могут быть реакции на ингаляцию — неизвестно.
- Не используйте эфирные масла. Если масло попадёт в лёгкие при глубокой ингаляции, а не при ароматерапии, это может вызвать даже пневмонию.
В общем, приступы не проходят, человек чувствует постоянную усталость, находится в депрессии, вынужден пропускать работу или учёбу из-за частых визитов к доктору (или целителю), простуды заканчиваются пневмониями, значит, астму лечат плохо . Надо менять врача и методы.
Несерьёзное отношение к астме только повышает смертность .
Не всегда спорт является триггером приступа. Чаще всего астму провоцируют занятия на холодном и влажном воздухе, или в плохо вентилируемых помещениях, или там, где используют много хлора — в том же бассейне, например.
Просто подберите спорт и место, которые не мешают вам заниматься. Если правильно использовать инхалеры (например, перед тренировкой ), то риск получить приступ снижается.
Что для успешного лечения астму надо контролировать.
Будет полезно проводить измерение пиковой скорости выдоха — одного из показателей функции внешнего дыхания. Для измерения необходимо приобрести домашний пикфлоуметр. Снижение пиковой скорости выдоха может указывать на предстоящее обострение или потерю контроля над астмой.
Василий Штабницкий
Стоит завести дневник. В него надо записывать, когда и как случился приступ: утром или вечером, после какого-то события или встречи с триггером. По этому дневнику врач и больной ориентируются в течении болезни, понимают, прогрессирует заболевание или, наоборот, пора переходить на более лёгкое лечение .
Источник: https://Lifehacker.ru/astma-simptomy-lechenie/