Резюме. Сердечно-сосудистые заболевания являются основной причиной инвалидизации и смерти лиц разного возраста и пола во многих странах мира, в том числе в Украине. При этом наличие сахарного диабета — один из ведущих факторов риска их развития.
Изложенный клинический случай, на наш взгляд, демонстрирует возможный исход такого тяжелого заболевания, как облитерирующий атеросклероз артерий, у пациентов пожилого возраста с сахарным диабетом 2-го типа вследствие коморбидности, отсутствия ранней диагностики диабетических и атеросклеротических поражений сосудов. Несмотря на проведение адекватной комплексной терапии не всегда удается избежать ампутации пораженной конечности. Таким образом, основой современной медико-социальной помощи должна быть ранняя диагностика и профилактика указанной патологии.
DOI 10.32471/umj.1680-3051.124.124877
УДК 616.379-008.64:616-06:617.582-089.873
Введение
В последние годы все чаще происходит обновление данных в области патофизиологии сердечно-сосудистых заболеваний, формируются диагностические критерии, прогностические маркеры, разрабатываются терапевтические стратегии (Ковалева О.Н., 2010).
Обновленная информация базируется на интегрированной, мультидисциплинарной идентификации факторов риска и научной оценке достоверности их прогностической значимости.
Проведено значительное количество проспективных эпидемиологических исследований, таких как Фремингемское (Framingham Heart Study), изучавших связь между генетическими и эпигенетическими факторами и развитием в будущем различного спектра сосудистых поражений (Куликов В.А., 2012).
Данные, полученные при анализе результатов, легли в основу рекомендаций для профилактики ишемической болезни сердца в клинической практике 1994 г. Позже, начиная с 2003 г.
, ежегодно публикуются новые варианты рекомендаций, созданные экспертами восьми международных медицинских сообществ, где, помимо кардиологических организаций, учитываются предложения экспертов Европейской ассоциации по изучению сахарного диабета (European Association for the Study of Diabetes — EASD) и Международной федерации сахарного диабета (International Diabetes Federation — IDF).
Сахарный диабет (СД) 2-го типа — одна из главных независимых причин сердечно-сосудистых заболеваний. Установлено, что при одинаковой степени дислипидемии атеросклероз у больных СД 2-го типа развивается в 2 раза быстрее, чем у лиц без нарушений углеводного обмена (Панов А.В., Лаевская М.Ю., 2003).
Злокачественное течение атеросклероза обусловлено гликированием липопротеидов и их перекисной модификацией, что ведет к существенному увеличению их атерогенности, а также наличием других факторов риска гиперкоагуляции, чем и объясняются довольно частые случаи острых тромбоэмболических осложнений на фоне существующей хронической артериальной, венозной, сердечной недостаточности.
Острый артериальный тромбоз как компонент острой артериальной недостаточности, как правило, возникает вследствие нарушения целостности сосудистой стенки, изменения системы гемостаза и замедления кровотока.
Несмотря на развитие ангиохирургии и появление новых методов лечения больных облитерирующим атеросклерозом, частота ампутаций конечностей у пациентов этой категории достигает 28% в экономически развитых странах и варьируется в пределах 13,7–32,3 на 100 тыс. населения ежегодно.
Сложность ведения этих пациентов чаще всего обусловлена тяжестью их общего состояния, наличием выраженной сопутствующей кардиальной и цереброваскулярной патологии, частой декомпенсацией СД 2-го типа (Дрюк Н.Ф. и соавт., 1991).
Несмотря на наличие целого ряда консервативных и оперативных техник, не существует единого мнения о подходе к выбору того или иного метода реконструкции при тромбозе сосудов разного калибра, в том числе бедренно-подколенного сегмента.
Симптоматика при остром тромбозе артерий нижних конечностей достаточно изменчива, однако следует отметить ряд отличительных особенностей:
- внезапная острая постоянная боль, иррадиирующая в дистальный отдел пораженной конечности;
- ощущение онемения и похолодания;
- ощущение «ползания мурашек» как проявление нарушения чувствительности.
При физикальном обследовании больных выявляют следующие признаки:
- изменение окраски кожных покровов: в начале заболевания — бледность, при более выраженной ишемии — «мраморный» рисунок, позже появляются признаки гангрены;
- снижение кожной температуры;
- отсутствие пульсации артерии ниже окклюзии;
- расстройства поверхностной (тактильной, болевой) и глубокой (проприоцептивной) чувствительности;
- нарушения двигательной функции конечности;
- болезненность при пальпации мышц отмечается при прогрессировании процесса и развитии тяжелой степени ишемии;
- субфасциальный отек мышц.
В рутинной практике диагностика острой артериальной недостаточности не вызывает трудностей. Для выявления локализации, причины и степени развития окклюзии используют дополнительные методы обследования: ультразвуковую допплерографию, ангиосканирование, контрастную и радионуклидную ангиографию, бронхоскопию, бронхографию, компьютерную томографию и др. (Затевахин И.И. и соавт., 2002).
Консервативное лечение при острой артериальной недостаточности чаще применяют как вспомогательный метод в пред- и послеоперационный период (Батаков С.С., Хмельникер С.М., 2003) или как самостоятельный метод — лишь при начальной степени ишемии (ишемия напряжения, или IA и IБ степени по классификации В.С. Савельева (1974)).
При этом применяют:
- антикоагулянты (прямые, непрямые);
- внутриартериальную тромболитическую терапию внутривенно в первые 24 ч;
- спазмолитическую терапию внутривенно;
- дезагреганты;
- коррекцию метаболических нарушений;
- физиотерапевтическое лечение.
Оперативные вмешательства делятся на направленные на спасение ишемизированной конечности (баллонная катетерная эмболо- и тромбэктомия, эндартерэктомия, обходное шунтирование) и ампутации (Трегубенко А.И., Пайкин А.Е., 1991).
Неправильное ведение послеоперационного периода нередко «сводит на нет» результаты выполненной операции (Затевахин И.И. и соавт., 2004). Необходим постоянный врачебный контроль за комплексом проводимых консервативных мероприятий.
У пациентов может развиться полиорганный постишемический синдром, проявляющийся резким плотным отеком конечности, артериальной гипотензией, легочной недостаточностью («шоковое легкое»), острой почечной и сердечной недостаточностью, а также локальный субфасциальный отек, ретромбоз магистральных артерий, кровотечение из операционной раны, гематомы.
Прогноз у пациентов с критической ишемией нижних конечностей неутешительный.
Согласно данным литературы, у больных с критической ишемией нижних конечностей в 60% случаев выполняют сосудистые реконструкции, в 20% — первичную ампутацию, в 20% — другие методы коррекции кровотока, при этом через год лишь в 55% случаев сохранятся обе нижних конечности, в 25% — выполняют «большую» ампутацию.
Летальный исход в течение 1-го года после ампутации наступает у 40–45%, 5 лет — у 70%, а к 10-му году — практически у 100% оперированных (Stoffers H. et al., 1991). Причиной такой значительной летальности в 37% случаев является инфаркт миокарда, в 15% — инсульт. Протезирование на ранних сроках (до 2 лет) проводят в 69,4% случаев ампутаций голени, в 30,3% — бедра.
Клинический случай
В нижеприведенном клиническом случае описано стремительное развитие острого тромбоза подколенно-бедренной артерии с формированием тяжелых осложнений на каждом этапе лечения, что подтверждает необходимость раннего диагностирования и своевременного лечения пациентов.
Пациент И., 76 лет, поступил в отделение клинической фармакологии и возрастной эндокринологии ГУ «Институт эндокринологии и обмена веществ имени В.П.
Комисаренко НАМН Украины» с жалобами на головокружение, повышение артериального давления, «перебои» в работе сердца, тахикардию, одышку при подъеме выше третьего этажа, сухость во рту, онемение рук и ног, боль в ногах при ходьбе на расcтояние >300 м, судороги икроножных мышц, ухудшение зрения и памяти.
Болеет СД 2-го типа в течение 18 лет. Масса тела — 82 кг, рост — 166 см, окружность талии — 102 см, окружность бедер — 112 см, индекс массы тела — 29,75 кг/м2. С начала заболевания получал пероральную антигипергликемическую терапию (метформин, препараты сульфонилмочевины в разных дозах).
На момент госпитализации пациент принимал метформин в дозе 2500 мг, глимепирид 4 мг, эналаприл 10 мг + гидрохлоротиазид 25 мг утром; небиволол 5 мг утром, периодически эналаприл 5 мг вечером, ацетилсалициловую кислоту 75 мг/сут курсами по 2–3 мес. Не курит, алкоголь употребляет в умеренном количестве.
После проведения комплексного клинико-лабораторного обследования установлен клинический диагноз: «СД 2-го типа, тяжелая форма, состояние декомпенсации. Диабетический кетоз. Диабетическая ангиопатия нижних конечностей. Диабетическая периферическая полинейропатия нижних конечностей, сенсомоторная форма.
Диабетическая ретинопатия обоих глаз, непролиферативная стадия, геморрагическая форма, средней степени тяжести. Зрелая катаракта правого глаза. Незрелая катаракта левого глаза. Хроническая болезнь почек: диабетическая нефропатия II ст. Диабетическая, атеросклеротическая, дисциркуляторная энцефалопатия. Хронический холецистит, стадия ремиссии.
Ишемическая болезнь сердца: диффузный и постинфарктный (декабрь 2008 г.) кардиосклероз. Сердечная недостаточность IIА стадии. Гипертоническая болезнь ІІ стадии, 2-й степени, риск 4. Атеросклероз сосудов нижних конечностей. Распространенный остеохондроз позвоночника».
Основываясь на жалобах, данных осмотра и лабораторно-инструментального обследования, назначена дезинтоксикационная, сосудистая, метаболическая, нейропротекторная, антигипоксантная терапия, скорригирована антигипергликемическая, антиагрегантная, антигипертензивная и гиполипидемическая (розувастатин 10 мг) терапия.
На 9-е сутки появились жалобы на резкую боль в правой стопе, онемение пальцев стопы, периодический озноб, повышение температуры тела до 37,1 °C. При осмотре: общее состояние не изменено, status localis: кожа правой стопы истончена, бледная, холодная на ощупь с выраженным сосудистым рисунком, пульсация на a. dorsalis pedis и a. tibialis posterior на правой нижней конечности отсутствует.
По данным дуплексного сканирования сосудов нижних конечностей и осмотра сосудистого хирурга установлен диагноз: «Облитерирующий атеросклероз нижних конечностей III степени, тромботическая окклюзия подколенной артерии справа, критическая ишемия нижних конечностей справа».
Проведено следующее лечение: пентоксифиллин, гепарин натрий 5000 МЕ внутривенно однократно с последующим переходом на эноксапарин натрия 8000 МЕ 2 раза в сутки, декстран/натрий хлорид, никотиновая кислота, дротаверин, диклофенак натрия, декскетопрофен, омепразол, сорбитол/натрия лактат/натрия хлорид/кальция хлорид/калия хлорид/магния хлорид, инициирована инсулинотерапия, скорригирована дислипидемическая терапия (розувастатин 20 мг); антигипертензивная терапия — без изменений.
Несмотря на принятые меры, состояние ухудшилось. Принято решение перевести пациента в отделение сосудистой хирургии Киевской областной клинической больницы № 1.
Дальнейшая динамика:
1-е сутки.
Пациенту проведена артериография и тромболизис (альтеплаза 50 мг) правой нижней конечности, в результате чего удалось восстановить просвет верхней и средней трети подколенной артерии, стеноз нижней трети оставался на уровне 60–70%. Интенсифицирована терапия антикоагулянтами, антиагрегантами, статинами, никотиновой кислотой, добавлена антибиотикотерапия (амоксициллин/клавулановая кислота).
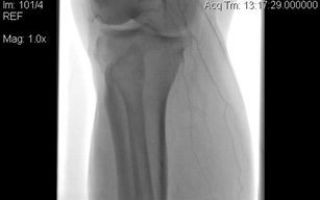
2-е сутки. Проведена баллонная ангиопластика подколенной, задней и передней большеберцовых артерий справа (рис. 1, 2). На следующий день после проведенной операции увеличилась отечность правой конечности, появилась разлитая гематома.
Рис. 1. Просвет артерий голени до проведенного тромболизиса и баллонной ангиопластики
Рис. 2. Просвет артерий голени посля проведенной баллонной ангиопластики
5-е сутки. Состояние пациента значительно ухудшилось, констатировано полное закрытие восстановленного сегмента бедренно-подколенной артерии.
6-е сутки.
Появилась олигоурия (суточный диурез 200 мл), повысились уровни креатинина (322,0 мкмоль/л), мочевины (27,5 ммоль/л), общего белка (48,0 г/л), альбумина (27,6 г/л); другие биохимические показатели — в пределах референтных послеоперационных значений. В связи с развитием быстропрогрессирующей острой почечной недостаточности принято решение о проведении экстренной ампутации правой нижней конечности на уровне средней трети бедра.
В послеоперационный период пациенту проводили переливание эритроцитарной массы, антибиотикотерапию, дезинтоксикационную, гепатопротекторную терапию, постоянную подачу увлажненного кислорода, терапию гепарином натрием.
В тот же день вечером при контрольном осмотре выявлена неврологическая симптоматика: сенсорная афазия, нарушение речи, дезориентация в пространстве, невыполнение простейших задач. При осмотре невропатологом: голова повернута влево, глазные щели S≤D, зрачки S≤D, движение глазными яблоками вправо ограничено, рефлексы с рук D
Облитерирующий атеросклероз нижних конечностей
Облитерирующий атеросклероз сосудов нижних конечностей является проявлением системного атеросклероза. По этой причине его возникновение связывают с теми же механизмами, которые вызывают и другие атеросклеротические процессы.
Поражения провоцируются:
- изменениями состояния сосудистых стенок;
- нарушения функционирования рецепторного аппарата;
- наследственным фактором.
Патологии подвержены люди, которые:
- страдают от повышенного уровня холестерина;
- ведут малоподвижный образ жизни.
Нередко закупоривание сосудов происходит при:
- артериальной гипертонии;
- сахарном диабете;
- ревматизме;
- ожирении;
- гипотериозе.
Классификация заболевания
Различают несколько стадий атеросклероза сосудов:
-
Первая. На данном этапе развития патологии больной может проходить без болей более 1 километра. Дискомфорт возникает обычно только во время активной физической нагрузки.
-
Вторая. На этом этапе атеросклероза сосудов нижних конечностей больной может проходить без дискомфорта 50-1000 метров.
-
Третья. Ее называют стадией критической ишемии. Без боли пациент может пройти менее 50 метров. Дискомфорт нередко возникает даже в покое, в ночное время.
-
Четвертая. При таком развитии патологии возникают трофические расстройства на пальцах и пяточных областях. Они могут привести к гангрене конечностей.
Облитерирующий атеросклероз является опасной болезнью. В структуре смертности от сердечно-сосудистых патологий он занимает 3 место. При облитерирующем атеросклерозе велика опасность развития гангрены, которая приводит к необходимости ампутации конечности. Особенно неблагоприятным течение патологии является для пациентов с сахарным диабетом.
Симптомы облитерирующего атеросклероза сосудов нижних конечностей
Длительное время патология протекает бессимптомно. Первым клиническим проявлением нередко становится эмболия или тромбоз. Обычно патология развивается постепенно.
К ее начальным признакам относят:
- онемение стоп и ощущение зябкости;
- жжение кожи.
К симптомам развития патологии относят:
- боли в икрах;
- перемежающуюся хромоту.
Патология сосудов приводит к:
- выпадению волос на бедрах и голенях;
- расслаиванию ногтевых пластин.
О том, что пациенту угрожает гангера, свидетельствует такой симптом, как наличие незаживающих трофических язв.
Важно! Даже самые небольшие повреждения конечности могут привести к развитию некроза.
Диагностика облитерирующего атеросклероза нижних конечностей
Для обнаружения патологии сосудов применяются следующие методы:
-
Определение пульсации артерий конечностей.
-
Измерение артериального давления с вычислением лодыжечно-плечевого индекса.
-
Дуплексное сканирование артерий.
-
Периферическую артериографию.
Современные методики позволяют выявить степень поражения и его причины.
Во время дуплексного сканирования и ультразвуковой диагностики, например, определяется проходимость артерий, проводится оценка степени кровоснабжения пораженной конечности. При периферической ангиографии устанавливается протяженность и степень поражения. Томографические исследования проводятся для подтверждения результатов ангиографии с контрастом. Диагностика является комплексной!
Лечение облитерирующего атеросклероза нижних конечностей
При выборе методов терапии врач руководствуется:
- распространенностью заболевания;
- характером течения патологии;
- степенью.
Для торможения прогресса атеросклеротических изменений важно устранить все факторы риска.
Специалисты применяют методики, позволяющие:
-
Скорректировать уровень артериального давления.
-
Восстановить липидный и углеводный обмен.
Пациенту важно отказаться от курения и наладить режим питания.
Медикаментозное лечение облитерирующего атеросклероза проводится препаратами, которые:
- сокращают агрегацию эритроцитов;
- снижают вероятность образования тромбов;
- сокращают сосудистые спазмы.
Для устранения болей назначаются анальгетики. При выраженном болевом синдроме проводятся паравертебральные и паранефральные блокады. При эмболии и тромбозе внутривенно или подкожно вводятся тромболитики и антикоагулянты.
Немедикаментозное лечение заболевания проводится путем:
-
Гипербарической оксигенации.
-
Бальнеологических процедур.
При трофических язвах больному делают перевязки с препаратами местного действия.
Хирургическое лечение патологии 2-3 степени может проводиться путем:
-
Эндоваскулярных вмешательств.
Сегодня врачами освоены и внедрены следующие методики:
- стентирование пораженных артерий;
- шунтирование;
- протезирование пораженного сосуда;
- артериализация вен стопы;
- эндартерэктомия;
- тромбоэмболэктомия.
При 4 степени облитерирующего атеросклероза может быть показана ампутация конечности.
Методика лечения всегда подбирается только врачом! Сегодня все специалисты ориентируются на сохранение конечности и тщательно определяют подходящие способы для устранения имеющихся проблем с проходимостью артерий. Наша клиника – не исключение. Все врачи располагают необходимым опытом и знаниями, позволяющими проводить успешные манипуляции.
Цена консультаций и процедур никогда не завышается нами. Благодаря этому воспользоваться помощью профессионалов могут все желающие. Уточнить цены услуг и их особенности вы можете у специалистов в Москве по телефону или лично.
Профилактика облитерирующего атеросклероза нижних конечностей
Как и любое другое заболевание, это проще предупредить, чем лечить.
Общие меры профилактики включают:
-
Устранение имеющихся факторов риска развития атеросклероза.
-
Предупреждение любых травм стоп.
-
Профилактический и гигиенический уход за ногами.
Пациентам с различными патологиями сердечно-сосудистой системы требуются систематические курсы терапии.
Если непроходимость уже обнаружена, следует как можно раньше провести реконструктивную операцию. Она позволит сохранить конечность. Воспользовавшись помощью специалистов, вы сможете и существенно повысить качество своей жизни.
Важно! Любая профилактика будет эффективной, если вы проводите ее под постоянным контролем своего врача. Нередко к манипуляциям привлекается целая группа специалистов (хирургов, терапевтов, кардиологов, флебологов).
Преимущества клиники
-
Высокий уровень квалификации специалистов. Наши врачи и младший медицинский персонал проявляют внимание к каждому пациенту, соблюдают медицинскую этику и гарантируют быструю помощь в любых ситуациях.
-
Лояльная ценовая политика.
-
Командное взаимодействие всех специалистов, позволяющее постоянно сопровождать пациента.
-
Возможности для полноценного обследования и адекватного подбора подходящих методов для полного устранения патологии или снижения ее проявлений.
-
Максимально комфортная атмосфера.
-
Уникальные комплексные терапевтические программы в приоритетных профессиональных направлениях
Обращайтесь! Каждый пациент ценен нам прежде всего как личность, а не как больной с интересной историей болезни или клиент, создающий материальное благополучие специалиста. В нашей клинике вы не тратите деньги просто так, вы инвестируете их в свое здоровье.
Наш медицинский центр оказывает самый широкий спектр услуг. Вы всегда можете обратится к нам по вопросам лечения заболеваний в кардиологии. Мы готовы оказать вам услуги лечения острой сердечной недостаточности и лечения хронического легочного сердца.
Облитерирующий тромбоангиит [болезнь Бергера] (I73.1)
Все больные нуждаются в активном устранении или модификации факторов риска, включая отказ от курения и контроль течения сахарного диабета, дислипидемии, артериальной гипертензии и гипергомоцистеинемии. b-Адреноблокаторы безопасны, если тяжесть заболевания выражена умеренно.
Физическая нагрузка, например 35-50 мин тредмил-теста или ходьбы по дорожке в режиме нагрузка-отдых-нагрузка 3-4 раза в неделю, – важный, но необщепринятый метод лечения. Оно может увеличить расстояние ходьбы без появления симптоматики и улучшить качество жизни.
Механизмы, вероятно, включают усиление коллатерального кровообращения, улучшение эндотелиальной функции вследствие капиллярной вазодилатации, уменьшение вязкости крови, улучшение гибкости мембран эритроцитов, уменьшение ишемического воспаления и улучшение оксигенации тканей.
Больным советуют держать ноги ниже уровня сердца. Для уменьшения ночных болей изголовье можно поднять на 4-6 дюймов (10-15 см), чтобы улучшить приток крови к ногам.
Также советуют избегать холода и препаратов, которые вызывают вазоконстрикцию (например, псевдоэфедрин, содержащийся во многих лекарствах от головной боли и простуды).
Профилактический уход за ногами должен быть крайне тщательным, аналогичным специальному уходу у больных сахарным диабетом:
- ежедневный осмотр ног на наличие повреждений и поражений;
- лечение мозолей и натоптышей под руководством ортопеда;
- ежедневное мытье ног в теплой воде с мягким мылом, с последующим легким, но тщательным промоканием и полным высушиванием;
- предотвращение тепловой, химической и механической травмы, особенно из-за неудобной обуви.
Антитромбоцитарные препараты могут несколько уменьшить симптомы и увеличить расстояние, которое может проходить больной без клинической симптоматики.
Что еще более важно, эти препараты модифицируют атерогенез и способствуют предотвращению приступов ИБС и транзиторных ишемических приступов/ Возможно назначение ацетилсалициловой кислоты по 75 мг 1 раз в день, ацетилсалициловой кислоты по 25 мг с дипиридамолом по 200 мг 1 раз в день, клопидогрела по 75 мг внутрь 1 раз в день или тиклопидина внутрь по 250 мг с ацетилсалициловой кислотой или без нее. Ацетилсалициловую кислоту обычно используют в режиме монотерапии в качестве первого препарата, затем возможно дополнение или замена другими лекарствами, если облитерирующая болезнь нижних конечностей прогрессирует.
Для уменьшения перемежающейся хромоты, улучшения кровотока и увеличения оксигенации тканей в поврежденных областях можно назначить пентоксифиллин внутрь 3 раза в день по 400 мг во время приема пищи или цилостазол внутрь по 100 мг; однако эти препараты не заменяют исключение факторов риска и физические упражнения. Прием этого препарата в течение 2 мес и более может быть безопасным, потому что неблагоприятные эффекты хотя и разнообразны, но редки и умеренны.
Другие препараты, способные уменьшить хромоту, находятся на стадии изучения. Они включают L-аргинин (предшественник эндотелий-зависимого вазодилататора),оксид азота,сосудорасширяющие простагландины и ангиогенные факторы роста (например, сосудистый эндотелиальный фактор роста, основной фактор роста фибробластов).
Генную терапию облитерирующие заболевания нижних конечностей также изучают.
У больных с выраженной ишемией конечности длительное парентеральное использование сосудорасширяющих простагландинов может уменьшить боль и облегчить заживление язв, а внутримышечное введение генно-инженерной ДНК, содержащей сосудистый эндотелиальный фактор роста, может вызвать рост кровеносных коллатеральных сосудов.
Чрескожная внутрисосудистая ангиопластика
Чрескожная внутрисосудистая ангиопластика со стентированием или без него – основной нехирургический метод для расширения сосудистых окклюзии.
Чрескожная внутрисосудистая ангиопластика со стентированием может поддерживать дилатацию артерии лучше, чем просто баллонная дилатация, с более низкой частотой повторной окклюзии.
Стенты оказывают лучший эффект в больших артериях с высоким потоком (подвздошных и почечных), они менее эффективны в артериях меньшего диаметра и при длинных окклюзиях.
Показания для чрескожной внутрисосудистой ангиопластики аналогичны показаниям к хирургическому лечению: перемежающаяся хромота, которая снижает физическую активность, боль в состоянии покоя и гангрена.
Курабельные поражения – ограничивающие кровоток короткие подвздошные стенозы (протяженностью менее 3 см) и короткие единичные или множественные стенозы поверхностного бедренно-подколенного сегмента. Полные окклюзии (до 10-12 см длиной) поверхностной бедренной артерии могут быть успешно расширены, но результаты лучше для окклюзии протяженностью 5 см и меньше.
Чрескожная внутрисосудистая ангиопластика также эффективна при ограниченном подвздошном стенозе, расположенном проксимальнее шунта бедренно-подколенной артерии.
Осложнения чрескожной внутрисосудистой ангиопластики включают тромбоз в месте дилатации, дистальную эмболизацию, рассечение внутренней оболочки артерии с окклюзией откидывающимся лоскутом и осложнения, связанные с использованием гепарина натрия.
При правильном отборе больных (основанном на полной и хорошо выполненной вазографии) начальная частота успеха приближается к 85-95 % для подвздошных артерий и 50-70 % для артерий голени и бедра. Частота рецидива относительно высока (25-35 % в течение 3 лет), повторная чрескожная внутрисосудистая ангиопластика может быть успешной.
Хирургическое лечение облитерирующих заболеваний нижних конечностей
Хирургическое лечение назначают больным, которые могут благополучно перенести крупное вмешательство на сосудах и чьи тяжелые симптомы не отвечают на атравматичные методы лечения.
Цель состоит в уменьшении симптоматики, излечении язвы и предотвращении ампутации.
Поскольку многие больные страдают сопутствующей ИБС, в свете опасности острого коронарного синдрома они попадают в категорию высокого риска хирургического лечения, поэтому обычно оценивают функциональное состояние сердца больного до операции.
Тромбоэндартерэктомию (хирургическое удаление обтурирующего объекта) выполняют при коротких ограниченных поражениях в аорте, подвздошных, общих бедренных или глубоких бедренных артериях.
Реваскуляризацию (например, наложение бедренно-подколенного анастомоза) с использованием синтетических или естественных (часто это подкожная вена ноги или другая вена) материалов применяют для шунтирования окклюзированных сегментов. Реваскуляризация помогает предотвратить ампутацию конечности и уменьшает хромоту.
У больных, не способных перенести обширное хирургическое вмешательство, эффективной может быть симпатэктомия, когда дистальная окклюзия вызывает тяжелую ишемическую боль. Химическая симпатическая блокада по эффективности схожа с хирургической симпатэктомией, поэтому последнюю проводят редко.
Ампутация – крайняя мера, назначаемая при некурабельной инфекции, неукротимой боли в состоянии покоя и прогрессирующей гангрене. Ампутация должна быть как можно более дистальной, с сохранением колена для оптимального использования протеза.
Наружная компрессионная терапия
Наружная пневматическая компрессия нижней конечности, служащая для увеличения дистального тока крови, – метод выбора для спасения конечности у больных, имеющих тяжелую форму заболевания и не способных перенести хирургическое лечение.
Теоретически она уменьшает отек и улучшает артериальный кровоток, венозный отток и оксигенацию тканей, но исследований в пользу применения этого метода недостаточно.
Пневматические манжеты или чулки помещаются на голень и наполняются ритмично в течение диастолы, систолы или части обоих периодов в течение 1 -2 ч несколько раз в неделю.
Облитерирующий атеросклероз сосудов нижних конечностей
- Облитерирующий атеросклероз – это хроническое заболевание, выражающееся в поражении нижних артерий крупного и среднего калибра в результате отложений на стенках сосудов атеросклеротических бляшек, вызывающих перекрытие артерий.
- Облитерирующий атеросклероз – это преимущественно болезнь мужчин после 40 лет.
- Помимо возрастной и половой принадлежности, болезнь могут провоцировать:
- ожирение;
- сахарный диабет;
- курение;
- сниженная двигательная активность;
- артериальная гипертензия;
- неправильное питание;
- травмы конечностей;
- переохлаждение;
- стресс;
- наследственность.
В медицине выделяют 4 стадии облитерирующего атеросклероза:
1 стадия. На внутренней оболочке сосудов наблюдаются редкие липидные полоски и пятна. У человека появляются боли при тяжелой физической нагрузке. Пациент может пройти на этой стадии без боли более 1 км;
2 стадия. Это период слабовыраженного атеросклероза. Характеризуется симптомом “перемежающей хромоты”:
- при ходьбе более 200 м;
- при ходьбе от 50 до 250 м;
3 стадия (критическая ишемия). Стадия характеризуется болью в мышцах даже в покое, особенно в ночное время. На этой стадии человек не может пройти более 50 метров;
4 стадия. Появляются трофические расстройства в виде некрозов (почернение кожи) на пятках, пальцах и далее по всей конечности. Возможно развитие гангрены и хроническое нарушение артериального кровообращения.
Облитерирующий склероз может долгое время протекать латентно, не проявляя характерных признаков. Самое лучшее решение – профилактические осмотры и консультация сосудистого хирурга хотя бы раз в год для лиц старше 40 лет.
Основные симптомы облитерирующего атеросклероза сосудов:
- зябкость, онемение стоп;
- резкая боль в мышцах при ходьбе;
- хромота;
- снижение пульса на артериях стоп, голеней, бедер, подколенной области;
- ночные судороги;
- трещины, язвочки на стопах и голени;
- потемнение кожи на пальцах ног и стопах.
Облитерирующий атеросклероз сосудов нижних конечностей требует длительного и комплексного лечения. Если недуг пустить на самотек, боли в ногах будут только усиливаться, а способность ходить уменьшаться.
Но самое главное – это риск развития гангрены, а вместе с ней и угроза ампутации конечностей!
На сегодняшний день существует большое количество диагностических методов выявления этой болезни.
К ним относятся ультразвуковое дуплексное сканирование артерий и вен нижних конечностей (УЗДС), артериография сосудов ног, ультразвуковая допплерография (УЗДГ). Многие из этих процедур в “Медицентре” можно пройти как в самой клинике, так и на дому.
Лечение атеросклероза сосудов нижних конечностей заключается в приеме ацетилсалициловой кислоты, снижающей агрегацию тромбоцитов, пентоксифиллина, а также препаратов для снижения холестерина в организме. Кроме того, пациент должен строго соблюдать диету с низким содержанием животных жиров, следить за весом, выполнять нетрудные, но регулярные физические упражнения, заниматься ходьбой.
Хирургическое вмешательство требуется в особо тяжелых случаях, особенно при начинающейся гангрене.
Вы можете вызвать сосудистого хирурга или флеболога на дом, если в силу плохого самочувствия, возраста или других причин не можете посетить одну из клиник сети «Медицентр».
Опытный врач “Медицентра” выезжает в любой район города и пригороды Петербурга, осуществляет диагностический осмотр пациента и оказывает первичную медицинскую помощь.
Кроме того, возможен забор необходимых анализов на дому, а также процедура УЗИ и УЗДГ в домашних условиях.
Облитерирующий атеросклероз сосудов нижних конечностей
Облитерирующий атеросклероз сосудов нижних конечностей(ОАСНК) – хроническое окклюзионно-стенотическое заболевание периферических артерий. Облитерирующий атеросклероз нижних конечностей встречается в 30-50% случаев, преимущественно у мужчин старше 40 лет.
Факторы, предрасполагающие к возникновению облитерирующего атеросклероза:
- курение.
- сахарный диабет.
- повышенный уровень холестерина крови.
- наследственная предрасположенность.
- недостаточная физическая активность.
- нервные перегрузки.
- климакс.
Симптомы облитерирующего атеросклероза.
- перемежающаяся хромота – основной симптом заболевания. Характеризуется болями, преимущественно, в икроножных мышцах при ходьбе на длинные дистанции. После кратковременной остановки или отдыха боли стихают, позволяя возобновить ходьбу. На начальном этапе заболевания пациент может пройти более 500-1000 м. С течением времени дистанция «безболевой» ходьбы становится все меньше, возникает через каждые 50-100 м.
- изменение окраски кожи нижних конечностей: вначале заболевания кожа становится бледной или цвета слоновой кости; в поздних стадиях облитерирующего атеросклероза стопы и пальцы приобретают багрово-синюшную окраску.
- атрофия подкожной клетчатки, выпадение волос на голени и бедрах, гиперкератоз, гипертрофия и слоистость ногтевых пластин.
- зябкость и онемение в стопах, повышенная чувствительность ног к холоду, «ползание мурашек», жжение кожи.
Диагностика облитерирующего атеросклероза
В алгоритм диагностического обследования пациента с подозрением на облитерирующий атеросклероз входит:
- консультация сосудистого хирурга.
- определение пульсации артерий конечностей, измерение АД с вычислением
- лодыжечно-плечевого индекса.
- Профилактика прогрессирования заболевания и осложнений облитерирующего атеросклероза.
- Для торможения прогрессирования атеросклеротических изменений артерий необходимо устранение факторов риска:
- коррекция артериальной гипертензии,
- коррекция нарушений углеводного и липидного обмена,
- отказот курения
- дозированная ходьба
- предупреждение травм стопы
- гигиеническийи профилактический уход за ногами
- ношениеу добной обуви.
Лечение облитерирующего атеросклероза.
- Медикаментозное лечение – курсовое, 2-3 раза в год. Проводится препаратами, уменьшающими агрегацию эритроцитов, спазмолитиками, витаминами. Также постоянно необходимо принимать статины (препараты, регулирующие уровень холестерина) и антитромботические препараты(аспирин).
- Физиотерапевтическое лечение. Также включает в себя лечебную физкультуру.
- Ангиохирургическое лечение.
Врач-хирург отделения гнойной хирургии
Данилевич Андрей Леонидович