Атриовентрикулярная узловая реципрокная тахикардия (АВУРТ)
Атриовентрикулярная узловая реципрокная тахикардия (АВУРТ) – наджелудочковая тахиаритмия с механизмом re-entry, использующим подступы к атриовентрикулярному (АВ) узлу и компактный АВ-узел. Пульс при тахикардии, как правило, в пределах 140-250 уд/мин.
- Эпидемиология
- АВУРТ самая частая форма наджелудочковой тахиаритмии (НЖТ) и обычно не связана со структурным заболеванием сердца.
- Распространенность
Примерно 70% пациентов с АВУРТ являются женщинами. У женщин АВУРТ впервые начинает проявляться в более молодом возрасте (29±16 лет), чем у мужчин (39±16 лет). Сопутствующие органические заболевания сердца существуют только приблизительно в 15% случаев.
Причины, по которым АВУРТ чаще развивается у женщин, нежели у мужчин, неясны. Cabrera J.A. и соавторы (1998г.) наблюдали у пациентов с АВУРТ анатомические особенности строения сердца (широкий коронарный синус, который принимает воронкообразную форму при венографических исследованиях).
Классификация и механизмы
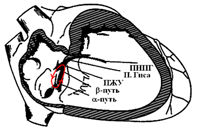
Cхематическое изображение механизма формирования АВУРТ.
АВ-узловое проведение функционально разделено на быстрый и медленный пути проведения с различными электрофизиологическими свойствами. Различные электрофизиологические свойства двух групп волокон в этой области являются основой для формирования повторного входа возбуждения (ре-ентри) и существования тахикардии.
При внеочередном сокращении предсердий (например при предсердной экстрасистоле) возникает блокада проведения в быстрой части и импульс по медленному каналу проводится через пучок Гиса к желудочкам, а по быстрому каналу проведение идет назад к предсердиям, а затем вновь на «медленную».
Таким образом, формируется петля ре-ентри, которая лежит в основе АВУРТ.
Существуют три основные формы АВУРТ. Типичная АВУРТ использует медленный проводящий путь антероградно и быстрый проводящий путь ретроградно (slow-fast, или медленный-быстрый тип). Редкими формами являются fast-slow (быстрый-медленный тип) и slow-slow (медленный-медленный тип) АВУРТ.
+Более подробно о механизмах АВУРТ для специалистовСначала считалось, что круг re-entry ограничивается компактной частью атриовентрикулярного узла, но позднее появились данные о том, что перинодальная предсердная ткань является составляющей частью петли re-entry. Однако было показано, что АВУРТ может существовать и без участия предсердной ткани. Для возникновения АВУРТ необходимо два функционально и анатомически различных канала. В большинстве случаев быстрый путь (fast pathway) располагается рядом с верхушкой треугольника Коха. Медленный путь расположен кзади и ниже компактной части ПЖУ и проходит вдоль септального края фиброзного кольца трехстворчатого клапана на уровне или чуть выше коронарного синуса.
Схема круга риентри при типичной АВ узловой реципрокной тахикардии
Во время типичной АВУРТ медленный путь (slow pathway) выступает в качестве антеградного участка петли, в то время как быстрый (fast) канал – это ретроградное колено (т.е. slow-fast re-entry атриовентрикулярного узла).
Импульс по медленному каналу проводится через пучок Гиса к желудочкам, а по быстрому каналу проведение идет назад к предсердиям, в результате чего появляется зубец Р продолжительностью 40 мс, который накладывается на комплекс QRS или возникает сразу после него (менее 70 мс), что часто приводит к появлению псевдо-r’ в отведении V1.
В редких случаях (5-10%) петля тахикардии имеет обратное направление, т.е.
проведение осуществляется антеградно по быстрому каналу и ретроградно по медленному каналу (fast-slow re-entry атриовентрикулярного узла, или атипичная АВУРТ), приводя к появлению длинного интервала R-P. Зубец Р, отрицательный в отведениях III и aVF, регистрируется перед QRS.
Бывают редкие случаи, когда оба участка круга тахикардии состоят из медленно проводящей ткани (slow-slow re-entry ПЖУ), зубец Р´ регистрируется после QRS (т.е. интервал RP больше или равен 70 мс).
Клиника АВУРТ
Заболевание протекает в виде приступов частого ритмичного сердцебиения, которое начинается и прекращается внезапно.
Продолжительность пароксизма АВУРТ от нескольких секунд до нескольких часов, а частота их появления от ежедневных приступов аритмии до 1-2 раз в год.
Пульс при тахикардии, как правило, в пределах 140-250 уд/мин. Приступ АВУРТ сопровождается сердцебиением, головокружением, пульсацией в области шеи.
Диагностика
Электрокардиограмма пациента N. во время приступа типичного АВУРТ. Частота сердечных сокращений 170 в мин.
Электрокардиография (ЭКГ) в 12 отведениях позволяет диагностировать АВУРТ. При нормальном синусовом ритме, как правило, на ЭКГ не выявляется каких-либо изменений.
Во время приступа типичного АВУРТ на ЭКГ регистрируется тахикардия с частотой желудочковых сокращений от 140 до 250 в мин.
Ретроградный зубец Р продолжительностью 40 мс накладывается на комплекс QRS или возникает сразу после него (менее 70 мс), что часто приводит к появлению псевдо-r’ в отведении V1.
Проведение электрофизиологического исследования в современной кардиологии является абсолютным показанием у пациентов с АВУРТ.
Лечение приступа тахиаритмии при АВУРТ
Приступ может быть эффективно купирован проведением рефлекторных приемов (проба Вальсальвы, массаж каротидных синусов). Из фармакологических средств препаратами выбора являются верапамил, аденозин, обзидан, новокаинамид. Лекарства могут назначаться как перорально, так и парентерально.
Лечение АВУРТ
Зоны воздействия на медленные (α) пути АВ соединения и эффективность устранения аритмии в различных перинодальных областях.
На сегодняшний день радиочастотная катетерная абляция (РЧА) АВУРТ является наиболее действенным способом терапии этой аритмии, который позволяет пациенту полностью отказаться от приема антиаритмических препаратов. Эффективность РЧА АВУРТ составляет 98-99%.
Осложнения в виде развития АВ-блокады высоких степеней при модификации медленной части методом РЧА встречается в 1%. В основе лежит деструкция волокон «медленной» части в нижней части треугольника Коха. РЧА АВУРТ является абсолютным показанием у пациентов, страдающих этой аритмией.
Противопоказанием к проведению этой операции является предпочтение самим пациентом проведения постоянной антиаритмической терапии.
Для лечения пациентов с частыми и устойчивыми приступами АВУРТ, которые отдают предпочтение постоянной пероральной терапии и отказываются от катетерной абляции, может использоваться ряд противоаритмических препаратов. Стандартная терапия включает блокаторы кальциевых каналов, бета-адреноблокаторы и дигоксин. При лечении пациентов без структурной патологии миокарда, которые резистентны к препаратам, замедляющим АВ проводимость, предпочтение отдается антиаритмическим препаратам класса Ic – флекаиниду и пропафенону. В большинстве случаев препараты класса III, такие как соталол или амиодарон, не применяются. Препараты класса Ia – хинидин, прокаинамид и дизопирамид используются ограниченно, поскольку требуют долгосрочного режима назначения, имеют умеренную эффективность и обладают проаритмогенным действием.
Источник:
Ревишвили А.Ш. В кн.: Бокерия Л.А., Голухова Е.З. (ред.) Клиническая кардиология: диагностика и лечение. М.: Издательство НЦССХ им. А.Н. Бакулева; 2011
Атриовентрикулярная реципрокная тахикардия |
Эпидемиология тахикардии
На долю атриовентрикулярной узловой реципрокной тахикардии (АВУРТ) приходится 85% всех суправентрикулярных аритмий, при условии исключения фибрилляции предсердий.
В популяции пациентов, страдающих этой аритмией (а именно, тахикардия) соотношение между женщинами и мужчинами составляет 3:2. АВУРТ распространена во всех возрастных группах.
Тем не менее, в большинстве случаев выраженные клинические проявления приходятся на возраст от 28 до 40 лет.
Клиника
У пациента с АВУРТ, как правило, нет признаков структурной патологии миокарда. Заболевание (тахикардия) протекает в виде приступов частого ритмичного сердцебиения, которое начинается и прекращается внезапно. Продолжительность пароксизма АВУРТ от нескольких секунд до нескольких часов, а частота их появления от ежедневных приступов аритмии до 1-2 раз в год.
Симптоматика во время приступа зависит от частоты сердечных сокращений (обычно от 140 до 250 в минуту), функциональных возможностей сердечно-сосудистой системы, наличия сопутствующей патологии. Во время пароксизма больные обычно жалуются на слабость, головокружение, ощущение пульсации в сосудах шеи, в голове.
Иногда приступ сопровождается развитием синкопального состояния, гипотонией.
Патогенез
В основе патогенеза лежит функциональное разделение атриовентрикулярного соединения на 2 канала с различными электрофизиологическими свойствами: «быстрый» и «медленный».
Эти каналы формируют 2 антероградных предсердных входа в компактную часть атриовентрикулярного соединения в области треугольника Коха (анатомический участок, расположенный в межпредсердной перегородке в правом предсердии и ограниченный связкой Тодаро, верхним краем устья коронарного синуса и фиброзным кольцом трикуспидального клапана).
При этом «быстрая» часть АВС находится в верхних отделах треугольника Коха, обладает свойствами «быстрого» проведения (при синусовом ритме проведение происходит именно по ней) и относительно высокими значениями рефрактерности.
В то же время волокна «медленной» части располагаются в нижних отделах треугольника, проходят от верхнего края коронарного синуса, вдоль фиброзного кольца трикуспидального клапана к компактной части АВС. Эти волокна характеризуются более «медленным» проведением и низкими значениями рефрактерности.
Различные электрофизиологические свойства двух групп волокон в этой области являются основой для формирования повторного входа возбуждения (ре-ентри) и существования тахикардии.
При внеочередном сокращении предсердий (например при предсердной экстрасистоле) возникает блокада проведения в быстрой части и импульс медленно проводится на желудочки в нижних отделах треугольника Коха. За это время возбудимость в быстрой части успевает восстановиться и волна деполяризации, уже ретроградно распространяется на «быструю» часть, а затем вновь на «медленную». Таким образом, формируется ре-ентри в зоне треугольника Коха, которая лежит в основе АВУРТ.
Классификация
Различают типичную АВУРТ и атипичные формы АВУРТ. В том случае, если во время ре-ентри антероградно волна возбуждения проходит по медленной части АВС, а ретроградно по быстрой, то говорят о типичной АВУРТ (slow-fast).
Среди атипичных форм выделяют вариант fast-slow (циркуляция волны деполяризации в обратном направлении) и slow-slow (ретроградно импульс проходит медленно) В этом случае волокна, поддерживающие ретроградный фронт возбуждения могут быть расположены в средних отделах треугольника Коха.
Диагностика
Регистрация ЭКГ (обязательно в 12 отведениях) во время приступа тахикардии и на фоне синусового ритма, с высокой степенью вероятности, позволяет диагностировать типичную АВУРТ. При синусовом ритме, как правило, на ЭКГ не выявляется каких-либо изменений.
Во время приступа тахикардии интервалы R-R одинаковые, ретроградная Р-волна сливается с желудочковым комплексом, иногда формируется псевдо-r’, который не регистрируется при синусовом ритме (особенно в отведениях II, III, AVF, V1). При атипичной АВУРТ ретроградный зубец Р идентифицируется за желудочковым комплексом (т.н.
тахикардии с длинным интервалом RP’). В этом случае косвенным признаком, свидетельствующим в пользу АВУРТ, будет отрицательная направленность ретроградного зубца Р в отведениях III, AVF. При возникновении тахизависимой блокады по одной из ножек пучка Гиса длина цикла тахикардии не изменяется.
Кроме того, дифференциальный диагноз АВУРТ следует проводить со всем спектром тахиаритмий с «узкими» и/или «широкими» комплексами QRS.
Чреспищеводное электрофизиологическое исследование позволяет неинвазивным способом установить диагноз АВУРТ. Для типичной формы АВУРТ кроме вышеуказанных ЭКГ-характеристик характерно: внезапное удлинение интервала PQ при проведении программированной стимуляции предсердий (т.н.
«Jump» – феномен или «скачок»), который объясняется относительно высоким значением эффективного рефрактерного периода быстрой части АВС и распространением импульса по медленной части; во время тахикардии интервал VA менее 80 мс ( от начала зубца R в отведении V1 до зубца А на пищеводном канале регистрации.
Проведение эндокардиального электрофизиологического исследования в современной кардиологии является абсолютным показанием у пациентов с АВУРТ. Признаками типичной АВУРТ во время эндоЭФИ являются:
- наличие феномена Jump (более 40 мс) интервала А2-Н2 при проведении программации предсердий (при введении экстрастимулов с 10 мс шагом преждевременности). Этот феномен может присутствовать у 30% здоровых людей или же отсутствовать у пациентов с АВУРТ в 30% случаев. Часто после внезапного удлинения интервала A2-H2 происходит старт клинической тахикардии.
- интервал VA во время тахикардии (от начала комплекса QRS в отведении V1 до начала предсердной активации верхне-латеральных отделах правого предсердия не более 90 мс при типичной форме АВУРТ)
- т.н. «центральный» тип ретроградной активации предсердий во время приступа тахикардии (т.е. наиболее ранняя ретроградная предсердная активация происходит в области электродов регистрирующих активность пучка Гиса)
- отсутствие феномена «продвижения» (advancement) интервалов А’-A’ при проведении синхронизированной с пучком Гиса стимуляции желудочков. Этот феномен свидетельствует о том, что ретроградное проведение во время тахикардии при нанесении желудочкового экстрастимула происходит только по пучку Гиса и исключает проведение по добавочному атриовентрикулярному проведению
Лечение
Пароксизм АВУРТ: Приступ может быть эффективно купирован проведением рефлекторных приемов (проба Вальсальвы, массаж каротидных синусов).
Из фармакологических средств препаратами выбора являются верапамил, аденозин, обзидан, новокаинамид. Лекарства могут назначаться как перорально, так и парентерально.
Чреспищеводная учащающая стимуляция также может рассматриваться как метод восстановления синусового ритма.
Длительный профилактический прием антиаритмических препаратов: Препараты могут назначаться для постоянного приема у пациентов с часторецидивирующими приступами тахикардии.
Препаратами выбора являются хинидин, новокаинамид, дизопирамид (при отсутствии структурных заболеваний сердца); верапамил; кордарон; соталол; бета-блокаторы. В случае редких, гемодинамически незначимых эпизодов аритмии может использоваться терапия по требованию.
В этом случае антиаритмические препараты применяются перорально только во время приступа тахикардии. Чаще всего используются флекаинид 200 мг или сочетание дилтиазема 120 мг и анаприлина 80 мг.
Катетерная абляция
На сегодняшний день катетерная абляция АВУРТ является наиболее действенным способом терапии этой аритмии, который позволяет пациенту полностью отказаться от приема антиаритмических препаратов. Эффективность РЧА АВУРТ составляет 98-99%.
Осложнения в виде развития АВ-блокады высоких степеней при модификации медленной части методом РЧА встречается в 1% (по данным ведущих электрофизиологических лабораторий мира). В основе лежит деструкция волокон «медленной» части в нижней части треугольника Коха.
Критериями эффективного РЧ-воздействия (используется конвенционный катетер, мощность до 50 Вт, температура до 60 градусов Цельсия) являются появление ускоренного ритма из АВС во время нанесения аппликации, элиминация феномена «скачка» при проведении программированной предсердной стимуляции, отсутствие АВУРТ при стимуляции в режимах ее индукции.
РЧА АВУРТ является абсолютным показанием у пациентов, страдающих этой аритмией. Противопоказанием к проведению этой операции является предпочтение самим пациентом проведения постоянной антиаритмической терапии.
В РХЦ интервенционной кардиологии ГВКГ им. Н.Н. Бурденко с 1999 по 2005 г. выполнено около 200 РЧА по поводу АВУРТ. Эффективность процедуры после первой сессий составила 97%, после второй — 100%. Осложнений, связанных с оперативным лечением, не было.
Атриовентрикулярная узловая реципрокная тахикардия: классификация, клинические проявления, диагностика и лечение
Рентгенохирургический Центр интервенционной кардиологии, Главный военный клинический госпиталь им. акад. Н.Н. Бурденко, 105229 Москва, Госпитальная пл., 3
Представлены основные сведения о распространенности, механизмах аритмогенеза и классификация атриовентрикулярной узловой реципрокной тахикардии (АВУРТ). Описаны клинико электрокардиографические и электрофизиологические особенности типичной и атипичных форм АВУРТ.
Обозначены основные диагностические мероприятия и представлены принципы тактического подхода к ведению пациентов с АВУРТ.
Обсуждаются показания к радиочастотной катетерной абляции, физические характеристики радиочастотных воздействий в области регистрации потенциалов волокон медленной части атриовентрикулярного соединения.
Представлены данные сравнительного анализа эффективности фармакологического и интервенционного подходов к лечению больных с АВУРТ, а также спектр возможных осложнений, связанных с проведением хирургического вмешательства.
Атриовентрикулярная узловая реципрокная тахикардия (АВУРТ) — это суправентрикулярная тахиаритмия (СВТ), характеризующаяся координированной электрической активацией предсердий и желудочков, которая возникает в результате реализации механизма re-entry в области атриовентрикулярного (АВ) соединения.
Эпидемиология
На долю АВУРТ приходится 85% всех СВТ при условии исключения фибрилляции предсердий [1]. В популяции пациентов, страдающих этой аритмией, соотношение между женщинами и мужчинами составляет 3:2. АВУРТ распространена во всех возрастных группах. Тем не менее в большинстве случаев выраженные клинические проявления приходятся на возраст от 28 до 40 лет [2, 3].
Патогенез
В основе патогенеза лежит морфофункциональное разделение АВ-соединения на два канала с различными электрофизиологическими свойствами: «быстрый» и «медленный».
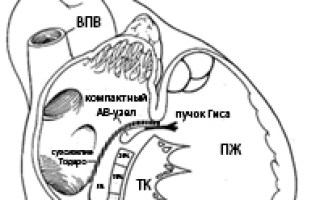
Эти каналы формируют два антероградных предсердных «входа» в компактную часть АВ-соединения в области треугольника Коха (анатомический участок, расположенный в межпредсердной перегородке в правом предсердии и ограниченный связкой Тодаро, верхним краем устья коронарного синуса и фиброзным кольцом трикуспидального клапана) [4] (рис. 1).
Рисунок 1. Схематичное изображение треугольника Коха (вид на сердце справа), отграниченного связкой Тодаро, передневерхним краем устья КС и основанием септальной створки трикуспидального клапана.
Здесь и на рис. 3: ОЯ – овальная ямка; КС – коронарный синус; ВПВ – верхняя полая вена; НПВ – нижняя полая вена; БЧ – “быстрая” часть АВ-соединения; МЧ – “медленная” часть АВ-соединения; КЧПГ – компактная часть пучка Гиса.
«Быстрая» часть АВ-соединения находится в верхних отделах треугольника Коха, обладает свойствами «быстрого» проведения (при синусовом ритме проведение происходит именно по ней) и относительно высокой рефрактерностью.
Волокна «медленной» части располагаются в нижних отделах треугольника Коха, проходят от передневерхнего края коронарного синуса, вдоль фиброзного кольца трикуспидального клапана к компактной части АВ-соединения. Эти волокна характеризуются более «медленным» проведением и низкой рефрактерностью.
Различные электрофизиологические свойства волокон двух групп в этой области являются основой для формирования повторного входа возбуждения (re-entry) и поддержания тахикардии.
При внеочередном сокращении предсердий (например, при предсердной экстрасистоле) возникает блокада проведения в «быстрой» части и импульс проводится на желудочки по «медленной» части АВ-соединения в нижних отделах треугольника Коха.
За это время возбудимость в «быстрой» части успевает восстановиться и волна деполяризации (уже ретроградно) распространяется на «быструю» часть, а затем вновь на «медленную». Таким образом реализуется механизм повторного входа в АВ-соединения, который и лежит в основе АВУРТ [5—7] (рис. 2).
Рисунок 2. Реализация механизмаre-entry в АВ-соединении.
А – начало АВУРТ после предсердной экстрасистолы (звездочка). Сверху вниз представлены I, II, III, VI отведения поверхностой ЭКГ. На фоне синусового ритма (первый комплекс) антероградное АВ-проведение происходит по быстрой части АВ-соединения (интервал Р-Q=140 мс).
После предсердной экстрасистолы возникает блок проведения в “быстрой” части АВ-соединения и антероградное АВ-проведение осуществляется по “медленной” части АВ-соединения(интервал Р-Q=315 мс), что сопровождается резким увеличением времени АВ-проведения (феномен jump, или “скачок”) и последующей реализацией механизмаre-entry в АВ-соединение.
Феномен “скачка” явдяется патогномоничным ЭКГ-признаком типичной формы АВУРТ; Б – схематическое изображение механизмаre-entry в АВ-соединении: слева – антероградное АВ-проведение на фоне синусового ритма, справа – предсердная экстрасистола блокирует антероградное проведение по БЧ и электрический фронт активации распространяется в “обход” МЧ.
За это время возбудимость в быстрой части восстанавливается и фронт деполяризации ретроградно распространяется по ней, формируя, а затем и поддерживая устойчивоеre-entry (механизм повторного входа электрического возбуждения) в АВ-соединении.
Классификация
В настоящее время общепринятая классификация АВУРТ отсутствует. Тем не менее в зависимости от направления фронта деполяризации обратного входа возбуждения и локализации каналов входа и выхода в правом предсердии выделяют следующие формы АВУРТ [1, 3, 8].
- Типичная форма. При типичном варианте течения АВУРТ антероградное колено петли re-entry является «медленным» и локализуется в нижних отделах треугольника Коха. Ретроградное колено является «быстрым» и расположено в верхних отделах треугольника Коха, рядом с компактной частью АВ-соединения. Этот вариант течения АВУРТ называется «медленный—быстрый» (slow—fast). Он встречается в 76% случаев АВУРТ [8].
- Атипичные формы АВУРТ.
Ардашев А.В., Желяков Е.Г.
Диагностика и лечение суправентрикулярных тахикардий | Руководство по кардиологии | Компендиум
(О.С. Сычев, А.Н. Соловьян)
Пароксизмальные нарушения сердечного ритма — одна из наиболее острых проблем современной кардиологии. По данным ACC они ежегодно уносят от 300 до 600 тыс. жизней, что составляет 1 смерть каждую минуту. Большинство больных — лица трудоспособного возраста.
Как правило, к такому фатальному исходу, как остановка кровообращения, приводят желудочковая фибрилляция (75%), асистолия (20%) и электромеханическая диссоциация (5%), причем доля выживших пациентов, перенесших хотя бы однократно эпизод вышеуказанных ситуаций, достаточно невелика — 19% общего количества.
С другой стороны, относительно более благоприятное течение пароксизмальных нарушений сердечного ритма может осложнять множество заболеваний. Пароксизмальные суправентрикулярные тахиаритмии составляют 4/5 общего числа тахикардий.
Они занимают промежуточное место между потенциально летальными аритмиями и доброкачественными нарушениями сердечного ритма.
- Пароксизмальные суправентрикулярные тахиаритмии имеют следующие характеристики:
- 1) внезапное начало и окончание приступа;
- 2) обычно регулярный ритм с незначительными колебаниями частоты;
3) ЧСС 100–250 уд./мин, обычно — 140–220 уд./мин;
4) частота сокращений желудочков соответствует частоте сокращений предсердий или меньше при наличии АV-блокады;
5) комплексы QRS, как правило, узкие, но при аберрантном проведении могут расширяться. Основные механизмы развития пароксизмальных аритмий включают re-entry, эктопический автоматизм и триггерную активность.
Тахикардии с узкими комплексами qrs
В основе тахиаритмий лежит один или несколько механизмов, включая нарушение формирования импульса и нарушение проведения импульса (циркуляция волны возбуждения — re-entry).
Ткани с аномальным автоматизмом, лежащим в основе механизма наджелудочковых тахиаритмий, могут находиться в предсердиях, AV-соединении или в мышечных муфтах сосудов, которые непосредственно вступают в контакт с предсердиями, таких как верхняя и нижняя полые вены или легочные вены.
Клетки с повышенным автоматизмом обладают более высокой скоростью 4 фазы диастолической деполяризации и, следовательно, повышенной скоростью формирования импульса по сравнению с основным водителем ритма — синусовым узлом.
Если скорость формирования импульса в эктопическом очаге превышает таковую в синусовом узле, то эктопический очаг становится доминирующим очагом автоматизма сердца, подавляя активность синусового узла. Активность эктопического очага может быть устойчивой (доминирует большую часть времени в течение суток) или неустойчивой.
Пусковой (триггерный) механизм тахикардии связан с нарушением фазы реполяризации. Триггерные ритмы возникают в результате прерывания фазы реполяризации сердечной клетки, это явление называется «постдеполяризацией». Если величина постдеполяризации достигает «порогового» значения, то возникает ранний ПД в фазу реполяризации.
Наиболее распространенный механизм аритмии — повторный вход импульса в один и тот же участок миокарда, который может проявляться в различных формах. Самая простая форма — это циркуляция электрического импульса вокруг определенного участка миокарда. Этот механизм возникновения повторного входа возбуждения называют «re-entry».
Для возникновения и поддержания re-entry требуется ряд условий. Для возникновения кругового движения тахикардии необходим однонаправленный блок проведения в одном из участков круга re-entry.
Однонаправленный блок может быть следствием повышения ЧСС или возникновения преждевременного импульса (экстрасистолы), который изменяет рефрактерный период одного из участков петли re-entry. Замедление проведения необходимо как для инициации, так и для поддержания кругового движения импульса.
В случае ортодромной АV-реципрокной тахикардии (то есть антероградное проведение импульса происходит через АV-узел, а ретроградное проведение — по дополнительному пути), замедление проведения через АV-узел дает возможность дополнительному пути восстановиться, то есть выйти из периода рефрактерности.
Тахикардия с узкими комплексами QRS (комплекс QRS 100 уд./мин) в течение дня с чрезмерным учащением пульса в ответ на физическую активность и нормализацией ЧСС в ночное время, подтвержденная результатами 24-часового холтеровского мониторирования.
Лечение при аномальной синусовой тахикардии в основном симптоматическое.
Нет данных о развитии аритмогенной кардиомиопатии, вызванной этой тахикардией у пациентов, не проходивших лечение. Вероятнее всего, риск развития аритмогенной кардиомиопатии невысок.
Хотя нет проведенных рандомизированных, плацебо-контролируемых клинических исследований, блокаторы β-адренорецепторов могут быть эффективны и должны назначаться в качестве терапии первой линии у большинства пациентов с данной тахикардией (табл. 5.2). Есть данные, позволяющие полагать, что блокаторы кальциевых каналов, такие как верапамил и дилтиазем, также эффективны.
Таблица 5.2
Рекомендации для лечения синусовой тахикардии
| Методы терапии | Рекомендации | Эффективность |
| Медикаментозный (неинвазивный) | Блокаторы β-адренорецепторов Верапамил, дилтиазем |
Высокоэффективно Эффективно |
| Инвазивный | Катетерная абляция — модификация/устранение синусного узла | Малоэффективно |
Модификация синусного узла методом катетерной абляции потенциально может быть использована при лечении большинства рефракторных случаев аномальной синусовой тахикардии.
Возможными осложнениями процедуры катетерной абляции являются перикардит, повреждение диафрагмального нерва, синдром верхней полой вены, деструкция синусового узла с необходимостью имплантации системы постоянной электрокардиостимуляции.
В ряде случаев сообщалось об успешной радиочастотной модификации синусного узла. Перед тем как выполнить радиочастотную абляцию, необходимо исключить диагноз «синдром постуральной ортостатической тахикардии».
По данным ретроспективного анализа 29 случаев модификации синусного узла по поводу аномальной синусовой тахикардии положительный эффект был достигнут в 22 (76%) случаях. Отдаленная эффективность составила 66%.
Синусно-предсердная узловая re-entry тахикардия
В основе синусовой re-entry тахикардии лежит возникновение петли re-entry внутри синусного узла с индукцией пароксизмальных, часто неустойчивых залпов тахикардии с зубцами Р, которые похожи, если не идентичны, с аналогичными при синусовом ритме. Она обычно запускается и прерывается предсердной экстрасистолой.
Гетерогенность проводимости внутри синусового узла способствует возникновению reentry, однако до сих пор неизвестно, возникает ли петля re-entry изолированно внутри самого синусного узла, вовлечена ли перинодальная предсердная ткань, а также может ли существовать re-entry вокруг участка crista terminalis. Однако тот факт, что данная форма аритмии, как и АV-узловая реципрокная тахикардия, отвечает на вагусные приемы и аденозин фосфат, дает возможность предполагать, что ткань синусового узла вовлечена в круг re-entry.
Распространенность синусовой re-entry тахикардии среди пациентов, которым проводили ЭФИ в связи с суправентрикулярной тахикардией, колеблется в пределах 1,8–16,9% и до 27% у пациентов с очаговой предсердной тахикардией.
Отмечается высокая частота случаев органических заболеваний сердца у пациентов с синусовой re-entry тахикардией. Пациенты предъявляют жалобы на сердцебиение, легкое головокружение и предобморочное состояние. Обмороки крайне редки, частота тахикардии обычно не более 180 уд./мин.
Важное значение в диагностике имеет пароксизмальный характер тахикардии.
Диагноз синусовой re-entry тахикардии устанавливается на основании критериев, полученных с помощью инвазивных и неинвазивных исследований. Следующие клинические характеристики позволяют заподозрить диагноз данной формы аритмии:
- Тахикардия и связанные с ней симптомы — пароксизмальные.
- Морфология зубца Р’ идентична таковой при синусовом ритме, при этом его вектор имеет направление сверху вниз и справа налево.
- Эндокардиальная предсердная активация имеет вид сверху вниз и справа налево, а последовательность активации подобна таковой при синусовом ритме.
- Индукция и/или купирование аритмии вызывается преждевременными предсердными стимулами.
- Купирование происходит при выполнении вагусных приемов или введении аденозин фосфата.
- Индукция аритмии не зависит от времени синоатриального проведения или времени проведения через АV-узел.
Контролируемых исследований по лекарственной профилактике синусовой re-entry тахикардии не проводилось.
Клинические симптомы, позволяющие заподозрить синусовую re-entry тахикардию, могут отвечать на вагусные приемы, аденозин фосфат, амиодарон, блокаторы β-адренорецепторов, блокаторы кальциевых каналов и даже на дигоксин.
Пациентам, у которых тахиаритмия переносится и хорошо контролируется вагусными приемами и/или иной терапией, проведение ЭФИ не показано.
ЭФИ показано лицам с частыми или плохо переносимыми приступами тахикардии, которые не отвечают на лекарственную терапию, а также пациентам, у которых точная природа тахикардии не известна, а ЭФИ может оказать помощь в выборе соответствующей лекарственной терапии. Радиочастотная катетерная абляция персистирующей синусовой re-entry тахикардии, выявленной во время ЭФИ, обычно эффективна.
AV-узловая реципрокная тахикардия
AV-реципрокная тахикардия — самая частая форма непароксизмальных желудочковых тахикардий. Чаще выявляют у женщин; сопровождается сердцебиением, головокружением, пульсацией в области шеи и обычно не связана со структурным заболеванием сердца. Пульс при тахикардии, как правило, в пределах 140–250 уд./мин.
Вначале считали, что круг re-entry ограничивается компактной частью AV-узла, но позднее появились данные о том, что перинодальная предсердная ткань является составляющей петли re-entry. Однако установлено, что АV-узловая реципрокная тахикардия может существовать и без участия предсердной ткани.
Для возникновения АV-узловой реципрокной тахикардии необходимо два функционально и анатомически различных канала. В большинстве случаев быстрый путь (fast pathway) располагается рядом с верхушкой треугольника Коха.
Медленный путь расположен сзади и ниже компактной части АV-узла и проходит вдоль септального края фиброзного кольца трехстворчатого клапана на уровне или чуть выше коронарного синуса.
Во время типичной АV-узловой реципрокной тахикардии медленный путь (slow pathway) выступает в качестве антероградного участка петли, в то время как быстрый (fast) канал — это ретроградное колено (то есть slow-fast re-entry АV-узла).
Импульс по медленному каналу проводится через пучок Гиса к желудочкам, а по быстрому каналу проведение идет назад к предсердиям, в результате чего появляется зубец Р продолжительностью 40 мс, который накладывается на комплекс QRS или возникает сразу после него (70 мс).
Для лечения пациентов с частыми и устойчивыми приступами АV-узловой реципрокной тахикардии, которые предпочитают постоянную пероральную терапию и отказываются от катетерной абляции, может использоваться ряд противоаритмических препаратов.
Стандартная терапия включает блокаторы кальциевых каналов, блокаторы β-адренорецепторов и дигоксин. При лечении пациентов без структурной патологии миокарда, резистентных к препаратам, замедляющим АV-проводимость, предпочтение отдается антиаритмическим препаратам класса IС — флекаиниду и пропафенону.
В большинстве случаев препараты класса III, такие как соталол или амиодарон, не применяют; препараты класса IА — хинидин, прокаинамид и дизопирамид используют ограниченно, поскольку они требуют длительного применения, оказывают умеренную эффективность и обладают проаритмогенным действием.
Значительно ограничивает оценку эффективности противоаритмических препаратов при лечении АV-узловой реципрокной тахикардии отсутствие крупных многоцентровых, рандомизированных, плацебо-контролируемых исследований.
Профилактическая фармакологическая терапия
Случай успешного хирургического лечения пациента с устойчивой, рецидивирующей атриовентрикулярной узловой реципрокной тахикардией и трепетанием предсердий
Введение
Атриовентрикулярная узловая реципрокная тахикардия (АВУРТ) относится к числу часто встречающихся нарушений ритма сердца. АВУРТ – это наджелудочковая тахиаритмия с механизмом макро re-entry, развивающаяся в атриовенрикулярном узле (АВУ) [1-3].
Частота желудочковых сокращений при тахикардии, как правило, в пределах 140-250 ударов в минуту. На долю АВУРТ приходится 85% всех наджелудочковых тахиаритмий при условии исключения фибрилляции предсердий[4].
В настоящее время общепринятая классификация АВУРТ отсутствует. Тем не менее, в зависимости от направления фронта деполяризации обратного входа возбуждения и локализации каналов входа и выхода в правом предсердии выделяют следующие формы АВУРТ. Аритмия наиболее часто встречается у женщин в возрасте до 40 лет. Средний возраст женщин с АВУРТ составляет 28 лет [4].
АВУРТ представляет собой аритмию, в большинстве случаев манифестирующую в молодом возрасте, в основе которой лежит морфофункциональное разделение атриовентрикулярного соединения на два канала проведения с различными электрофизиологическими характеристиками и последующей возможностью реализации механизма re-entry [5,6].
Типичная форма АВУРТ. При типичном варианте течения АВУРТ антероградное колено петли re-entry является «медленным» и локализуется в нижних отделах треугольника Коха.
Ретроградное колено является «быстрым» и расположено в верхних отделах треугольника Коха, рядом с компактной частью АВ – соединения. Этот вариант течения АВУРТ называется «медленный – быстрый» (slow – fast).
Он встречается в 76% случаев АВУРТ.
Атипичные формы АВУРТ.
а) вариант «медленный-медленный» (slow-slow). Эта форма атипичной АВУРТ характеризуется тем, что антероградное и ретроградное проведение во время тахикардии происходит по «медленным» каналам АВ-соединения с наиболее ранней ретроградной активацией предсердий в области нижней части межпредсердной перегородки.
б) вариант «быстрый-медленный» (fast-slow). Антероградное проведение осуществляется по «быстрому» каналу, а ретроградное – по «медленному» с наиболее ранней активацией предсердий в нижнесептальных отделах [7].
Доказанная в настоящее время высокая эффективность и безопасность радиочастотной катетерной абляции (РЧА) делает этот метод определяющим при лечении больных с АВУРТ.
Эффективность РЧА АВУРТ составляет 98 – 99% [8]. В редких случаях возникает необходимость повторного выполнения РЧА в связи с восстановлением электрической проводимости медленных путей АВУ.
В большинстве случаев АВУРТ представлена без сопутствующих аритмий.
Целью данного сообщения является демонстрация успешного хирургического лечения пациента с устойчивой и рецидивирующей АВУРТ и трепетанием предсердий (ТП).
Описание случая
Пациент Ф. 56 лет, обратился в отделение хирургического лечения интерактивной патологии ФГБУ НЦ ССХ им. А.Н. Бакулева МЗ РФ с жалобами на пароксизмы учащенного ритмичного сердцебиения с ЧЖС до 220 уд/мин, сопровождающиеся предобморочным состоянием, купирующиеся самостоятельно в течение 1 часа.
Из анамнеза известно, что вышеперечисленные жалобы стали беспокоить с 2012 года. Во время приступов на ЭКГ регистрировалась узкокомплексная тахикардия с ЧЖС до 220 уд/мин. Наблюдался у кардиолога по месту жительства. Принимал медикаментозную терапию конкором, кордароном, однако без должного терапевтического эффекта.
В отделении выполнено комплексное обследование пациента.
По данным ЭхоКГ сократительная функция миокарда левого желудочка сохранена. Данных за врожденные и приобретенные пороки сердца нет.
- По данным коронарографии гемодинамически значимых стенозов коронарных артерий не выявлено.
- По результатам обследования определены показания к выполнению РЧА наджелудочковой тахикардии.
- Ход операции
Под местной анестезией Sol.Novocaini 0,5% – 40,0 мл по методике Сельдингера пунктирована левая бедренная вена через которые в полость сердца проведены 3 электрода для проведения ЭФИ-РЧА: RVa, CS, МАР (картирующий электрод). Исходно на ЭКГ регистрируется синусовый ритм.
Выполнено электрофизиологическое исследование: Анте – и ретроградное проведение по ГПС. АТВ АВУ = 460 мс, ЭРП АВУ = 400. При антеградной программированной стимуляции на ИС 280 мс индуцирована короткая пробежка АВУРТ по типу 'slow-fast' из трех комплексов с ДЦ = 400 мс, которая была купирована на стимуляции.
Электродом Marinr MC проведен в проекции медленных путей АВУ выполнено 3 РЧ воздействия длительностью 1 мин (50 Гр. С, 45 Вт) с регистрацией медленного узлового ритма. В/в введен атропин 0,5 мл. АТВ АВУ = 420 мс, АЭРП АВУ = 260 мс, АВУРТ не индуцируется. На этом процедура была завершена. Деканюляция. Гемостаз.
Пациент переведен в отделение на синусовом ритме.
По ЭКГ – без признаков АВ – блокады. Пациент был выписан в удовлетворительном состоянии под наблюдение кардиолога по месту жительства.
Однако через 2 месяца после выписки пациент вновь стал отмечать эпизоды учащенного сердцебиения.
При выполнении чреспищеводного ЭФИ выявлено типичное трепетание предсердий и рецидив АВУРТ.
Принято решение выполнить РЧА ТП и АВУРТ. Пациент подан в рентгеноперационную. При выполнении эндокардиального ЭФИ обращало на себя внимание удлинение АТВ АВУ = 510 мс, ЭРП АВУ = 400 мс. Признаки двойных путей АВУ. На ИС 360 мс индукция АВУРТ по типу «slow – fast» с ДЦ=540 мс. Купирование АВУРТ стимуляцией.
В проекции медленных путей АВУ выполнены 2 РЧ воздействия электродом Marinr MC (55 гр.С, 45 Вт, суммарно 2 мин) с развитием медленного узлового ритма.
Далее, на стимуляции коронарного синуса выполнено линейное воздействие от кольца трикуспидального клапана до устья нижней полой вены для создания линейного повреждения каво – трикуспидального истмуса (электрод BW Thermocool, 19 мл/мин, 8 миг, 30 Вт) с достижением двунаправленной блокады проведения в каво – трикуспидальном истмусе. Признаков двойных путей нет. АВУРТ не индуцируется. Блокада в каво – трикуспидальном истмусе сохраняется. Трепетание предсердий не индуцируется.
По ЭКГ и ХМЭКГ сохраняется АВ-блокада 1 степени с PQ до 230 мсек. Данных за АВ – блокаду 2-3 степени не выявлено. Выписан из стационара в удовлетворительном состоянии.
Через 3 месяца после выписки из стационара отмечается рецидив наджелудочковой тахикардии.
Пациент вновь госпитализирован в стационар для выполнения ЭФИ РЧА АВУРТ. При выполнении ЭФИ выявлены признаки двойных путей АВУ. На программированной стимуляции правого предсердия индукция АВУРТ по типу slow-fast с ДЦ=500 мс.
Купирование АВУРТ стимуляцией. В проекции медленных путей АВУ выполнены 2 РЧ воздействия электродом Boston Scientific Blazer II HTD (55 гр.С, 45 Вт, суммарно 2 мин) с развитием медленного узлового ритма. Признаков двойных путей нет.
АВУРТ не индуцируется.
На этом процедура завершена, удален интродьюсер, гемостаз, давящая повязка. Пациент переводится в отделение на синусовом ритме. PQ=165 мсек.
Выполнено Холтеровское мониторирование ЭКГ – данных за АВ блокаду и наджелудочковые тахикардии нет.
Пациент был выписан из стационара в стабильном состоянии под наблюдение кардиолога по месту жительства. Через 2 месяца после выполнения операции пациенту выполнено ЧП ЭФИ, подтвердившее эффективность РЧА АВУРТ и ТП.
Заключение
Данный клинический случай является примером успешного хирургического лечения редкого сочетания двух видов наджелудочковых аритмий – устойчивой и рецидивирующей АВУРТ и ТП. Отсутствие стойкого эффекта от медикаментозной терапии является абсолютным показанием к выполнению электрофизиологического исследования и радиочастотной аблации данных видов аритмий [9].