Инфаркт миокарда (ИМ) – некроз (омертвение) сердечной мышцы в результате остро возникшего и резко выраженного дисбаланса между потребностью миокарда в кислороде и его доставкой. Первое систематизированное описание клинических проявлений некроза сердечной мышцы было сделано В. П. Образцовым и Н. Д. Стражеско.
В 1909 г. на 1-ом съезде Российских терапевтов они первыми в мире выделили формы инфаркта миокарда: ангинальный, гастралгический и астматический.
Авторы доложили о трех случаях наблюдения умерших больных, которым при жизни был поставлен, а затем при патологоанатомическом исследовании подтвержден диагноз некроза мышцы левого желудочка сердца.
Распространенность ИМ в среднем составляет около 500 на 100 тыс. мужчин и 100 на 100 тыс. женщин. В США происходит около 1,3 млн ИМ в год. Заболеваемость увеличивается с возрастом. Инфаркт миокарда чаще встречается в индустриально развитых странах, у городского населения. Мужчины болеют значительно чаще женщин, разница нивелируется в старческом возрасте (старше 70 лет).
Инфаркт миокарда является одной из самых распространенных причин смертности и инвалидизации населения. Общая смертность при острых сердечных приступах в первый месяц достигает 50% и половина этих смертей приходится на первые 2 часа.
Основными факторами, предопределяющими летальный исход у больных ОИМ в стационарный период наблюдения, являются возраст, перенесенный инфаркт миокарда, сопутствующие заболевания (сахарный диабет), большая масса некроза, передняя локализация инфаркта миокарда, низкое исходное АД, наличие сердечной недостаточности (СН), рецидивирующее течение заболевания.
Этиология инфаркта миокарда
Наиболее частая причина инфаркта миокарда – тромботическая окклюзия атеросклеротически изменённых венечных артерий (90-95% всех случаев). В данной ситуации ИМ рассматривается в рамках одной из форм коронарной болезни сердца. В остальных случаях инфаркт миокарда является синдромом – осложнением других нозологических форм и заболеваний.
- Причины развития инфаркта
- Основные причины инфаркта миокарда – атеросклероз сосудов сердца, повышенная вязкость крови с формированием тромба и спазм венечных артерий. Провоцируют и усугубляют развитие этих причин следующие факторы:
- гормональные нарушения и сбои – климакс, сахарный диабет;
- длительный прием некоторых медикаментов – гормональных препаратов (оральные контрацептивы, кортикостероиды), жирорастворимых витаминов, гемостатиков;
- гипертония;
- курение – вредная привычка вызывает сужение сосудов и кислородное голодание тканей;
- ожирение и нарушение липидного обмена в целом – изменение липидограммы крови в сторону повышения липопротеинов низкой плотности (ЛПНП) приводит к образованию атеросклеротических бляшек и атеросклерозу сосудов, в том числе коронарных;
- малоподвижный образ жизни;
- злоупотребление алкоголем провоцирует ослабление сердечной мышцы;
- частые стрессы и психологическое напряжение на фоне повышенной эмоциональной восприимчивости и ИБС.
- Клиническое течение инфаркта миокарда
Развитию инфаркта миокарда у 70-83% госпитализированных больных предшествуют появление или прогрессирование стенокардии напряжения, присоединение болей в покое.
Возникновение ангинозных приступов в предутренние и утренние часы также является прогностическим признаком, указывающим на возможное развитие некроза сердечной мышцы. Имеется определенная сезонность частоты развития ИМ – максимальный пик заболеваемости отмечается в ноябре – марте.
Самое важное для пациента – умение распознать симптомы предынфарктного состояния. Это поможет своевременно среагировать и предпринять спасительные меры.
- Первые признаки инфаркта миокарда:
- выраженная стенокардия;
- одышка;
- затруднённое дыхание;
- болезненность в животе;
- головная боль;
- неприятные ощущения в области груди – чувство сжатия, давления;
- дискомфорт в верхней части тела;
- ощущение тревожности и сильного беспокойства, бессонница.
Предынфарктная стадия наблюдается в 50% случаев. Длиться она может от 2-3 суток до нескольких недель. Вслед за ней начинается собственно острый инфаркт миокарда, который состоит из нескольких стадий.
Острейшая стадия – проявляется сильной резкой загрудинной болью, которая отдает в шею, руки, под лопатки. Характер боли может быть жгучим, распирающим.
К общим предынфарктным симптомам добавляются повышенное потоотделение (пот липкий, холодный), приступы панической атаки, тошнота, рвота, бледность покровов и слизистых, резкие скачки давления, головокружение с потерей сознания.
- Острая стадия – наиболее опасный и решающий период развития инфаркта, длится несколько суток. В этот период может произойти:
- разрыв сердечной мышцы;
- закупорка коронарного сосуда тромбом;
- нарушение кровообращения мозга.
- Повышается температура тела, резко возрастает уровень лейкоцитов.
Подострая стадия – начало затихания патологического процесса, может занимать до 1 месяца. В это время необходимо добиться снижения температуры и уровня лейкоцитов до нормальных значений, восстановить кровообращение, запустить процессы регенерации тканей и не допустить развития постинфарктного синдрома.
Постинфарктная стадия – завершающий этап развития патологии с периодом активного формирования рубцовой ткани на месте повреждения. Именно на этой стадии следует ждать возможных осложнений. Если все проходит благополучно, состояние пациента быстро приходит в норму.
Внимание! Без должного ухода и репаративной терапии у 35% пациентов в течение 3-х лет может наблюдаться повторный инфаркт.
- Формы и типы поражений миокарда
- В зависимости от объема повреждений различают:
- мелкоочаговый инфаркт – поражает небольшой участок миокарда и редко ведет к тяжелым последствиям;
- крупноочаговый инфаркт – симптомы более серьезные, поражение значительной площади сердечной мышцы требует длительного лечения, часто приводит к осложнениям и в течение 6-12 недель может рецидивировать, возможен летальный исход.
- Клиническая картина ИМ разнообразна, что послужило причиной выделения клинических вариантов начала заболевания.
• Ангинальный вариант – типичная форма заболевания, которая проявляется интенсивной давящей или сжимающей болью за грудиной продолжительностью более 30 мин, не купирующийся приемом таблетированных или аэрозольных форм нитроглицерина.
Достаточно часто отмечается иррадиация болей в левую половину грудной клетки, челюсть, спину, левую руку. Данный симптомокомплекс встречается у 75-90% больных.
Часто болевой синдром сопровождается чувством тревоги, страхом смерти, слабостью, обильным потоотделением.
• Астматический вариант – заболевание манифестирует появлением одышки или удушья, положением ортопноэ, сердцебиением. Болевой компонент мало выражен или отсутствует.
При тщательном расспросе больной может отметить, что боль была и даже предшествовала развитию одышки.
Частота развития астматического варианта достигает 10% в старших возрастных группах и при повторных инфарктах миокарда.
• Гастралгический (абдоминальный) вариант – атипичная локализация боли в области мечевидного отростка или верхних квадрантах живота, которая, как правило, сочетается с диспепсическим синдромом (икота, отрыжка, тошнота, повторная рвота), динамической непроходимостью кишечника (вздутие живота, отсутствие перистальтики), редко отмечается диарея. Иррадиация болей чаще происходит в спину, лопатки. Гастралгический вариант чаще наблюдается у больных нижним ИМ и частота не превышает 5% всех случаев болезни.
• Аритмический вариант – главной жалобой больного является сердцебиение, перебои в работе сердца, «замирание» сердца. Боли отсутствуют или не привлекают внимания больного.
Одновременно возможно развитие резкой слабости, синкопального состояния или других симптомов ухудшения мозгового кровотока из-за снижения АД. У части больных отмечается появление одышки вследствие падения насосной функции сердца.
Частота аритмического варианта колеблется в пределах 1-5% случаев.
• Цереброваскулярный вариант – на первое место в клинической картине заболевания выходят симптомы ишемии головного мозга: головокружение, дезориентация, обморок, тошнота и рвота центрального происхождения.
Появление очаговой неврологической симптоматики может полностью замаскировать клинические признаки ИМ, который удается диагностировать только с помощью ЭКГ.
У части больных ухудшение кровоснабжения головного мозга может быть связано с развитием пароксизмальных тахикардий, брадиаритмий, побочными явлениями проводимой терапии (введение наркотических анальгетиков, гипотензивных препаратов, передозировка нитроглицерина). Частота развития цереброваскулярного варианта ИМ увеличивается с возрастом, не превышая 5-10% от общего числа.
• Малосимптомный вариант – случайное обнаружение перенесенного ИМ при электрокардиографическом исследовании.
Однако при ретроспективном анализе 70-90% больных указывают на появление предшествующей немотивированной слабости, ухудшение настроения, появление дискомфорта в грудной клетке или учащение приступов стенокардии, преходящую одышку, перебои в работе сердца или другие симптомы, которые, впрочем, не заставили больных обратиться к врачу.
Такая ситуация чаще отмечается у пациентов старших возрастных групп, страдающих сахарным диабетом. В целом, малосимптомные формы инфаркта миокарда встречаются с частотой от 0,5 до 20%.
- Типичной формой острого ИМ является ангинальная.
- Выделение различных форм развития заболевания увеличивает вероятность постановки правильного диагноза и оказания адекватного лечения.
- Диагностика инфаркта
Своевременный и грамотный диагноз способен спасти жизнь пациенту. При немедленно начатом лечении есть шанс восстановить функциональную активность сердца даже при обширном поражении.
Внимание! При врачебном опросе очень важно описывать любые субъективные ощущения, даже самые незначительные. Также необходимо предоставить исчерпывающую информацию о своем здоровье в целом.
- Основные методы диагностики – инструментальное обследование и лабораторные тесты.
- Проводят:
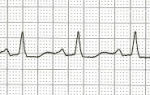
- ЭКГ – график с рабочими характеристиками сердечных структур помогает выявить основную зону инфаркта; определяет частоту и ритм сердцебиения, наличие тромбоэмболий, изменений сердечной мышцы и др;
- эхокардиографию (УЗИ) – выявляет сбой сократимости сердечной мышцы и локализацию патологического очага;
- сцинтиграфию миокарда (радиоизотопное исследование) – принцип работы метода в том, что радиоизотопное вещество накапливается в зоне повреждения;
- коронарографию – определяет состояние сосудов сердца и наличие тромбов;
- позитронно-эмиссионную томографию – для выявления участков мышечной ткани с нарушением кровообращения;
- МРТ, КТ – для формирования общей картины структур сердца – размер, состояние камер, наличие гипертрофий, тромбов.
- Лабораторные исследования включают общий и биохимический анализ крови, а также тесты с определением кардиоспецифических маркеров – ферментов, которые высвобождаются в кровь при повреждении тканей сердечной мышцы.
Кардиоспецифические тесты:
тропониновый тест – наиболее чувствителен при остром процессе, стандарт быстрого выявления некротических изменений в сердечной мышце. Чем выше концентрация, тем больше очаг некрозных изменений. Уровень фермента начинает повышаться через 3-4 часа после приступа и достигает пиковых значений через 48 часов;
- миоглобиновый тест – миоглобин начинает повышаться через 2-3 часа и достигает максимума через 10 часов, его концентрация зависит от пола – у мужчин она при равном объеме поражений будет выше;
- лактатдегидрогеназный тест – определяет уровень ЛДГ-1, который выбрасывается в кровь через 8 часов после приступа и достигает наибольших значений через 3 суток;
- креатинфосфокиназный тест – выявляет МВ-фракцию креатинфосфатокиназы; ее значения повышаются через 4-8 часов, достигая максимума через сутки, но быстро опадают;
аспартатаминотрансферазный (АСТ) тест – наименее специфичный тест, так как АСТ в больших количествах содержится в других органах и тканях; применяют как дополнительный показатель острого состояния. при котором его уровень может повысится в 5-20 раз от нормы.
- Общий и биохимический анализы крови выявляют:
- увеличение уровня лейкоцитов;
- повышение СОЭ;
- «воспалительные» белки – С-белок, фибриноген, гамма-глобулин и др.
- Лечение
- Для получения наилучшего результата, лечение инфаркта миокарда следует начинать как можно скорей.
- Первая помощь при инфаркте
- При обнаружении симптомов прединфарктного состояния или свершившегося инфаркта, первое, что следует сделать – вызвать «скорую помощь»:
- 103 – телефон медслужбы;
- 112 – единый номер экстренных служб.
- Эти номера действуют как для мобильных, так и для стационарных телефонов.
- До прибытия кардиобригады:
- отстраните пострадавшего от любой физической нагрузки;
- уложите его в постель, слегка приподняв изголовье;
- ослабьте стягивающую одежду – расстегните ворот блузки/рубашки, ремень, снимите узкую обувь;
- постарайтесь успокоить человека – поговорите с ним, дайте выпить воды;
- если нет негативной реакции на аспирин, дайте 1-2 таблетки, чтобы замедлить рост тромба;
- обеспечьте доступ свежего воздуха в помещение – откройте окна, двери;
- контролируйте АД и пульс, дожидаясь приезда «скорой»;
- при потере сознания выполняйте сердечно-легочную реанимацию.
Важно! При высоком АД, если пострадавший принимает нитроглицерин, положите под язык таблетку. Если пациент не сталкивался с этим препаратом, а также при невысоких значениях АД, использование нитроглицерина может сильно снизить давление.
Профилактика
Учитывая тяжесть последствий инфаркта, намного перспективнее направить свои усилия на его предотвращение.
- В список основных профилактических мер входят:
- коррекция рациона питания – исключите жирные, жареные, копченые, соленые и сладкие блюда; отдавайте предпочтение растительным маслам с высоким содержанием ЛПВП (льняное, горчичное, кедровое), свежей рыбе и морепродуктам, свежим овощам, фруктам, ягодам, орехам и семенам, цельнозерновым крупам, мясу, птице и молочным продуктам с низким процентом жирности;
- поддержание режима физической активности – занимайтесь кардиотренировками, фитнесом, плаванием; практикуйте вечерние прогулки или пробежки, старайтесь почаще бывать на свежем воздухе – это не только способствует сжиганию жиров, но и укрепляет сердечную мышцу, поддерживает сосуды в тонусе;
- откажитесь от вредных привычек;
- старайтесь избегать длительных стрессов и психологических перегрузок;
- Периодически отслеживайте показатели липидограммы, уровень сахара, значения артериального давления.
На заметку! Диабет тесно связан с атеросклерозом – там, где имеется одна патология, незримо присутствует тень другой. Поэтому для тех, кто находится в зоне риска, следует утроить внимание за показателями крови. И, конечно же, не забывайте о профилактических осмотрах у специалиста.
Алмазова Е. В., врач-кардиолог, заведующая пульмонологическим отделением, ГБУ РО «ОКБ им. Н.А. Семашко»
Классификация инфаркта миокарда
Автор материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
На сегодняшний день расширенная классификация инфаркта миокарда помогает четко определить прогноз течения болезни и ее стадию, что позволяет определить правильную тактику лечения.
Так, по объему поражения выделяют:
- мелкоочаговый инфаркт – некроз образуется на небольшой площади миокарда;
- крупноочаговый инфаркт – некроз поражает несколько стенок сердечной мышцы.
С учетом глубины поражения существуют такие виды инфаркта миокарда:
- субэпикардиальный – некроз расположен ближе к внешней поверхности миокарда;
- субэндокардиальный – некроз расположен ближе к внутренней оболочке сердца;
- интрамуральный – очаг располагается внутри сердца;
- трансмуральный – некроз захватывает внутреннюю и внешнюю оболочки миокарда.
Инфаркты миокарда классифицируют по по ЭКГ-изменениям:
- не-Q-инфаркт без подъема сегмента ST;
- Q-инфаркт с подъемом сегмента ST.
По локализации очага некроза выделяют:
- базальный;
- верхушечный;
- перегородочный;
- правожелудочковый;
- левожелудочковый.
Согласно кратности и срокам развития инфаркты бывают:
- первичные;
- рецидивирующие – развиваются в течение 2 месяцев на месте первичного;
- продолженные – также развиваются на протяжении 2 месяцев, но в другом месте;
- повторные – возникают спустя 2 месяца после первичного инфаркта, могут поражать любую часть миокарда.
И, наконец, по этапам развития инфаркта определяют:
- острейший – начало поражения миокарда до 6 часов;
- острый – некротический очаг образуется на протяжении 6 часов – 7 суток;
- подострый – период стабилизации размеров некроза, характеризуется исчезновением области ишемического повреждения миокарда;
- рубцующийся – развивается от 7 –до 28 дней;
- рубец – образуется спустя 28 суток с момента возникновения инфаркта.
Многие кардиохирурги считают неправильной систематизацию инфаркта миокарда на мелко- и крупноочаговый. Согласно классификации ВОЗ инфарктом миокарда принято считать только крупноочаговые некрозы сердечной мышцы.
При проведении комплексного лечения в расчет берутся три основные классификации инфаркта миокарда. В первую очередь учитывается глубина поражения миокарда, что определяется на основании данных, полученных при электрокардиографическом исследовании. Также существенным является определение инфаркта миокарда по локализации и клиническому течению.
Основные направления деятельности центра эндоваскулярной хирургии а также другие популярные материалы: Методика ЭМА при лечении миомы матки Методика эмболизации простатических артерий при аденоме Проведение эмболизации на аденоме простаты
Инфаркт миокарда
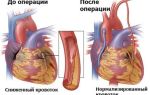
- Инфаркт миокарда почти всегда развивается на фоне атеросклероза сосудов сердца, т.н. коронарных артерий. При нарушении целостности атеросклеротической бляшки в просвете сосуда образуется тромб, что ведет к внезапному прекращению кровотока в артерии сердца и инфаркту сердечной мышцы.
- Очень редко острое нарушение кровоснабжения сердечной мышцы может произойти во время длительного спазма венечных артерий, например, во время физической или психо-эмоциональной перегрузки.
В ЦЭЛТ вы можете получить консультацию специалиста-кардиолога.
- Первичная консультация – 3 500
- Повторная консультация – 2 300
Записаться на прием
Развитию инфаркта способствуют такие факторы курение, избыточная масса тела, неправильное питание, недостаточная физическая активность, постоянные стрессы, злоупотребление алкоголем, кокаином.
Виды инфаркта миокарда
По анатомической локализации выделяют инфаркты передний, боковой, нижний, задний, верхушечный и перегородочный инфаркты миокарда, а также различные их сочетания.
По объёму поражения, в настоящее время, инфаркты подразделяются в зависимости от изменений на электрокардиограмме (ЭКГ):
- Q-образующий инфаркт — при котором, на ЭКГ появляются значительные изменения (патологический зубец Q), при этом наблюдается значительное поражение миокарда, такой инфаркт также называют крупноочаговым или трансмуральным, т.е. проникающим сквозь всю толщу сердечной мышцы.
- Q-не образующий инфаркт, когда, очаг поражения, обычно, имеет меньший размер, чем при крупноочаговом инфаркте миокарда.
Признаки инфаркта
Основной симптом инфаркта миокарда – сильная жгучая, давящая боль за грудиной. Она может распространяться в левую или правую половину груди, в область шеи, в руку, в нижнюю челюсть, под лопатку (встречаются разные варианты). Болевой синдром сохраняется длительно, не снимается нитроглицерином.
Другие симптомы, которые могут возникать:
- бледность;
- холодный липкий пот;
- одышка;
- страх смерти;
- снижение артериального давления;
Реже боль при инфаркте миокарда может возникать в других областях:
- в верхней части живота, с икотой, вздутием живота, тошнотой, рвотой — абдоминальная форма;
- в руке, плече, нижней челюсти;
- инфаркт миокарда может проявляться головокружениями, нарушениями сознания — церебральная форма;
Кроме вышеуказанных признаков иногда инфаркт миокарда проявляется нарастающей одышкой и напоминают приступ бронхиальной астмы. Кроме того, у людей страдающих сахарным диабетом, иногда, встречается безболевая форма инфаркта миокарда.
Осложнения инфаркта миокарда
В первые часы острого инфаркта миокарда высока опасность развития жизнеугрожающих нарушений ритма сердца, вплоть до остановки сердца. Во время приступа может развиться сердечная недостаточность – неспособность сердца адекватно справляться с насосной функцией. Это одно из наиболее тяжелых осложнение инфаркта, способное приводить к гибели пациента.
В течение ближайших при инфаркте миокарда дней могут развиваться:
- различные виды аритмий;
- шок – опасное для жизни состояние, характеризующее резким падением артериального давления, что ведет к нарушению кровоснабжения всех органов и тканей;
- сердечная недостаточность;
- аневризма сердца – выпячивание в области участка гибели миокарда, затрудняющее работу сердца;
- образование тромбов, которые затем могут отрываться и попадать с током крови в разные органы, перекрывая кровоток в мелких сосудах;
- нарушение функции желудка и кишечника, гастрит, язва.
Диагностика
Диагностика инфаркта миокарда осуществляется на основе данных, полученных во время осмотра врачом, а также инструментальных исследований:
- ЭКГ – основной метод быстрой диагностики инфаркта миокарда. По данным ЭКГ можно определить вид и давность инфаркта, размеры и расположение очага.
- Биохимический анализ крови. Во время приступа и после него в крови появляются специфические ферменты и продукты распада мышечной ткани сердца;
- Эхокардиография — ультразвуковое исследование сердца, позволяет определить зоны пониженной сократимости миокарда и определить способность сердца перекачивать кровь.
- Коронарография — введение специального раствора (контрастного вещества) в венечные артерии, который задерживает рентгеновские лучи. Коронарография является наиболее точным и достоверным способом диагностики ишемической болезни сердца (ИБС), позволяя определить характер, место и степень сужения или закупорки коронарной артерии. Этот метод является «золотым стандартом» в диагностике ИБС и позволяет решить вопрос о выборе и объёме лечения с первых часов развития инфаркта миокарда.
В многопрофильной клинике ЦЭЛТ диагностика и контроль эффективности лечения осуществляются при помощи современного оборудования.
Лечение
Симптомы, которые сопровождают инфаркт миокарда весьма разнообразны. При подозрении на инфаркт миокарда самым разумным действием будет срочное обращение к врачу, а не самодиагностика или самолечение.
При инфаркте миокарда лечение должно начаться как можно раньше, необходимо сразу вызвать бригаду «Скорой помощи». До приезда бригады рекомендуется принять положение сидя, желательно на кресле со спинкой, или полулёжа. Тугую мешающую одежду расстёгивают, ослабляют галстук.
Необходимо немедленно принять нитроглицерин под язык. Если в течение 5 минут боли уменьшиться повторить прием. Желательно разжевать 300 мг аспирина. Важно разжевать таблетку, иначе аспирин не подействует достаточно быстро. В случае остановки сердца немедленно начинают сердечно-лёгочную реанимацию.
Её применение многократно увеличивает шансы больного на выживание. Пациентов с подозрением на инфаркт миокарда обязательно доставляют в клинику. После подтверждения диагноза лечение продолжается в отделении интенсивной терапии.
Не стоит медлить с вызовом «скорой медицинской помощи», так как больного необходимо госпитализировать в стационар не позднее 6 часов от начала болевого приступа, чтобы избежать необратимых изменений миокарда и возможных ранних осложнений.
Если есть возможность, то больного с инфарктом миокарда следует госпитализировать в стационар, где неотложно проведут коронарографию, а также проведут баллонную ангиопластику (раскрытие сосуда) и стентирование (имплантация металлического каркаса) пораженной артерии, то есть комплекс мероприятий, воздействующих непосредственно на причину сосудистой катастрофы.
Схема стационарного медикаментозного лечения инфаркта миокарда:
- Введение сильных обезболивающих. Как правило, используются наркотические средства.
- Введение препаратов, снижающих свертываемость крови и способствующих рассасыванию тромбов.
- Внутривенное введение нитроглицерина.
- Внутривенное введение препаратов, уменьшающих потребность миокарда в кислороде.
- Снижения артериального давления и уменьшения нагрузки на сердце.
- Оксигенация (подача увлажненного кислорода).
- Непрерывное мониторирование ЭКГ и контроль анализов крови.
В многопрофильной клинике ЦЭЛТ созданы условия для максимально эффективного лечения инфаркта миокарда и его последствий, имеется всё необходимое для борьбы с этим состоянием и возможными осложнениями.
Особенности острого инфаркта миокарда и его симптомы | КРАСНОЯРСКАЯ ГОРОДСКАЯ ПОЛИКЛИНИКА № 7
Острый инфаркт миокарда – омертвение участка сердечной мышцы, вызванное расстройством кровообращения. Инфаркт является одной из главных причин инвалидности и смертности среди взрослого населения.
Причины и механизмы сосудистой несостоятельности сердца
Инфаркт можно считать острой формой ишемической болезни сердца либо ее осложнением.
Особенности работы сердца – постоянные сокращения миокарда – обусловливают очень высокий уровень обменных процессов в его клетках, большое потребление кислорода и питательных веществ.
Такой режим деятельности требует бесперебойного притока высокооксигенированной (богатой кислородом) крови, что обеспечивается разветвленной сетью сердечных сосудов, начинающихся от аорты в виде коронарных (венечных) артерий.
Обратной стороной эффективности сердечной мышцы является ее высокая чувствительность к кислородному голоданию. При нарушении питания в миокарде развиваются патологические явления, очень быстро принимающие необратимый характер.
Если недостаток притока крови не носит критический характер, возникает обратимая ишемия (малокровие) участка сердечной мышцы, что проявляется стенокардитическими болями за грудиной.
При полном прекращении поступления крови к определенному участку развивается каскад патологических процессов – идет накопление токсических продуктов обмена, которые не выводятся, переход на анаэробный (бескислородный) режим работы с использованием внутренних энергетических запасов клеток.
Собственные запасы энергоносителей (глюкозы и АТФ) очень быстро (примерно за 20 минут) истощаются, и обескровленный участок сердечной мышцы погибает.
Это и есть инфаркт миокарда – некроз, размеры которого зависят от уровня перекрытия сосуда (крупной или мелкой ветви), скорости наступления ишемии (при постепенном прекращении подачи крови возможна частичная адаптация), возраста пациента и многих других факторов.
Например, острый трансмуральный инфаркт миокарда (с некрозом все толщи сердечной мышцы), имеющий очень тяжелое течение, развивается при окклюзии (перекрытии) крупной ветви коронарного сосуда.
Среди причин нарушения кровоснабжения миокарда чаще всего встречается блок просвета сосуда атеросклеротической бляшкой или тромбом (эти явления могут сочетаться). Кроме того, возможен резкий спазм коронарных артерий под действием физических (холода) или химических (ядов, лекарств) факторов.
Тяжелые анемии, при которых происходит резкое уменьшение содержания в крови гемоглобина, а, следовательно, ее способности к транспорту кислорода, тоже могут служить причиной ишемии миокарда. Несоответствие кровоснабжения возросшим потребностям встречается при резкой гипертрофии сердечной мышцы – кардиомиопатии.
Предрасполагающие факторы развития инфаркта
Некоторые заболевания и патологические состояния являются факторами повышенного риска в плане развития острой ишемии миокарда. К ним относятся:
- Сахарный диабет.
- Гипертоническая болезнь.
- Ишемическая болезнь сердца (ИБС), проявляющаяся приступами стенокардии (особенно ее нестабильные формы).
- Повышенное содержание в крови холестерина и некоторых фракций липопротеинов.
- Чрезмерная масса тела.
- Курение.
- Злоупотребление алкоголем.
- Погрешности в диете (большое потребление соли, животных жиров).
- Сердечная аритмия.
- Длительные стрессовые ситуации.
- Возраст старше 60 лет (хотя в последние годы наблюдается «омоложение» инфаркта).
- Мужской пол (после 70 лет количество мужчин и женщин, страдающих инфарктом, выравнивается).
Классификация ишемического повреждения миокарда
Существуют различные критерии классификации инфаркта. Некоторые из них:
- По размерам зоны повреждения – крупноочаговый и мелкоочаговый.
- По глубине повреждения сердечной мышцы – трансмуральный (на всю толщу сердечной стенки), интрамуральный (некроз в толще стенки), субэндокардиальный (повреждение внутреннего слоя), субэпикардиальный (наружного слоя).
- По топографии – левожелудочковый (передней стенки, задней и боковой стенок, межжелудочковой перегородки), правожелудочковый.
Симптоматика инфаркта
В развитии патологического процесса выделяются несколько периодов, каждый из который имеет свою продолжительность и симптомы.
Предынфарктный период может длиться от нескольких минут до месяцев. Для него характерно учащение приступов стенокардии и усиление их интенсивности.
Острейший период, в котором происходит развитие ишемии и некроз сердечной мышцы, длится до нескольких часов. Может иметь типичный и атипичный вариант течения.
Болевой, или ангинозный вариант, является типичным (около 90% всех случаев). Характеризуется болью за грудиной высокой интенсивности жгучего или давящего характера, которая может иррадиировать (отдавать) в левые конечности, челюсть, шею.
Может появиться страх смерти, потливость, побледнение или покраснение кожи лица, одышка. Выраженность боли зависит от величины зоны поражения – крупноочаговый инфаркт вызывает более тяжелые симптомы, чем мелкоочаговый.
Боль не купируется приемом нитроглицерина.
Атипичные варианты могут протекать по астматическому типу (иметь симптомы приступа бронхиальной астмы), абдоминальному (с симптомами острого живота), аритмическому (в виде приступа сердечной аритмии), церебральному (с нарушением сознания, головокружением, параличами, расстройством зрения).
Острый период длится около 10 дней. Зона некроза окончательно оформляется и отграничивается, начинается всасывание продуктов распада и формирование рубца. Болевой синдром исчезает или уменьшается. Возможно повышение температуры, явления гипотензии и сердечной недостаточности.
Подострый период (около двух месяцев) – стадия формирования и уплотнения рубца. Болевой синдром отсутствует, состояние постепенно улучшается. Самочувствие в данном периоде во многом определяется характером и объемом изменений, произошедших в сердечной мышце.
- Постинфарктный период, или реабилитация (до полугода), характеризуется отсутствием клинических и лабораторных признаков инфаркта (сохраняются изменения на ЭКГ – они останутся пожизненно), однако в этой фазе возможно развитие сердечной недостаточности, стенокардии напряжения и повторного инфаркта.
- Осложнения инфаркта миокарда
- Острая ишемия миокарда, сама по себе являясь тяжелым состоянием, может еще более утяжеляться присоединением осложнений.
- Наиболее частые осложнения:
- Нарушения сердечного ритма (пароксизмальная тахикардия, экстрасистолия, мерцательная аритмия). Такая ситуация, как появление мерцания желудочков с переходом в их фибрилляцию, может стать причиной гибели пациента.
- Сердечная недостаточность связана с нарушением деятельности левого желудочка по перекачиванию крови по сосудам. Она может привести к отеку легких, кардиогенному шоку и смертельному исходу на фоне резкого падения давления и прекращения почечной фильтрации.
- Тромбоэмболия легочной артерии способна привести к пневмонии, инфаркту легкого и смерти.
- Тампонада сердца может произойти при разрыве сердечной мышцы в зоне инфаркта и прорыве крови в полость перикарда. Состояние является опасным для жизни, при котором требуется неотложная помощь.
- Острая аневризма сердца – выбухание участка рубцовой ткани при обширном поражении миокарда. В дальнейшем может стать причиной развития сердечной недостаточности.
- Тромбоэндокардит – отложение фибрина на внутренней поверхности сердца. Его отрыв способно стать причиной инсульта, мезентериального тромбоза (закрытия ветви сосуда, питающего кишечник) с последующим омертвением участка кишки, повреждения почек.
- Постинфарктный синдром – общее название отдаленных осложнений (перикардита, плеврита, артралгии).
- Диагностика инфаркта
- В диагностике инфаркта имеют значение данные анамнеза (обстоятельства течения заболевания и предшествующей жизни, выясняемые при опросе больного и его родственников), лабораторных и инструментальных методов исследования.
- Анамнез
Выясняются имевшиеся в прошлом приступы болей за грудиной различной частоты и интенсивности, факторы риска (курение, стрессы, хронические болезни). При осмотре возможно выявление избыточного веса, косвенных признаков повышенного давления (капиллярная сеть на лице) и др. Загрудинная боль, длящаяся более 20 минут, считается одним из диагностических критериев инфаркта.
Лабораторные методы
Лабораторные методы исследования при инфаркте выявляют следующие изменения:
- Клиника крови. Лейкоцитоз (увеличение количества лейкоцитов), повышение СОЭ.
- Биохимия крови. Повышение активности ферментов АлТ, АсТ, ЛДГ, креатинкиназы, миоглобина, что является показателем повреждения сердечной мышцы. Возможно изменение уровня электролитов, железа.
Инструментальные методики исследования
- ЭКГ – характерные признаки инфаркта (отрицательный зубец T, патологический комплекс QRS и др.). Снятие кардиограммы в разных отведениях помогают определить локализацию некротического очага (например, передней или задней стенки левого желудочка и т.п.).
- ЭхоКГ – локальное (ограниченное) нарушение сократимости пораженного желудочка.
- Коронарная ангиография – выявляется сужение или перекрытия сосуда, питающего миокард. Следует отметить, что при проведении данного метода исследования его можно использовать и для оказания помощи (после подачи контрастного вещества через тот же катетер в сосуд вводится лекарственный препарат или устанавливается стент-расширитель).
Лечение инфаркта миокарда
Неотложная помощь (проводится непосредственно во время болевого приступа и далее в специализированной клинике):
- Обеспечение больному полного покоя.
- Дача сублингвально (под язык) нитроглицерина и корвалола внутрь.
- Немедленная транспортировка для дальнейшего лечения в отделение кардиологической реанимации (желательно на специализированном реанимационном транспорте).
Специализированное лечение
- Купирование болевого синдрома (применяются наркотические анальгетики и нейролептики).
- Растворение тромба, находящегося в коронарном сосуде, путем введения специальных тромболитических средств (стрептаза, кабикиназа). Метод очень эффективен, но имеет ограниченность по времени – помощь должна быть оказана в течение первого часа после приступа, в дальнейшем процент спасенной массы миокарда стремительно падает.
- Антиаритмические препараты.
- Улучшение обменных процессов в сердечной мышце.
- Снижение объема циркулирующей крови для уменьшения нагрузки на сердце.
- Хирургические методы лечения – баллонная ангиопластика коронарных сосудов, введение стента (трубчатой распорки), аортокоронарное шунтирование (обеспечение обходного кровотока путем наложения шунта на поврежденный сосуд).
- Антикоагулянты (гепарин, аспирин) для уменьшения свертывания крови и профилактики тромбообразования.
Прогноз при инфаркте всегда серьезный и зависит от объема пораженного миокарда, локализации некротического очага (например, при вовлечении в зону повреждения проводящей системы сердца прогноз ухудшается), возраста пациента, сопутствующих заболеваний, своевременности лечения, наличия осложнений и др. Высок процент остаточных явлений и возникновения инвалидности.
После прохождения острого периода пациентам показана реабилитация с постепенным повышением уровня нагрузок. В дальнейшем необходимо врачебное наблюдение, профилактический прием антиангинальных препаратов.
Профилактикой инфаркта служит отказ от вредных привычек, борьба с избыточным весом, рациональный режим питания, труда и отдыха, своевременное лечение при появлении стенокардитических болей.
Четвертое универсальное определение инфаркта миокарда (Европейское Общество Кардиологов 2018)
Универсальные определения повреждения миокарда и инфаркта миокарда
| Определение повреждения и инфаркта миокарда |
| Термин «повреждение миокарда» может быть использован при повышении уровня кардиального тропонина выше 99 перцентиля от верхней границы нормы. Повреждение миокарда считают острым, если отмечается нарастание или снижение уровня тропонина. |
| Критерии острого инфаркта миокарда (1, 2 и 3 типов). |
Термин «инфаркт миокарда» следует использовать при выявлении повреждения миокарда в сочетании с клиническими доказательствами ишемии миокарда. Нарастание и/или снижение уровня сердечного тропонина (при условии, что хотя бы одно значение превышало 99 перцентиль от верхней границы нормы) должно сочетаться хотя бы с одним признаком из нижеперечисленных:
|
| Критерии перипроцедуральных инфарктов миокарда (4 и 5 типов) |
4 тип ИМ – связанный с чрескожным коронарным вмешательством (ЧКВ), 5-й тип – связанный с коронарным шунтированием (КШ). Перипроцедуральным считается ИМ, развившийся в течение 48 часов после операции. В случае ИМ 4 типа диагноз подтверждается при пятикратном повышении уровня тропонина (от 99 перцентиля от верхней границы нормы), в случае ИМ 5 типа – при десятикратном повышении уровня тропонина (при условии, что исходно уровень тропонина находился в пределах нормальных значений). У пациентов с исходно повышенным уровнем сердечного тропонина, у которых его уровень достаточно стабилен (колеблется в пределах 20% величины) или снижается, для верификации диагноза необходимо большее, чем в 5 раз (или в 10 раз для КШ) повышение уровня тропонина; от исходно повышенного уровня тропонин должен повыситься более чем на 20%. Кроме того, должен быть выявлен хотя бы один признак из нижеперечисленных:
|
| Критерии ранее перенесенного бессимптомного/своевременно не диагностированного ИМ |
Один из следующих критериев позволяет диагностировать перенесенный ранее ИМ:
|
- Новые концепции, сформулированные в данном документе:
- – принципиальное разделение понятий «инфаркт миокарда» и «повреждение миокарда» (в том числе, разделение этих понятий для процессов, осложняющих процедуры реваскуляризации миокарда);
- – необходимость учитывать процессы электрического ремоделирования («память сердца») при оценке признаков нарушения реполяризации у пациентов с тахиаритмиями и искусственной стимуляцией, а также частотно-зависимыми нарушениями проведения;
- – целесообразность использования МРТ для дифференцировки причин повреждения миокарда;
- – возможность использования КТ-ангиографии при подозрении на ИМ.
- Обновленные концепции:
- – ИМ 2 типа целесообразно выделять, поскольку у таких пациентов отличаются как подходы к лечению, так и прогноз;
- – ИМ 3 типа важно отделять от понятия «внезапная сердечная смерть»
- – подчеркивается целесообразность использования высокочувствительного сердечного тропонина; рассматриваются диагностические принципы с поправкой на применение данного нового маркера повреждения миокарда;
- – не связанная с изменениями ЧСС блокада правой ножки пучка Гиса в сочетании со специфическими признаками нарушения реполяризации рассматривается как признак ишемии миокарда;
- – элевация сегмента ST в отведении aVR (c типичным паттерном нарушения реполяризации) рассматривается как эквивалент ИМ с подъемом сегмента ST;
- – подчеркивается возрастающая роль различных визуализирующих методик (включая МРТ) в диагностике ИМ.