Сердечно-сосудистые заболевания являются наиболее частой причиной смерти. Опасность могут представлять как структурные, так и функциональные патологии сердца. Желудочковая аритмия, возникающая на фоне первичных болезней сердца, характеризуется неправильным ритмом активности сердечной мышцы. Эта патология часто становится причиной тяжелых осложнений.
Что такое желудочковая аритмия?
Желудочковая аритмия – это нарушение сердечного ритма, вызванное аномальными электрическими сигналами в нижних отделах сердца. В результате может измениться последовательность, скорость и частота сердечных сокращений. Возникновение патологического ритма в миокарде желудочков обуславливает особый характер этой формы заболевания.
Сердечный ритм регулируется с помощью внешних и внутренних факторов. Само сердце может сокращаться автономно за счет генерации электрического импульса в синусовом узле, расположенном в области предсердий.
Импульс постепенно распространяется через проводящие пути на мышечную оболочку других отделов органа и вызывает сокращение. Естественный ритм работы сердца, обеспечиваемый активностью синусового узла, примерно составляет от 60 до 100 ударов в минуту.
Желудочковая аритмия может стать причиной учащения сердцебиения или возникновения непостоянных сокращений.
8 (495) 320-21-03
Круглосуточно без выходных
Основные формы желудочковой аритмии:
- Желудочковая тахикардия – патология сердечной активности, характеризующаяся учащением сокращений. При этом миокард желудочков может начать сокращаться 100 и более раз в минуту. Такой ритм работы сердца обуславливает гемодинамические нарушения.
- Фибрилляция желудочков – резкие и хаотичные сокращения миокарда желудочков, не сочетающиеся с нормальным (синусовым) ритмом. Это крайне опасная форма аритмии. При фибрилляции желудочки могут сокращаться 300 и более раз в минуту.
- Трепетание желудочков – нарушение ритма сокращения желудочков, характеризующееся спонтанной активностью. Такая форма часто постепенно прогрессирует в фибрилляцию.
Внешние факторы регуляции работы сердца также могут вызвать учащение сокращений, однако это возникает при повышенной физической нагрузке и психологическом стрессе.
Усиленная работа скелетных мышц требует активного кровоснабжения, поэтому симпатическая нервная система стимулирует физиологическую тахикардию.
Патологическая форма тахикардии отличается местом возникновения (в миокарде желудочков) и неадекватностью.
Желудочковая аритмия сердца может быть кратковременной и постоянной. Частые и продолжительные приступы негативно сказываются на качестве жизни пациента и провоцируют возникновение тяжелых осложнений, включая инсульт и сердечную недостаточность. При этом заболевание может возникать и на фоне полного клинического благополучия. Идиопатическая форма, как правило, имеет более мягкое течение.
Причины возникновения
Врачам не всегда удается установить причину желудочковой аритмии. Предполагается, что нарушение ритма может быть связано с неправильным проведением электрических импульсов в миокарде желудочков.
Это может быть поражение терминальных проводящих путей или неправильная работа предсердно-желудочкового узла. Так или иначе, аритмия возникает на фоне структурных и функциональных патологий сердца.
Желудочковая аритмия часто обнаруживается у людей с первичными заболеваниями сердца. Также имеют значение метаболические заболевания и расстройства гуморальной системы. Заболевание может прогрессировать от редких приступов до хронической формы, существенно влияющей за здоровье пациента.
Возможные причины:
- Недостаток кислорода на фоне нарушения кровоснабжения. Это может быть ишемическая болезнь сердца и патология коронарных артерий.
- Инфаркт миокарда, в результате которого произошло повреждение проводящей системы сердца.
- Врожденные аномалии развития органа и его проводящих структур.
- Инфекционное поражение сердечной мышцы.
- Побочные эффекты лекарственных препаратов.
- Патология щитовидной железы.
- Токсическое повреждение сердца.
- Клапанная болезнь.
Также необходимо учесть следующие факторы риска возникновения аритмии:
- Перенесенная хирургическая операция на сердце.
- Высокое кровяное давление.
- Сахарный диабет и атеросклероз артерий.
- Прием наркотиков, алкоголизм и курение.
- Злоупотребление кофеином.
- Заболевания сердца в семейном анамнезе.
- Электролитные нарушения.
Аритмия, желудочковая экстрасистолия, фибрилляция и другие болезни имеют общие механизмы развития. При неустановленной этиологии заболевание называют идиопатическим.
Симптомы и признаки
Симптоматика зависит от формы болезни. Желудочковая аритмия может протекать в виде тахикардии и фибрилляции, поэтому клиническая картина, как правило, неоднородная. Бессимптомное течение также не является редкостью.
8 (495) 320-21-03
Круглосуточно без выходных
Симптомы и признаки желудочковой тахикардии:
- Боль в груди.
- Ощущение ускоренного сердцебиения.
- Головокружение.
- Тошнота и рвота.
- Нарушение дыхания.
- Потеря сознания.
При возникновении подобных симптомов рекомендуется обратиться к врачу.
Симптомы фибрилляции желудочков:
- Головокружение.
- Сильная загрудинная боль, похожая на приступ стенокардии.
- Потеря сознания.
- Остановка сердца.
Фибрилляция является гораздо более опасным состоянием, требующим немедленного лечения. Тем не менее кратковременные приступы могут протекать бессимптомно и не угрожать жизни пациента.
Таким образом, желудочковая аритмия, симптомы которой не всегда выражены, может иметь достаточно разнообразные проявления.
Диагностика болезни
При появлении симптомов и признаков расстройства сердечного ритма необходимо обратиться к кардиологу или терапевту. Пациент может также самостоятельно выявить изменение ритма во время приступа с помощью обычного тонометра. Частота сердечных сокращений больше 100 ударов в минуту во время физического и эмоционального покоя, как правило, указывает на наличие тахикардии.
Врач узнает жалобы, изучит анамнез и проведет физический осмотр. Метод аускультации (прослушивание) сердца помогает обнаружить признаки неправильного ритма во время приступа. Вторичные признаки могут указать на наличие осложнений болезни. Так, отек конечностей указывает на развитие сердечной недостаточности.
После физического осмотра необходимо подтвердить диагноз с помощью следующих инструментальных и лабораторных методов:
- Электрокардиография – метод записи электрической активности миокарда. Врач присоединяет датчики к телу и получает результаты в виде кардиограммы. Даже незначительные нарушения активности, включая экстрасистолию (добавочное сокращение), сразу обнаруживаются по результатам такого теста.
- Холтеровское исследование ЭКГ – метод длительной записи электрокардиограммы. Пациенту помещают на тело специальный переносной прибор на сутки или дольше. При появлении симптомов аритмии пациенту необходимо нажать на кнопку устройства или сделать соответствующую запись в журнале. Такой метод обследования помогает выявить редкие приступы болезни, поскольку желудочковая аритмия подчас имеет скрытую форму.
- Эхокардиография – визуализация сердца с помощью ультразвукового оборудования. Врач наблюдает орган на мониторе в режиме реального времени и оценивает эффективность насосной функции.
- Коронарная ангиография – оценка состояния сосудов, питающих сердце. Сужение или закупорка этих сосудов может вызвать ишемию с последующим развитием аритмии.
- Компьютерная и магнитно-резонансная томография – методы сканирования. Томография помогает обнаружить очаг поражения сердца, что может потребоваться для хирургического вмешательства.
- Нагрузочный тест – запись ЭКГ по время физической нагрузки. Как и в случае суточной записи кардиограммы, тест позволяет выявить скрытую форму болезни.
- Анализ крови. Такой тест необходим для обнаружения специфических ферментов в крови, указывающих на повреждение миокарда. Кроме того, часто назначается анализ на гормоны щитовидной железы для выявления вторичного источника аритмии.
Желудочковая аритмия диагностируется без затруднений при сочетании лабораторных тестов, ЭКГ и сканирования сердца.
Методы лечения и профилактика
Чтобы понять, как лечить желудочковую аритмию, необходимо установить форму болезни. Фибрилляция желудочков относится к угрожающим жизни состояниям, поэтому для лечения такой формы могут потребоваться следующие реанимационные мероприятия:
- Сердечно-легочная реанимация. Этот первичный метод помощи способствует поддержанию кровотока путем имитации работы мышечного насоса миокарда. Такой метод является эффективным способом доврачебной помощи при остановке сердца, вызванной фибрилляцией.
- Дефибрилляция – воздействие электрического удара, изменяющего ритм сердца. Такой метод купирования осуществляется в отделениях реанимации и интенсивной терапии.
Тахикардия и более мягкая форма фибрилляции лечатся медикаментозным и хирургическим путем.
К основным медикаментозным назначениям относят противоаритмические средства и антикоагулянты, необходимые для снижения риска инсульта на фоне фибрилляции.
В свою очередь, радиочастотная абляция при желудочковых аритмиях является основным хирургическим методом лечения. Также возможна установка искусственного водителя ритма.
Важно учитывать, что желудочковая аритмия, лечение которой может быть достаточно дорогостоящим, отлично поддается профилактике. Это, в первую очередь, здоровая диета, умеренная физическая активность, а также отказ от алкоголя и курения. Своевременное лечение болезней сердца также играет важную роль.
При первых признаках и симптомах аритмии рекомендуется обратиться к врачу для тщательной диагностики. Лечение под контролем специалиста помогает снизить риск опасных осложнений.
8 (495) 320-21-03
Круглосуточно без выходных
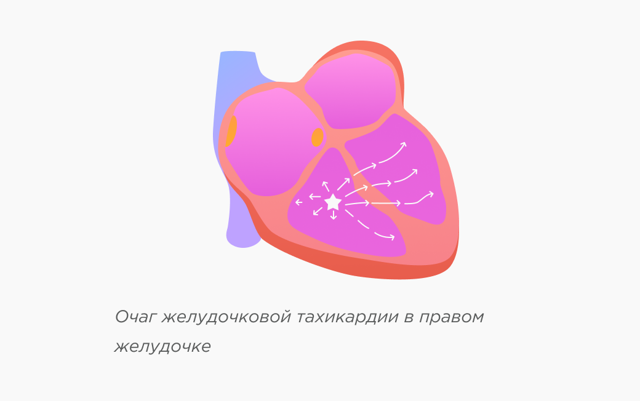
Желудочковая тахикардия
Желудочковая тахикардия — это нарушение ритма сердца, при котором очаг возбуждения, генерирующий электрические импульсы, находится в желудочках. Аномальные электрические сигналы заставляют сердце биться чаще, обычно более 100 ударов в минуту.
Желудочковая тахикардия чаще всего возникает у пациентов с органическими изменениями сердца, например, инфаркт миокарда, кардиомиопатия, миокардит. Рубцовая ткань создает аномальные электрические пути, заставляя сердце биться с высокой частотой. Иногда у людей без заболеваний сердца может развиться желудочковая тахикардия. Она легче поддается лечению и обычно не опасна для жизни.
По причине того, что во время желудочковой тахикардии сокращения желудочков не синхронизированы с предсердиями, возникает хаотичное сердцебиение, препятствующее достаточному наполнению кровью камер сердца, в результате чего, сердце не способно перекачать нужное количество крови к жизненно важным органам.
Это может привести к потере сознания. Однако клинические проявления желудочковой тахикардии могут различаться. Иногда короткие эпизоды желудочковой тахикардии могут длиться секунды и не вызывать каких-либо заметных симптомов.
В других случаях продолжительный эпизод (обычно более 30 секунд) может привести к серьезным симптомам, таким как:
Сердцебиение Головокружение Одышка Боль в груди Потеря сознания
Желудочковая тахикардия иногда представляет серьезную опасность, приводя к более тяжелому, жизнеугрожающему состоянию — фибрилляции желудочков. Это состояние, при котором желудочки сердца как будто бы дрожат и перекачивают очень малое количество крови. Фибрилляция желудочков — самая распространенная причина развития внезапной сердечной смерти.
Как диагностируется желудочковая тахикардия?
Диагностировать желудочковую тахикардию можно с помощью электрокардиограммы в момент приступа.
Для длительной записи электрокардиограммы при подозрении на желудочковую тахикардию используют холтеровский монитор — непрерывная запись ЭКГ в течение времени.
Могут потребоваться дополнительные обследования, такие как эхокардиография, МРТ сердца, стресс-тест или коронарография, чтобы определить наличие структурных заболеваний сердца.
Как лечить желудочковую тахикардию?
Очень важно, чтобы выявить причину желудочковой тахикардии для наиболее эффективного лечения.
Основные методы лечения желудочковой тахикардии следующие:
| Кардиоверсия | Антиаритмики | Кардиовертер-дефибриллятор | Радиочастотная катетерная аблация |
| Устойчивая желудочковая тахикардия нередко требует срочного лечения. Электрическая кардиоверсия — это процедура, при которой с помощью внешнего дефибриллятора и нанесения электрического тока происходит восстановление нормального ритма сердца. | Эти препараты при длительном приеме могут предотвращать новые приступы аритмии. Антиаритмики также могут использовать для срочного восстановления правильного ритма, тогда они вводятся внутривенно. | Пациентам с высоким риском развития желудочковой тахикардии имплантируют кардиовертер-дефибриллятор. Это устройство вживляется под кожу грудной клетки и при возникновении аритмии автоматически посылает в сердце электрический разряд, благодаря чему сердце возвращается к нормальному ритму. | Эта процедура используется для разрушения небольших участков сердечной ткани, ответственных за возникновение аритмии. Катетерная аблация может снизить количество эпизодов или полностью избавить от желудочковой тахикардии. У пациентов без патологии миокарда желудочковая тахикардия успешно лечится с помощью катетерной аблации и является терапией первой линии. Современные технологии позволяют хирургу точно выявить патологический путь аритмии и устранить аномальные сигналы, способствующие возникновению тахикардии. Процедура аблации желудочковой тахикардии при структурных заболеваниях сердца может быть более длительной и сложной. |
Среднее время прочтения — 3 минуты.
Желудочковые нарушения ритма сердца и внезапная сердечная смерть | Руководство по кардиологии | Компендиум
(О.С. Сычев, Т.В. Гетьман)
Несмотря на безусловные достижения в лечении заболеваний сердца, разработку новых и совершенных технологий диагностики и лечения, проблема внезапной сердечной смерти даже в развитых странах до сих пор остается нерешенной. Около 13% случаев смерти от всех причин возникают внезапно, а 88% из них обусловлены внезапной сердечной смертью. В развитых странах ежегодно внезапно умирает 1 из 1 тыс. взрослых лиц.
Причиной обращения экспертов к этой проблеме стало появление и накопление большого количества новых данных (по результатам больших рандомизированных и проспективных исследований) о внезапной смерти как у пациентов с ИМ и СН, так и у лиц с более редкими заболеваниями, при которых внезапная смерть также является частым осложнением.
Рекомендации по лечению желудочковых аритмий и профилактике внезапной сердечной смерти были предложены Европейским обществом кардиологов (ЕОК) в 2006 г. в качестве базовых для разработки национальных рекомендаций обществами — членами ЕОК.
Предложенные методы как первичной, так и вторичной профилактики базируются на четкой стратификации факторов риска, подтверждены результатами проведенных за последнее время международных мультицентровых исследований.
Конечно, соотношение стоимость/эффективность, а также возможности реального внедрения существующих подходов к профилактике внезапной сердечной смерти зависят от уровня общественного развития и медицинских технологий.
Поэтому использовать рекомендации в полном объеме в Украине сегодня невозможно (особенно относительно применения имплантированных искусственных кардиовертеров-дефибрилляторов).
Но, учитывая современные тенденции интеграции Украины с европейскими странами, отечественные специалисты должны быть ознакомлены со всеми новейшими технологиями, чтобы иметь возможность обсуждать с пациентом все существующие возможности для предотвращения смерти.
Современная клиническая терминология внезапной сердечной смерти
Термин «внезапная сердечная смерть» использовали на протяжении нескольких столетий и столько же времени велась полемика о его определении. Поводом для дебатов всегда был вопрос, когда неожиданную смерть следует называть внезапной и каким образом установить кардиальное происхождение смерти.
Было предложено несколько критериев для связи внезапной сердечной смерти с определенным видом таковой. Ключевые концепции, являющиеся центральными при определении внезапной смерти, — нетравматический характер случая и тот факт, что внезапная смерть неожиданна и мгновенна.
Чтобы уточнить термин «внезапная сердечная смерть», было введено слово «кардиальная». Дальнейшая субклассификация была создана с целью разграничения коронарного и некоронарного генеза внезапной сердечной смерти.
Вначале было предложено считать внезапной смертью случай с клиническими проявлениями до 24 ч, но в дальнейшем этот срок был уменьшен до 1 ч или даже мгновения, чтобы объяснить наиболее вероятный аритмический механизм внезапной смерти.
Вследствие этого появилось большое несоответствие в определениях, которые используют в разных клинических исследованиях. Проблемы, связанные с определением способа смерти, были предметом дебатов для многих авторов.
Очень сложно классифицировать случаи смерти, которые происходят без свидетелей, как, например, «найденный мертвым в кровати». Большинство авторов ошибались, относя такие события к внезапной сердечной смерти, даже потому, что часто невозможно определить, сколько времени пациент оставался живым или на протяжении какого периода он ощущал симптомы, предшествующие смерти.
- В рекомендациях ЕОК внезапную сердечную смерть определяют как «естественную смерть вследствие сердечных причин, которой предшествует внезапная потеря сознания на протяжении 1 ч от начала острых симптомов; возможно диагностирование предшествующего заболевания сердца, но время и способ наступления смерти неожиданные».
- В классификации сердечно-сосудистых заболеваний Ассоциации кардиологов Украины внезапная сердечная смерть нашла свое отражение и согласована с МКБ 10-го пересмотра:
- Внезапная сердечная смерть (аритмическая) — I46.1 (смерть, которая наступила на протяжении 1 ч после появления первых симптомов заболевания или существенного ухудшения состояния больного на фоне стабильного хронического течения заболевания):
- с восстановлением сердечной деятельности:
-
- фибрилляция желудочков;
- асистолия;
- электромеханическая диссоциация (отмечается по возможности);
- внезапная сердечная смерть (необратимая):
-
- фибрилляция желудочков;
- асистолия;
- электромеханическая диссоциация (отмечается по возможности).
Остановка сердца (смерть, которая наступила позже, чем через 1 ч после появления или увеличения выраженности симптомов заболевания):
- с восстановлением сердечной деятельности I45.0;
- остановка сердца (необратимая) I46.9.
В качестве примера — клинический диагноз: аритмогенная дисплазия ПЖ, стойкая мономорфная желудочковая тахикардия, внезапная сердечная смерть (аритмическая), необратимая (фибрилляция желудочков, асистолия, 6.12.2002).
Во многих случаях внезапная сердечная смерть является первым, но вместе с тем фатальным проявлением заболевания сердца, и потому основное направление исследований — поиск маркеров риска и путей эффективной профилактики внезапной сердечной смерти.
Клинические проявления внезапной сердечной смерти зависят от наличия определенного механизма.
Согласно результатам одного из исследований, среди общего количества 157 амбулаторных больных, которые перенесли внезапную сердечную смерть во время проведения холтеровского мониторирования, смертельные случаи были вследствие желудочковых фибрилляций — 62,4%, брадиаритмии — 16,5%, пируэт-тахикардии — 12,7%, первичной желудочковой тахикардии — 8,3%.
Изменение сегмента ST отмечено у 12,6%. Чем более точно установлен механизм, тем эффективнее могут быть профилактические меры.
Хоть и доказано, что в большинстве случаев внезапной смерти после ИМ основной причиной являются тахиаритмии, есть другие механизмы, которые могут приводить к внезапной смерти, например разрыв аорты, разрыв субарахноидальной аневризмы, разрыв сердца и его тампонада, массивная легочная эмболия и прочие. С другой стороны, смерть может все же быть аритмогенной по природе, но не возникает внезапно, например пациент, умирающий в больнице от гемодинамического коллапса и осложнений при стойкой желудочковой тахикардии.
ЭПИДЕМИОЛОГИЯ
Наиболее важной причиной смерти среди взрослого населения промышленного мира является внезапная сердечная смерть при ИБС. Около 5–10% случаев внезапной сердечной смерти возникают при отсутствии ИБС и СН.
Частота случаев возникновения внезапной сердечной смерти в разных исследованиях колеблется в диапазоне 0,36–1,28 на 1 тыс. жителей/год.
В этих исследованиях были рассмотрены только больные, реанимированные службой неотложной помощи, или факт внезапной смерти был констатирован свидетелями, поэтому приведенные данные ниже реальных показателей внезапной сердечной смерти в общей популяции.
Случаи возникновения внезапной сердечной смерти вне больницы зависят от возраста, пола и наличия или отсутствия в анамнезе сердечно-сосудистых заболеваний. У мужчин в возрасте 60–69 лет с предшествующим анамнезом заболевания сердца уровень возникновения внезапной сердечной смерти составляет 8 на 1 тыс. населения/год.
Были изучены случаи остановки сердца вне больницы у лиц в возрасте 20–75 лет. 21% всех летальных исходов были внезапными и неожиданными у мужчин и 14,5% — у женщин. 80% негоспитальных случаев смерти возникли дома и около 20% — на улице или в общественных местах. При исследовании 300 тыс.
случаев внезапной смерти в США отмечено, что их среди населения было немногим более 1 на 1 тыс. в год.
Наиболее распространенной причиной внезапной сердечной смерти является острый коронарный синдром; у 25% больных с ИБС, умерших внезапно, внезапная сердечная смерть является первым и единственным проявлением заболевания. На внезапную сердечную смерть приходится также 40–50% случаев смерти больных с СН.
У пациентов в постинфарктный период при высоком риске (данные исследований EMIAT, CAMIAT, TRACE, SWORD, DINAMIT) совокупная внезапная аритмическая смертность достигла ориентировочно 5% за 1 год и 9% за 2 года, в то время как кардиальная смерть неаритмического генеза составила соответственно 4 и 7%.
Формированию внезапной сердечной смерти способствует ГЛЖ.
Вместе с тем почти в 12% случаев причина внезапной сердечной смерти остается неустановленной, учитывая, что при аутопсии или после всестороннего медицинского обследования пациентов, перенесших остановку сердца, признаков сердечного заболевания не выявляют.
Процент пациентов, умирающих внезапно без диагностированного заболевания сердца, наибольший в молодом возрасте. Время от времени появляются сообщения о случаях внезапной сердечной смерти среди известных спортсменов, казалось бы, лиц с отличным состоянием здоровья.
С эпидемиологической точки зрения внезапная сердечная смерть в молодом возрасте, прежде всего у лиц без клинических признаков заболевания сердца, имеет ограниченное значение, поскольку на нее приходится лишь незначительная часть случаев внезапной сердечной смерти, регистрирующихся в общей популяции.
Впрочем, жертвами внезапной сердечной смерти становятся практически здоровые люди, преждевременная смерть которых имеет трагические последствия для семьи и общества. Заболевания и состояния, при которых чаще всего развивается внезапная сердечная смерть, приведены в табл. 6.1.
Таблица 6.1
Заболевания и состояния, при которых чаще всего развивается внезапная сердечная смерть
|
Пути предотвращения заболеваний сердца, уменьшающих склонность к возникновению внезапной сердечной смерти
В целях профилактики большому контингенту населения необходимо рекомендовать общие советы относительно образа жизни (учитывая соотношение стоимость/польза лечения).
Наибольшая возможность уменьшить количество внезапной сердечной смерти в популяции состоит в уменьшении распространенности ИБС. Группы высокого риска среди населения следует идентифицировать отдельно.
Идентификация и лечение таких пациентов — основная задача современной кардиологии.
Типы профилактики внезапной сердечной смерти по-разному рассматривают в эпидемиологических и клинических исследованиях.
С точки зрения эпидемиологов, первичная профилактика состоит в предотвращении возникновения заболевания и факторов риска, вторичная — в выявлении бессимптомного заболевания и применении соответствующих терапевтических мероприятий с целью предотвращения его прогрессирования.
Эпидемиологи используют также термин «третичная профилактика», обозначая им мероприятия, направленные на предотвращение дальнейшего ухудшения состояния больного или возникновение осложнений после того, как заболевание уже проявилось определенными признаками.
С клинической точки зрения первичная профилактика внезапной сердечной смерти должна быть направлена на предупреждение острого коронарного синдрома (основной причины внезапной сердечной смерти) и других состояний, способствующих формированию стойкого или динамического аритмогенного субстрата в миокарде желудочков.
В отличие от эпидемиологических исследований, где предотвращение внезапной смерти аритмического генеза у лиц, перенесших ИМ, или у пациентов с дисфункцией ЛЖ рассматривают как третичную профилактику, в клинической практике термин «третичная профилактика» не применяют.
Под первичной профилактикой клиницисты подразумевают терапевтические мероприятия с целью предупреждения внезапной сердечной смерти у пациентов, у которых, несмотря на структурное заболевание сердца, никогда ранее не выявляли злокачественных желудочковых тахиаритмий, а под вторичной профилактикой — меры по предотвращению внезапной сердечной смерти у лиц, реанимированных после эпизода внезапной сердечной смерти или после перенесенных эпизодов жизненно опасных аритмий сердца.
Профилактика внезапной сердечной смерти включает мероприятия, которые осуществляются на разных уровнях (этапах):
- предотвращение заболеваний сердца, повышающих склонность к возникновению внезапной сердечной смерти;
- раннее выявление и устранение состояний, повышающих склонность к возникновению внезапной сердечной смерти.
- стратификация риска у пациентов с заболеваниями сердца, в том числе с желудочковыми нарушениями ритма, с целью выявления и защиты лиц с наиболее высокой степенью риска;
- немедленная и эффективная реанимация в случае внезапной сердечной смерти;
- лечение лиц, которые перенесли эпизод внезапной сердечной смерти и были успешно реанимированы.
Безусловно, на каждом последующем этапе круг пациентов, которым могут быть проведены соответствующие лечебно-профилактические мероприятия, становится все более узким. С другой стороны, повышается показатель абсолютного риска и потому улучшается соотношение стоимости и эффективности профилактических мероприятий.
Факторы риска внезапной сердечной смерти в популяции
Популяционные исследования во многих промышленных странах продемонстрировали, что факторы риска внезапной сердечной смерти — преимущественно такие же, как и ИБС: повышение уровня общего ХС и ЛПНП, АГ, курение и сахарный диабет.
Во многих исследованиях пытались идентифицировать факторы риска, которые помогли бы достоверно прогнозировать внезапную сердечную смерть в противоположность острому ИМ и/или другим проявлениям коронарной болезни в подгруппах населения без диагностированной болезни сердца.
В некоторых исследованиях также упоминается в качестве специфического фактора риска — повышение ритма сердца и большое количество потребления алкоголя.
Внезапная сердечная смерть при отсутствии признаков структурного заболевания сердца
При наличии адекватных диагностических средств и достаточной настойчивости исследователей даже в случаях внезапной сердечной смерти без наличия сердечной патологии можно выявить нарушение структурно-функционального состояния миокарда.
Независимыми механизмами патогенеза внезапной сердечной смерти у молодых людей являются преходящее действие триггеров (запускающих факторов), врожденные или приобретенные нарушения реполяризации, а также трудно диагностируемые доступными инструментальными исследованиями изменения миокарда (табл. 6.2).
Таблица 6.2
Факторы формирования внезапной сердечной смерти у пациентов без признаков структурного заболевания сердца
| Основные группы факторов формирования внезапной сердечной смерти | Факторы и клинические синдромы |
| I. Преходящие триггерные события | Токсические, метаболические, электролитный дисбаланс
|
| II. Нарушение реполяризации высокого риска | Врожденный синдром удлиненного интервала Q–T Приобретенный синдром удлиненного интервала Q–T Аритмогенное действие препаратов; взаимодействие лекарственных веществ |
| III. Клинически скрытое заболевание сердца | Недиагностированное Которое не удается диагностировать |
| IV. Идиопатическая фибрилляция желудочков | Не установлены |
Очевидно, по мере выявления этих механизмов диапазон случаев идиопатической фибрилляции желудочков будет постепенно уменьшаться, а возможности индивидуализированной профилактики внезапной сердечной смерти расширяться.
Частота встречаемости внезапной сердечной смерти в зависимости от возраста пациентов
Соотношение этиологических факторов и распространенность внезапной сердечной смерти, безусловно, зависят от возраста.
Ведущие причины внезапной сердечной смерти в возрасте до 35 лет — миокардит, ГКМП, врожденный синдром удлиненного интервала Q–T, аритмогенная дисплазия ПЖ, синдром Бругада, идиопатическая фибрилляция желудочков.
В возрасте старше 40 лет распространенность внезапной сердечной смерти в популяции стремительно повышается, а среди причин внезапной сердечной смерти доминируют ИБС и кардиомиопатии. У пациентов, ранее перенесших острый коронарный синдром, вероятность внезапной сердечной смерти составляет 5% в год, с ФВ ЛЖ —