- Статью подготовила врач-кардиолог Ксения Ншановна Борель
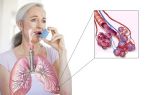
- Аорта – самый крупный непарный артериальный сосуд человеческого организма.
В анатомическом строении аорты различают несколько отделов: восходящая аорта и нисходящая аорта, которая, в свою очередь, делится на грудную и брюшную аорту. Каковы функции аорты?
Выражаясь образно, аорта представляет собой трубопровод, осуществляющий функцию транспортировки крови.
Аорта за всю жизнь пропускает 200 млн (!!!) литров крови за всю жизнь человека! Кроме того, аорта регулирует артериальное давление и частоту сердечных сокращений.
Особенностью аорты является её специфическое строение: в стенке аорты содержится большое количество эластических и коллагеновых волокон, что и обусловливает хорошую растяжимость и эластичность. От аорты отходят главные артериальные стволы, кровоснабжающие все органы! Именно по этой причине любое заболевание аорты может закончиться летально.
В норме диаметр аорты не превышает 40 мм и характеризуется постепенным сужением в направлении сверху-вниз. С возрастом, в течение каждого 10-летия, происходит увеличение корня аорты на 0,9 мм у мужчин и на 0,7 мм у женщин, что, в свою очередь, приводит к истончению стенки аорты и увеличивает риск её разрыва и формирования аневризмы.
Почему это происходит? Это связано с уменьшением содержания эластических и коллагеновых волокон стенки аорты, что является проявлением «старения» сосудов. Иначе говоря, люди старшего возраста находятся в группе риска серьёзных поражений аорты, которые могут быть смертельными.
Но ведь не у всех пациентов старшего возраста происходит повреждение аорты! А это значит, что есть ещё какие-то дополнительные провоцирующие причины. Какие же?
Самые частые из них – факторы, которые изменяют состояние сосудистой стенки:
- высокое артериальное давление,
- высокие значения глюкозы и холестерина крови,
- воздействие табачного дыма,
- чрезмерное употребление алкоголя,
- травмы (как проявление внешнего воздействия).
Другими причинами поражения аорты являются врождённые (наследственные, генетически обусловленные) заболевания, которые характеризуются истончением стенки аорты:
- синдром Тёрнера,
- синдром Марфана,
- синдром Элерса-Данлоса,
- синдром Лойса-Дитца,
- синдром патологической извитости артерий,
- синдром комбинации аневризмы аорты и остеоартрита.
Также причиной поражения может стать травма (падение с высоты, лобовое/боковое столкновение при ДТП).
Кроме того, в группу риска высокой частотой развития аневризмы аорты входят пациенты с двустворчатым аортальным клапаном.
Внимание! Заболевания аорты протекают бессимптомно! Это бомба замедленного действия!
Если появляется боль, это означает лишь одно – у пациента очень высок риск смертельного исхода, потому что, если болит, значит «рвётся». Извините за этот немедицинский слэнг.
Боль бывает различной интенсивности. Локализуются в груди или животе, в зависимости от месторасположения аневризмы. Боль может отдавать в позвоночник.
Часто пациент теряет сознание, потому что происходит массивная кровопотеря! Провоцирующие факторы: резкое повышение артериального давления, травмы груди или живота, резкое повышение внутрибрюшного или внутригрудного давления (кашель, натуживание, поднятие тяжестей и другие).
- В связи с этим каждому пациенту из группы риска нужно проводить скрининговое обследование для активного выявления проблем с аортой.
- Если Вы или Ваши родственники относятся к категории риска, тогда дочитайте этот текст до конца, чтобы знать, каким образом можно предотвратить внезапную смерть!
- Поговорим об аневризме аорты.
Аневризма (от лат. aneurysma – «расширение») – мешотчатообразная, или веретенообразная локальная деформация стенки сосуда или сердца.
Наиболее частая локализация аневризм аорты – её восходящий отдел. Это отдел аорты от левого желудочка сердца и протяжённостью 5-6 см.
Риск разрыва аорты увеличивается при увеличении диаметра восходящей аорты более 60 мм, а нисходящего отдела – более 70 мм. Аневризмы абдоминальной аорты чаще локализуются в проекции отхождения почечных артерий и диагностируется при увеличении её диаметра более 30 мм: здесь их нужно прицельно искать, этот отдел достаточно хорошо виден при выполнении УЗИ.
Коварной особенностью аневризмы является то, что стенка её очень тонкая и легко травмируется, что может вызвать массивное кровотечение.
Раз уж клинически аневризма никак себя не проявляет, её нужно активно искать. Как?
Начать нужно с выполнения обычного УЗИ сердца, восходящего отдела аорты и брюшной аорты. В некоторых ситуациях информативнее выполнить УЗИ не обычном доступом, осматривая сердце и крупные сосуды не через грудную стенку, а через пищевод!
Если будут выявлены признаки аневризмы аорты, то необходимо выполнение более специфического обследования, которые занимают центральное значение: компьютерной или магнитно-резонансной томографии с контрастированием или без него, или аортографии.
Обратите внимание на признаки, которые могут указывать на наличие высокого риска развития аневризмы аорты:
- наследственный фактор – люди, чьи родственники страдали или умерли от аневризмы аорты, имеют многократно более высокий риск аналогичного заболевания‼️
- мужчины старше 65 лет
- курящие женщины старше 65 лет
Узнали себя? Обратитесь к специалисту!
Как лечить? Правильнее было бы сказать «Как предотвратить?»
В случае, если у пациента нет врождённых аномалий, то это, прежде всего, борьба со всеми факторами риска: нормализация артериального давления, нормализация глюкозы и холестерина крови, отказ от курения и употребления алкоголя. Иными словами, – бороться с причинами ишемической болезни сердца!
Если у пациента есть врождённые дефекты строения стенки аорты (см.выше причины), то, помимо ежегодного обследования самого пациента, рекомендуется УЗИ-обследование родственников первой линии родства (родители, братья, сёстры) каждые 5 лет.
Что же делать, если аневризма всё-таки сформировалась? Каждый конкретный случай индивидуален: иногда ситуация требует регулярного контроля и наблюдения, а некоторые ситуации требует хирургического вмешательства. Способы операций различны – стентирование или протезирование.
Давайте резюмировать:
- у определённых категорий людей аневризмы следует активно выявлять
- общедоступный и недорогостоящий способ диагностики – УЗИ сердца, дополненное исследованием брюшного отдела аорты
- аневризмы часто бессимптомны
- если аневризма выявлена, то избегайте провоцирующих факторов, способствующих разрыву, и регулярно наблюдайтесь у врача
- активно боритесь со всеми факторами риска.
Ваше здоровье в Ваших руках!
ЗАПИСАТЬСЯ НА ПРИЁМ К КАРДИОЛОГУ
Узи аорты в брюшной полости
Для диагностики брюшной зоны аорты применяется УЗИ. Методика дает возможность узнать о наличии нарушений кровотока, повреждений или изменений стенок сосуда. Данная процедура выполняется с УЗДГ (допплерографией).
УЗИ брюшной аорты: что оно из себя представляет?
Во время процедуры врач-УЗИ будет исследовать зону от последнего грудного позвонка до крестца. Стандартное УЗИ не дает возможности оценить состояние сосудов в полном объеме, поэтому для диагностики аорты применяется допплерография. В её основе которой лежит возможность отражения волн ультразвука от предметов, находящихся в движении.
Во время допплерографии ветви аорты и она сама окрашиваются в разные цвета, что помогает специалисту УЗИ сделать заключение о состоянии кровотока.
В каких случаях проводится диагностика аорты?
Главной задачей в рамках проведения данной процедуры является обнаружение аневризмы. Для нее характерно истончение стенки сосуда и появление мешочка. Это приводит к неправильному кровотоку в сосуде. Заболевание опасно разрывом стенки сосуда и обильным кровотечением.
Диагностику брюшной аорты проводят в следующих случаях:
- Появление пульсирующей боли в голове;
- Наличие у пациента артериальной гипертензии;
- Сильные болевые ощущения в животе с левой стороны, переходящие в поясницу;
- Наличие проблем с памятью у пациента;
- Изменение формы живота;
- Беспричинная тошнота и многократная рвота;
- Наличие кровяных выделений в кале;
- Наличие пульсации в средней части живота;
- Понижение или повышение давления;
- Ранее перенесенный инфаркт или инсульт;
- Подозрение на аневризму у курящего пациента.
Как правильно подготовиться к процедуре?
Если вам было назначено исследование брюшной части аорты ультразвуковым методом, то к нему следует правильно подготовиться.
Перед подобным УЗИ следует обязательно произвести очищение кишечника и провести профилактику метеоризма.
При отсутствии подготовки исследование может быть неинформативным, так как исследуемый объект находится за кишечником, и, если он будет полон, увидеть артерию будет практически невозможно.
Начинать готовиться к УЗИ следует за 3 дня до предполагаемого исследования. В это время следует придерживаться определенных правил питания, а также принимать определенные лекарства. Из рациона нужно полностью исключить продукты, которые могут стать причиной появления газов: кисломолочные продукты, бобовые/горох, хлеб (черный), капуста.
При необходимости за 2 дня до исследования доктор порекомендует препараты, которые улучшают пищеварение.
За 1 день до УЗИ в вечернее время следует очистить кишечник естественным путем или при помощи клизмы.
Последний раз можно есть за 8 часов до УЗИ. Последний раз пить можно за 2 часа до исследования.
Подготовка не осуществляется только в случае поступления пациента в больницу с жалобами на острую боль в области живота. В таком случае может потребоваться экстренная помощь, а время на подготовку может отрицательно отразиться на здоровье пациента.
Как проводится УЗИ аорты?
Не стоит бояться, исследование полностью безболезненное и безопасное, проводится так же как простое УЗИ. Во время УЗИ пациент лежит на спине. Специалист УЗИ водит ультразвуковым датчиком по животу, осуществляя диагностику брюшного отдела аорты. Длительность процедуры около получаса.
За процессом процедуры исследуемый может наблюдать на большом экране, который находится напротив кушетки. При необходимости врач УЗИ задает необходимые вопросы и комментирует происходящее на экране. Сразу после исследования выдается заключение. Для назначения лечения или его корректировки необходимо обратиться к лечащему доктору, который направлял на УЗИ.
Заболевания, которые могут выявлены во время ультразвукового исследования брюшной части аорты: расслоение аорты (для которой характерен разрыв стенок); аневризма (будет отчетливо заметно истощение стенки брюшной артерии); окклюзия (нарушение проходимости сосудов, на снимке можно будет заметить обрыв кровотока); атеросклероз (появление холестериновых бляшек, специалист УЗИ их диагностирует по утолщению стенки артерии); стеноз (главная ветвь аорты сужается); кальциноз (образование солей кальция).
Как расшифровывать исследование?
Благодаря допплерографии можно получить информацию о точных размерах сосудов, выявить те или иные патологии, определить возможность риска их возникновения, понять скорость кровотока и детально изучить места с затрудненным кровотоком.
Брюшная аорта не должна быть больше 3 сантиметров в толщину. При меньшем диаметре высока вероятность наличия атеросклероза или стеноза. При диаметре более 3 сантиметров—подозрение на аневризму. Врач УЗИ осуществляет исследование аорты, диагноз ставит только врач, назначивший диагностику.
Если размер брюшной аорты будет превышать 5 сантиметров, будет назначена операция для того, чтобы убрать причину патологии. В ином случае она может быть опасна для жизни пациента.
Процедура назначается пациентам, предрасположенным к сердечно-сосудистым заболеваниям, а также в пожилом возрасте. При выявлении патологии на раннем этапе ее развития, и назначении соответствующего лечения, шансы на скорейшее выздоровление увеличиваются.
Запущенные патологии кровотока довольно сложно поддаются лечению и в большинстве случаев предполагают хирургическую операцию.
УЗИ брюшной аорты в Нижнем Новгороде
В Нижнем Новгороде диагностика аорты посредством УЗИ проводится в клинике «Академия VIP». Исследование выполняется на новейшей УЗИ установке сертифицированным специалистом.
Стоимость ультразвукового исследования УЗИ брюшного отдела аорты.
Цена на УЗИ аорты в медицинском центре «Академия VIP» является среднегородской. Доступность данного метода диагностики позволяет своевременно выявить и предотвратить опасные для жизни заболевания.
Для патологий брюшного отдела аорты характерны кровопотери, а также поражение жизненно важных органов организма.
Именно благодаря своевременной качественной ультразвуковой диагностики и работе хирургов, во многих случаях пациентам удавалось сохранить жизнь.
При назначении врачом данной процедуры, ни в коем случае не следует его игнорировать.
Записаться на УЗИ брюшной аорты в клинику «Академия VIP» можно через администраторов по номеру: +7 (831) 200-47-38.
Морфобиомеханическая оценка брюшного отдела аорты взрослых мужчин
Введение
Атеросклероз и аортальные аневризмы имеют общие факторы риска, но развитие аневризмы связано с прочностными и эластическими свойствами сосудистой стенки аорты.
Аневризма аорты – это постоянное локальное или диффузное расширение ее просвета в 2 раза и более по сравнению с неизмененным участком или нормальным диаметром аорты. Первые описания аневризмы брюшной аорты относятся к XVI в.
(Везалий), а симптомы разрыва аневризмы брюшной аорты первым описал Laennek. В 1955 г. Etheredge впервые выполнил успешную операцию по поводу торакоабдоминальной аневризмы.
Среди аневризм всех локализаций аневризмы брюшной аорты составляют 29-37,8%. Соотношение частоты встречаемости этого заболевания у мужчин и женщин составляет 5:1. У 95-96% больных аневризмы расположены ниже места отхождения почечных артерий. Основным этиологическим фактором развития аневризм абдоминального отдела аорты является атеросклероз (42-73%) [1, 3].
Атеросклероз и аортальные аневризмы имеют общие факторы риска, но развитие аневризмы связано с прочностными и эластическими свойствами сосудистой стенки аорты.
При аневризме в стенке аорты наблюдается уменьшение содержания эластина и увеличение коллагена, что приводит к потере прочности стенки аорты, а последующее ее расширение ускоряет развитие атеросклеротического процесса.
Согласно закону Лапласа, рост диаметра сосуда увеличивает напряжение стенки, и формирование аневризмы ускоряется, а у лиц с диаметром аорты больше 50 мм рост размера аневризмы составляет на 4,3 мм в год.
Развитие современных методов исследования сопровождается широким внедрением компьютерного моделирования в хирургию различных областей, в частности сердечно-сосудистой хирургию.
Знание деформационных и прочностных свойств тканей артериальной сосудистой стенки, а также изменчивость этих свойств с возрастом необходимы для компьютерного моделирования с целью прогнозирования развития возможных осложнений при хирургических реконструктивных вмешательствах [2, 4].
Материалы и методы
Материалом для исследования послужили: 5 нефиксированных аорт с расслаивающей аневризмой брюшного отдела и 10 аорт без макроскопических признаков патологии, изъятых у трупов людей мужского пола (n 15) в возрасте 35-60 лет не позднее первых суток после смерти. Изучали наружный, внутренний диаметры, толщину стенки, протяженность и локализацию аневризматического расширения. Измерения наружного и внутреннего диаметра брюшного отдела аорты проводили по методу Иоффе цифровым штангенциркулем, с шагом 0,5 мм.
Результаты
Средний возраст исследуемых субъектов составил 53±5 лет. В ходе проведенного исследования выявлено, что наружный диаметр аорт при наличии аневризм составил 61,4±0,7 мм, внутренний – 45,5±0,6 мм, при этом толщина стенок достигала 15,5±0,5 мм.
При исследовании 10 аорт без макроскопических признаков наличия патологии получены следующие средние значения: на уровне отхождения чревного ствола (№ 1) толщина стенок аорт в среднем составила 2,9±0,3 мм, наружный диаметр – 19,6±0,5 мм, внутренний диаметр – 16,7±0,5 мм.
На уровне отхождения почечных артерий (№ 2): толщина стенок аорт составила 3,1±0,4 мм, наружный диаметр – 17,5±0,7 мм, внутренний диаметр – 14,4±0,6 мм.
В 3-х см ниже уровня места отхождения почечных артерий (№ 4) при толщине стенок аорты в среднем 3,2±0,4 мм, наружный диаметр составил – 15,5±0,6 мм, внутренний диаметр – 11,4±0,4 мм.
При сравнительном анализе выявлено: толщина стенок пораженной аневризмой аорты превышала значения непораженных аневризмой аорт: на уровне отхождения чревного ствола (№ 1), на уровне отхождения почечных артерий (№ 2), в зоне аневризмы (№ 3) и на 3 см ниже уровня отхождения почечных артерий (№ 4) в 1,7: 1,8: 4,1 и 1,6 раза, соответственно. Наблюдалось также увеличение показателей наружного диаметра на вышеуказанных уровнях: в 1,1: 1,3: 3,3 раза, соответственно, однако уровне № 4 отмечалось его резкое уменьшение – в 2,5 раза. Внутренний диаметр пораженной аневризмой аорты превышал внутренний диаметр непораженных аорт, так его увеличение на уровнях № 2 и № 3 составило 1,2 и 3,2 раза, соответственно. На уровнях № 1 и № 4 наблюдалось сужение внутреннего просвета, уменьшение внутреннего диаметра составило 1,4 и 14 раз.
При проведении натурного эксперимента было выявлено, что модуль Юнга тканей аорты без патологии составил 12 МПа, при наличии аневризмы (в зоне максимальной дилатации аневризмы) – 3,2 МПа, а при поражении стенки аорты атеросклерозом – от 20 до 31 МПа.
Обсуждения
Развитие аневризм брюшной аорты характеризуется изменением морфологических, прочностных и упруго-деформативных свойств ее стенки.
Характер снижения данных свойств имеет прямую зависимость с интенсивностью и локализацией атеросклеротического поражения аневризматически измененной стенки брюшной аорты, а последующее её расширение ускоряет развитие атеросклероза, что усугубляет течение обоих патологических процессов.
Выводы
Аневризматические и атеросклеротические поражения являются одними из самых распространённых патологических процессов сосудистой стенки, в частности стенки брюшной части аорты. Понимание их сочетанного развития позволяет определять изменения биомеханических характеристик аорты, а так же дает возможность прогнозировать тактику оперативного лечения и риски вероятных осложнений.
Ангиология
Реконструктивная хирургия сосудов явилась одним из наиболее выдающихся достижений XX в. С появлением и развитием этой ветви клинической хирургии стала возможной эффективная помощь больным с различной сосудистой патологией, ранее считавшимся неизлечимыми и обреченными на гибель.
На протяжении многих столетий, вплоть до начала XX в., основной операцией при повреждениях и некоторых заболеваниях магистральных артерий и вен являлась перевязка сосудов. Господствовавшее в то время мнение о неизбежном тромбозе сосуда в области шва не позволяло надеяться на благополучный исход восстановительных операций.
Мировой приоритет наложения прямого сосудистого анастомоза принадлежит выдающемуся отечественному хирургу и физиологу Николаю Владимировичу Экку, который впервые в мире в 1877 г. осуществил сшивание воротной и нижней полой вены в эксперименте (фистула Экка).
Тем самым была доказана ошибочность точки зрения о неизбежности тромбоза в области шва сосуда и положено начало хирургии сосудов. В 1886 г. М.В.Орлов ушил поврежденную во время операции подколенную артерию, а в 1894 г. Г.Ф.Цейдлер наложил шов на подколенную вену. В 1895 г. В.Г.
Цеге-Ианфейтель ушил дефект бедренной артерии после аневризмэктомии, а через четыре года зашил обширную рану нижней полой вены.В 1913 г. Ю.Ю.Джанелидзе впервые в мире успешно зашил ножевую рану восходящей части грудной аорты. В 1930 г. Г.М.
Давыдов впервые удачно выполнил прямую эмболэктомию у женщины 80 лет с тромбоэмболией правой бедренной артерии.
После открытия J.D.McLean (1916) и применения в клинике гепарина CKBest (1936), развития рентгено-контрастных методов исследования сосудов, реконструктивные и пластические операции на сосудистой системе стали находить все большее признание. Предложение в 1962 г.
группы американских хирургов во главе с T.J.Fogarti использовать для эмболэктомии атравматичный катетер с баллонной манжеткой на конце, максимально упростило методику оперативного вмешательства.
В настоящее время эта операция стала наиболее массовой в неотложной ангиохирургии.
При хронических окклюзиях периферических артерий длительное время основным методом лечения были ампутации. В 1923 г. во Франции R.Leriche впервые высказал чрезвычайно смелую в те годы мысль: «Идеальное лечение, по всей видимости, состоит в резецировании облитерированной зоны и восстановлении артериальной проходимости».
Первое протезирование бедренной артерии было произведено в 1935 г. Н.А.Богоразом, который «… с успехом заместил почти полностью удаленную бедренную артерию большой подкожной веной». В 1920—1925 гг. С.С.
Брюхоненко был разработан метод и создан первый в мире аппарат искусственного кровообращения, без которого немыслима современная сердечно-сосудистая хирургия.
В 1955—1956 гг. Н.И.Краковский и его сотрудники разработали методику получения артериальных трансплантатов консервацией трупных артерий методом замораживания и высушивания в вакууме. В декабре 1957 г. в Ленинграде А.Н.
Филатов впервые в нашей стране успешно произвел шунтирование бедренной артерии замороженным трансплантатом длиной 35 см у больного 56 лет, с атеросклеротической окклюзией поверхностной бедренной артерии. Первое бифуркационное аортобедренное шунтирование синтетическим трансплантатом выполнил Б.В.Петровский в 1959 г.
, а первую в России резекцию бифуркации брюшной аорты с протезированием дакроновым протезом — В.С.Савельев в 1960 г. К настоящему времени эти вмешательства стали основными методами реконструкции при стенотических и окклюзионных поражениях аорто-подвздошного сегмента.В 1959 г. в Ленинграде Л.В. Лебедев и Л.Л.
Плоткин начали работы по созданию сосудистых протезов из лавсана, и в 1962 г. были разработаны и применены в клинике тканые трубчатые и бифуркационные гофрированные протезы из лавсана, а в 1963 г.
— из фторлона в комбинации с лавсаном, которые на сегодняшний день являются лучшими из отечественных сосудистых заменителей, не уступающими зарубежным образцам. Впервые в нашей стране сосудистый протез из лавсана был применен Е.Н. Мешалкиным: в 1958 г. после резекции части дуги аорты у молодой женщины он произвел замещение дефекта тканым протезом длиной 12 см.
Оперативное лечение аневризм брюшной аорты до середины 50-х годов XX в.
было паллиативным и заключалось во введении в ее полость различных металлических предметов или коагулирующих препаратов с целью вызвать тромбоз, а в лучшем случае — в окутывании аневризматического мешка разнообразными тканями.
В то же время постоянная угроза разрыва, прогрессивно истончающейся стенки аневризмы и возникающие у больных нарушения гемодинамики, диктовали более активную тактику. Первую в нашей стране радикальную операцию при аневризме брюшной аорты выполнил В.А.Жмур в 1958 г.
Операция заключалась в резекции аневризматического мешка и замещении сегмента аорты аортальным гомотрансплан-татом. За последние 3 десятилетия хирургическое лечение этого заболевания получило широкое распространение, резекция брюшной аорты с внутримешковым протезированием стала стандартной операцией.
Одной из самых «молодых» проблем ангиохирургии является оперативное лечение окклюзионных поражений ветвей дуги аорты. Оперативное лечение экстракраниальных поражений головного мозга стало прерогативой сосудистых хирургов, так как накопленный опыт и техническое оснащение позволили получать стабильные положительные результаты.
Свою историю развития имеет опыт оперативного лечения заболеваний грудной аорты — одного из наиболее сложных разделов сосудистой хирургии. Первым хирургом в стране, успешно выполнившим в 1955 г.
реконструктивное вмешательство при коарктации аорты (резекция коарктации с протезированием), был Н.Е.Мешалкин. Одной из не решенных до конца проблем остается хирургия аневризм грудной аорты. Первую успешную резекцию посттравматической аневризмы грудной аорты выполнил Б.В.Петровский в 1947 г.
В 1962 г. аналогичную операцию, но в условиях искусственного кровообращения произвел М.Н.Аничков. Первая радикальная операция по поводу мешотчатой аневризмы дуги аорты была произведена А.Н.Бакулевым в 1952 г. В 1962 г. А.В.
Покровский в условиях гипотермии и искусственного кровообращения выполнил успешную резекцию мешотчатой аневризмы восходящей аорты с наложением бокового шва.
Подлинным переворотом в хирургическом лечении ишемической болезни сердца явились первые операции непосредственно на коронарных артериях. Выделился и стал быстро развиваться новый, особый раздел клинической хирургии — коронарная хирургия.
Операция аортокоронарного шунтирования, на сегодняшний день являющаяся основным методом хирургического лечения ишемической болезни сердца, впервые в нашей стране была выполнена в 1970 г. М.Д. Князевым в клинике Б.В. Петровского у больного 39 лет, дважды перенесшего инфаркт миокарда.
В условиях естественного кровообращения ему были произведены открытая эндартерэктомия и аутовенозное шунтирование правой коронарной артерии.
Крупным достижением и одновременно новым направлением отечественной кардиологии явилась разработка метода внутрикоронарного тромболизиса при остром инфаркте миокарда. В 1974 г. впервые в мире Е.И.
Чазов и его сотрудники осуществили введение фибринолизина в бассейн коронарной артерии у больного с острой ишемией миокарда с блестящим клиническим эффектом. Стремительно развивающимся направлением клинической медицины явилась рентгено-эндоваскулярная хирургия, в частности рентгено-эндоваскулярная дилатация и протезирование сосудов. В 1982 г. И.Х.
Рабкин первым в стране успешно произвел рентгено-эндоваскулярную дилатацию коронарной артерии у больного с атеросклеротическим стенозом передней межжелудочковой артерии.
Стремление к максимально полной реваскуляризации при наименьшей травматичности метода, являющееся ведущим принципом сосудистой хирургии, положило начало другому новому направлению — лазерной реканализации и пластике сосудов. В 1978 г. D.Choy впервые в эксперименте применил лазер через фиброволоконный эндоскоп для реканализации обтурированных сосудов.
Мировой приоритет первого клинического применения лазерной ангиопластики принадлежит R.Ginsburg и соавт. (1984) из Медицинского центра Стенфордского университета, когда больному с распространенной атеросклеротической окклюзией магистральных артерий нижней конечности в качестве альтернативы ампутации была произведена лазерная реканализация устья глубокой артерии бедра .
В 1988 г. в клинике Е.И.Чазова Р.С.Акчурин и его коллеги впервые в стране выполнили лазерную реканализацию и баллонную дилатацию левой почечной артерии у больной 23 лет, с вазоренальной гипертензией. В тот же день Р.С.
Акчурин и его коллеги произвели лазерную ангиопластику передней нисходящей ветви левой коронарной артерии при ее атеросклеротическом поражении у больного 41 года.
Первую в мире операцию пересадки лимфатических протоков бедра в просвет большой подкожной вены бедра по поводу вторичной слоновости разработал и выполнил Н.И. Махов в 1950 г. у больной 20 лет, со вторичным лимфостазом.
С созданием современных оптических систем и микрохирургического инструментария начался новый этап в развитии хирургического лечения лимфостаза. Эта проблема разрабатывалась в Институте сердечно-сосудистой хирургии им. А.Н. Бакулева, где А.В.
Покровский впервые в стране в 1971 г. наложил нодуло-венозный анастомоз.
Дуплексное сканирование брюшной аорты и ее висцеральных ветвей | Кунцевский многопрофильный лечебно-реабилитационный центр
- Наименование
- Время, мин.
- Цена без скидки, руб.
- Цена в будни, руб.
- Цена в выходныепо акции, руб.
- Дуплексное сканирование брюшной аорты и ее висцеральных ветвей
- 20
- 2 630
- 2 630
- 2 104
Все цены указаны с учетом налогового вычета
Отдел брюшной аорты представляет ее нисходящую часть, расположенную в забрюшинном пространстве. Там же находятся мышцы позвоночника и органы брюшной полости.
Висцеральные ветви представляются в виде небольших артерий, отходящих по направлению к внутренним органам, считая почки, селезенку, кишечник и так далее.
Дуплексное сканирование представляет собой метод ультразвуковой диагностики брюшной аорты и ее висцеральных ветвей.
ВАЖНО: Само слово «дуплекс» имеет английские корни, его можно перевести, как двойной или раздвоение.
У этой методики два режима, которые включают обычное сканирование и допплерографию. УЗИ помогает увидеть внутренние органы и ткани на черно-белом изображении. При помощи режима сканирования просматривается толщина стенок их диаметр, образование тромбов и ход сосудов.
Благодаря режиму допплерографии врач может оценить интенсивность крови, измерить ее давление и направление.
Что показывает дуплексное сканирование брюшной аорты
Поражения стенок сосудов происходит в следствии атеросклеротического поражения сосудов, что также сопровождает образование бляшек и сужение сосуда.
Из-за чего снижается поступающий объем крови и формируется ишемия того участка, который питает суженный сосуд. В обратной ситуации формируется аневризма, чаще всего она поражает брюшную аорту и реже ее висцеральные ветви.
Аневризма подразумевает расширение сосудов, в полтора и более раза. Принятый максимальный диаметр, в пределах нормы – это 2 сантиметра, при расширении до 3 сантиметров диагностируется аневризма. Она может быть истинной или ложной.
СПРАВКА: У истинной аневризмы есть полноценная стенка, состоящая из 3-х слоев, а ложная не имеет такую стенку.
Аневризма опасна по ряду причин, в первую очередь она может сдавливать окружающие ткани, а так же есть угроза разрыва и тромбирования.
При помощи данного исследования, к тому же проверяется расслаивается ли стенка аорты или другой артериальный сосуд. Что случается при дефекте мышечного слоя артерии.
И все эти опасные процессы внутри брюшной полости можно увидеть при проведении дуплексного сканирования, а значит вовремя назначить лечение. К тому же это совершенно безболезненный и безвредный для организма процесс.
Показания к дуплексному сканированию брюшной аорты
дуплексное сканирование брюшной аорты проводится в случае:
Противопоказания
Данная процедура не имеет противопоказаний.
Подготовка к дуплексному сканированию брюшной аорты
Дуплексное сканирование проводят с утра, натощак.
Следует придерживаться следующих правил:
Где сделать дуплексное сканирование брюшной аорты
Дуплексное сканирование брюшной аорты и ее висцеральных ветвей можно сделать в клинике, имеющей специализированное оборудование и соответствующих специалистов.
Методика проведения
- Дуплексное сканирование брюшной аорты проводится с целью выявить причину болей в брюшной полости, или в качестве профилактики по желанию клиента.
- Для проведения дуплексного сканирования потребуется снять одежду выше пояса, спустить штаны или юбку, для того чтобы обеспечить врачу свободный доступ и лечь на кушетку спиной.
- Затем доктор наносит специальный гель на брюшную полость, благодаря которому датчик аппарата лучше двигается по коже и точнее регистрирует звуковые волны.
ВНИМАНИЕ: При необходимости, может потребоваться участить дыхание или наоборот задержать.
Время необходимое на исследование 10-30 минут в зависимости от сложности случая.
Что необходимо иметь с собой на диагностике
С собой рекомендуется взять полотенце или простынь.
Как часто можно делать дуплексное сканирование брюшной аорты
Никакие ограничения в этом случае не накладываются. УЗИ брюшной полости можно проводить необходимое количество раз, в том числе в период беременности.
Цена дуплексного сканирования брюшной аорты
Стоимость проведения дуплексного сканирования брюшной аорты в нашем центре вполне доступна для всех категорий пациентов.
Ваш запрос принят!
Наши менеджеры свяжутся с Вами в ближайшее время для уточнения всех деталей записи.
Или заполните форму для обратного звонка
Аневризма брюшной аорты (расширение аорты в брюшном отделе)
Следует начать с определения аорты. Аорта – это самый крупный сосуд в нашем организме, соответственно и значимость его высока. Аневризма – это расширение сосуда. Аневризма аорты может образоваться в грудном или брюшном отделах. Причем аневризма брюшного отдела аорты встречает намного чаще.
Данное состояние сосуда долгое время может не причинять никакого вреда, тем не менее аневризма очень опасна непредсказуемым ходом расширения и угрозой разрыва стенок сосуда при их истончении – а уже это состояние несет угрозу жизни сильным внутренним кровотечением.
Кроме того в месте расширения сосуда могут образовываться тромбы из-за изменения тока крови – опасность этого состояния в риске отрыва тромба и закупоривания более мелкого сосуда.
Причины возникновения аневризмы аорты в брюшном отделе
Специалисты выделяют несколько причин образования аневризмы брюшной аорты:
- наследственность (стоит проходить дополнительные обследования, если у кого-то из ваших близких родственников был такой диагноз);
- травмы или операции на аорте;
- атеросклероз (прим.коп. ссылка на статью);
Существуют так же и факторы риска образования аневризмы:
- курение,
- лишний вес,
- высокое артериальное давление,
- чаще всего с заболеванием сталкиваются мужчины старше 50 лет.
Отказ от курения и поддержание веса в норме остаются теми факторами, от которых можно избавиться, обезопасив себя от риска возникновения не только аневризмы, но и других серьезных заболеваний.
Симптомы аневризмы брюшной аорты
Чаще всего аневризма случайно диагностируется в ходе обследования по другим причинам беспокойства. Расширение сосуда обычно никак не проявляется, но следует исключить аневризму в ходе обследования у врача, если вы испытываете тупую, ноющую боль в груди, под ребрами, ощущаете пульсацию в области живота.
Если аневризма не была своевременно обнаружена, то появляется риск ее разрыва. Данное состояния проявляется в резкой сильной боли в области живота, драматичном падении артериального давления, обмороком. В такой ситуации необходимо безотлагательно вызвать скорую помощь: разрыв аорты несет угрозу жизни.
Диагностика
Из-за отсутствия ярких симптомов и постепенного расширения аорты, чаще всего подозрение на аневризму появляется у врача в ходе обследования по другой причине.
Диагноз подтверждается с помощью УЗИ или КТ брюшной полости, ангиографии – какое именно обследование подходит конкретному пациенту, решает лечащий врач.
Обследования дадут информацию о размере аневризмы, наличии тромба в этом месте, состоянии стенок сосуда.
У многих пациентов выявленное расширение аорты долгое время не требует оперативного вмешательства специалиста – основная задача будет заключаться в наблюдении.
В таком случае пациенту будет выдан список рекомендаций, чтобы не усугубить состояние сосудов (в первую очередь – отказ от курения, если такая пагубная привычка присутствует), а также предложено прохождение периодических обследований для отслеживания состояния аорты. Но в любом случае врач должен исключить риск разрыва аорты в месте расширения.
Для этого используются данные обследований: ширина аорты и скорость ее расширения в динамике. При угрозе разрыва врач может принять решение о проведении операции, и для этого потребуются дополнительные тесты крови, сосудов, мочи для подготовки к операции.
Лечение
Как уже было отмечено, самым опасным осложнением аневризмы аорты является угроза ее разрыва и внутреннее кровотечение. Если пациент не обращался к врачу, и аневризма не была своевременно выявлена, то при разрыве единственным вариантом будет открытая операция: хирург удалит пораженный участок аорты и на его место установит протез.
У этого способа экстренного лечения аневризмы есть противопоказания, кроме того операция является серьезным вмешательством с соответствующими рисками и длительным периодом реабилитации (до трех месяцев).
Поэтому так важно обращаться к специалисту, если вы находитесь в группе риска, и чувствуете периодическую боль и/или пульсацию в области живота.
При диагностированной аневризме ее дальнейшее расширение сложно предсказуемо, требуется регулярное наблюдение у опытного специалиста, корректировка образа жизни и контроль над факторами риска. Когда лечащий врач поймет, что появился риск разрыва, альтернативой экстренной открытой операции станет плановая установка стент-графа. Установка проходит малоинвазивно, т.е.
стент вводится через сосуд, продвигается до места аневризмы и там закрепляется. По структуре стент напоминает сосуд, он закрепляется одним краем выше расширения аорты, а другим – ниже. Кровь после операции будет течь по стенту, а образовавшаяся полость между ним и стенкой аорты со временем уменьшится.
Введение стент-графа проводится под местным наркозом и требует всего пару дней на восстановление.
Конечно любое хирургическое вмешательство несет свои риски, поэтому так важно подобрать хороший медицинский центр с опытными кардиоваскулярными хирургами.
Понимая всю опасность аневризмы аорты как заболевания, не только врачи в кардиологическом отделении, но и в других отделениях нашего центра при проведении плановых обследований или обследований по причине других заболеваний отслеживают состояние пациента и анализируют весь объем получаемых данных: при подозрении на проблему с аортой пациент в рамках одного центра будет переведен на консультацию к кардиологу. Для наших пациентов мы стараемся организовать максимально удобную логику пребывания в нашем центре и консультаций со специалистами во избежание задвоенных обследований и излишних манипуляций. Комплексное ведение пациента – это один из основных принципов нашей работы. А качество оказания оперативной и консервативной помощи поддерживается благодаря команде опытных специалистов, обеспеченных необходимой лечебно-диагностической базой.
Записаться на консультацию вы можете через специальную форму на сайте или по телефону.