Пациентам важно понять, что для растворения тромбов в сосудах не подходят методы народной медицины и эту терапию невозможно проводить в домашних условиях. Все “народные средства”, что предлагаются “целителями” для растворения тромбов в венах нижних конечностей не более чем мошенничество и введение в заблуждение. Никакие настойки, даже если им дать настояться не могут предотвратить образование сгустков крови. Только специальные препараты тромболитики и производные гепарина, применяемые для разжижения крови могут избавить человека от тромбов и предотвратить их появление.
В Инновационном сосудистом центре разработана технология экстренного тромболизиса, позволяющая в кратчайшие сроки растворять тромбы в сосудах для предупреждения развития смертельно опасных осложнений.
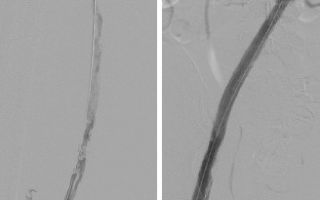
Как проводится катетерное растворение кровяных сгустков
Лечение проводится в условиях рентгеновской операционной. Под местной анестезией сосудистый хирург проведёт прокол вены или артерии. Место пункции выбирается соответственно локализации тромботической закупорки, чтобы путь до тромба был кратчайшим.
Через прокол тонкая пластиковая трубка вводится в сосуд и под контролем рентгеновского аппарата проводится к месту тромбоза. Лекарство, растворяющее тромбы, вводится через трубку и в сгусток.
При необходимости через трубку вставляется небольшая машина для разрушения или всасывания сгустка.
После растворения тромбов часто обнаруживаются различные патологические процессы в подвздошной или подключичной вене (синдром Мея-Тернера, перетяжки, сужения, сдавление на выходе из грудной клетки) или в артерии – атеросклеротические бляшки. Эти проблемы с помощью ангиопластики и/или стента возможно устранить уже во время процедуры растворения сгустков. Либо позже проводится отдельное хирургическое вмешательство.
После лечения
Вы можете провести день в палате интенсивной терапии (ПИТ). Вам будут назначены антитромботические препараты (гепарин) в течение 12-14 часов для снижения свёртываемости крови.
После успешного лизиса сгустков в венах необходимо применять компрессионный чулок или рукав для ускорения оттока крови.Ваш сосудистый хирург, вероятно, порекомендует вам принимать средства, разжижающие кровь (ацетилсалициловую кислоту или ксарелто).
Возможно, для уменьшения вязкости крови назначат препарат Vessel Due F.
Риски, противопоказания и осложнения
Хотя растворение может безопасно и эффективно улучшить кровоток и устранить симптомы тромбоза у многих пациентов, оно не рекомендуется для всех. Тромболизис не может быть рекомендован пациентам, которые используют разжижающие кровь лекарства, травы или пищевые добавки, или людям с определёнными состояниями, связанными с повышенным риском кровотечения. Эти условия включают в себя:
- Высокое кровяное давление
- Активное кровотечение или тяжёлая кровопотеря
- Геморрагический инсульт
- Тяжёлая болезнь почек
- Недавняя операция
- Тромболизис также может быть связан с повышенным риском осложнений у пациенток, которые беременны или находятся в преклонном возрасте, а также у людей с другими заболеваниями.
- Пациенты, которые подвергаются тромболизису, имеют небольшой риск инфицирования (менее одного на 1000), а также небольшой риск аллергической реакции на контрастный краситель, который может потребоваться для визуализации.
- Помимо риска серьёзного внутреннего кровотечения, другие возможные риски включают:
- Кровоподтёки или кровоизлияния в месте доступа
- Повреждение кровеносного сосуда
- Миграция сгустка крови в другую часть сосудистой системы
- Повреждение почек у пациентов с сахарным диабетом или другими ранее существовавшими заболеваниями почек
- Наиболее серьёзным возможным осложнением является внутричерепное кровотечение, которое потенциально смертельно. Но это осложнение встречается редко. Кровоизлияние в мозг, вызывающее инсульт, встречается менее чем у 1% больных.
Прогноз
Хотя тромболизис обычно успешен, препараты не способны растворить тромбы у 25% пациентов. Ещё у 12% пациентов впоследствии развивается тромб или закупорка в кровеносном сосуде.
Тромболизис сам по себе не может оживить ткани, которые уже были повреждены нарушенным кровообращением, поэтому может потребоваться дальнейшее лечение для устранения основных причин тромба и восстановления повреждённых тканей и органов. Своевременное растворение также может предотвратить развитие посттромботической болезни и образование трофических язв на ногах.
Тромболитическая терапия (тромболизис)
Тромболитическая терапия – высокоэффективная помощь при ишемическом инсульте, которая позволяет восстановить кровоток в пораженном сосуде и предотвратить необратимые изменения в ткани мозга.
В настоящее время для проведения тромболизиса при ишемическом инсульте предпочтение отдается альтеплазе (Актилизе) – препарат прошел клинические исследования, хорошо зарекомендовал себя при проведении рандомизированных исследований.
Принцип действия: рекомбинантный тканевый активатор плазминогена (Актилизе) непосредственно активизирует превращение плазминогена в плазмин. После внутривенного введения алтеплаза остается относительно неактивной в системе циркуляции.
Она активируется, связываясь с фибрином, что вызывает превращение плазминогена в плазмин и ведет к растворению сгустка фибрина (основного компонента тромба).
Проводится тромболизис больным с ОНМК в первые 3-4,5 часа от начала развития неврологической симптоматики. Только в стационаре, после определение критериев показаний/противопоказаний, проведения ряда необходимых исследований.
Сегодня ВТТ является стандартным способом лечения больных в острейшем периоде ИИ при отсутствии противопоказаний. Метод применим в большинстве неврологических стационаров, не требует длительной или сложной подготовки.
Для принятия решения о начале ВТТ необхо- дим относительно небольшой объем клинических, инструментальных и лабораторных исследований.
В то же время из-за значительного числа противопоказаний только около 5–10% больных с острым нарушением мозгового кровообращения (ОНМК) по ишемическому типу потенциально могут быть отобраны для этого вида лечения, а узкое «терапевтическое окно» (4,5 ч) предъявляет высокие требования к скорости транспортировки и обследования пациента. Эффективность применения препарата выбора – рекомбинантного тканевого активатора плазминогена – зависит от уровня плазминогена сыворотки, объема и давности тромба.
Однако имеются противопоказания:
- Кровотечения различной локализации. При ТЛТ в сосудах растворяются все тромбы, не исключаются и те, которые образуются в результате кровотечения.
- Возможное расслоение аорты.
- Артериальная гипертензия.
- Внутричерепные опухоли.
- Геморрагический инсульт (кровоизлияние, которое обусловлено разрывом стенок мозговых сосудов).
- Заболевания печени.
- Беременность.
- Операции на головном мозге.
Тромболитическая терапия при ишемическом инсульте должна проводиться в условиях блока интенсивной терапии и реанимации.
Согласно международным рекомендациям время от поступления больного в стационар до начала проведения тромболитической терапии не должно превышать 60 минут (время «от двери до иглы»). За это время необходимо определить показания и исключить противопоказания к тромболитической терапии. Необходимо: 1.
Осмотр неврологом и сбор анамнеза, оценка жизненно важных функций и неврологического статуса. Необходимо проведение обследование с использованием шкалы инсульта NIHSS. Тромболитическая терапия показана при балле по шкале NIHSS от 5 до 25. 2.
Безотлагательное проведение компьютерной томографии головного мозга. 3. Изменение уровня артериального давления на обеих руках. 4. Установка кубитального периферического венозного катетера. 5. Измерение уровня глюкозы в сыворотке крови. 6.
Забор крови и выполнение следующих лабораторных анализов: а) количество тромбоцитов; б) АЧТВ; в) МНО. 7. Обеспечить в течение как минимум 24 часов мониторирование: 1) уровня артериального давления; 2) частоты сердечных сокращений; 3) частоты дыхательных движений; 4) температуры тела;
- 5) сатурации кислородом.
- Тромболизис может быть:
Способы проведения тромболитической терапии
Первый способ выгоден тем, что лекарство можно ввести в вену, не имея представления, где затаился тромб.
С током крови препарат разносится по всему кругу кровообращения, где на своем пути встречает препятствие в виде кровяного сгустка и растворяет его.
Но у системного тромболизиса есть существенный недостаток: необходима повышенная доза лекарства, а это дополнительная нагрузка на всю кровеносную систему.
ПОКАЗАНИЯ К ТРОМБОЛИЗИСУ ПРИ ОСТРОМ ИШЕМИЧЕСКОМ ИНСУЛЬТЕ: • выраженный неврологический дефицит, связанный с острым ишемическим инсультом и, по-видимому, вызванный окклюзией крупной артерии (базилярной, позвоночной, внутренней сонной): виде расстройства движений, речи, пареза лица, расстройства уровня сознания.
По специальным шкалам (NIHS-шкала) врач-невролог оценивает уровень неврологического дефицита.
• отсутствие кровоизлияния по данным компьютерной томографии • сроки развития от начала клиники до 3 часов (до 6 часов при селективном тромболизисе, до 12 часов при инфаркте в бассейне основной артерии) ТРОМБОЛИЗИС ПРОТИВОПОКЗАН: АБСОЛЮТНЫЕ ПРОТИВОПОКАЗАНИЯ: 1) незначительный и быстро регрессирующий неврологический дефицит 2) кровоизлияние, хорошо различимый обширный острый инфаркт мозга или иные данные КТ, являющиеся противопоказаниями (опухоль, абсцесс и др.) 3) убедительные данные о наличии у больного сосудистой мальформации или опухоли ЦНС 4) бактериальный эндокардит ОТНОСИТЕЛЬНЫЕ ПРОТИВОПОКАЗАНИЯ: 1) тяжелая травма или инсульт в течение последних 3 месяцев 2) внутричерепное кровотечение в анамнезе или предполагаемый диагноз субарахноидального кровоизлияния 3) большая операция за последние 2 недели 4) малая операция за последние 14 дней, включая биопсию печени или почек, торакоцентез и люмбальную пункцию 5) пункция артерии за последние 2 недели 6) беременность (десять дней после родов) и кормление грудью 7) острые желудочно-кишечные кровотечения, урологическое или пульмональное кровотечение за последние три недели 8) геморрагический диатез в анамнезе (включая почечную и печеночную недостаточность) 9) перитонеальный или гемодиализ 10) изменения в коагулограмме (PTT более 40 секунд, протромбиновое время больше 15 (INR больше 1.7), тромбоциты менее 100000) 11) судорожный припадок как дебют инсульта (необходим тщательный дифдиагноз) 12) изменения уровня глюкозы крови (гипо или гипергликемия) ВВЕДЕНИЕ ПРЕПАРАТА: Чаще осуществляется неселективный тромболизис. Для его проведения после минимального обследования пациента (осмотр невролога, компьютерная томография для исключения кровоизлияния), общий анализ крови с уровнем тромбоцитов, биохимия крови (уровень глюкозы), коагулограмма по возможности) осуществляется внутривенное введение 100 мг препарата акилизе: 10 мг вводится болюсно, остальные 90 мг – внутривенно капельно на физ. р-ре 0.9% 400.0 в течение 1 часа. ОСЛОЖНЕНИЯ ТРОМБОЛИЗИСА: Основными осложнениями являются риск развития кровотечений (носовых, желудочно-кишечных, почечных) и риск трансформации ишемического очага в кровоизлияние в головном мозге. Тромболитическая терапия дает возможность стать свидетелем поистине драматического улучшения состояния пациента, когда буквально «на игле» исчезают грубейшие неврологические нарушения, и он не только выживает, но и выздоравливает, что раньше было практически невозможным.
Локальный тромболизис: При проведении локального тромболизиса препарат вводится непосредственно в место локализации тромба. Препарат подается через катетер, поэтому метод так и назвали – катетерный тромболизис.
Тем не менее, этот способ сложнее первого в исполнении и сопряжен с определенной опасностью. При выполнении процедуры доктор наблюдает за движением катетера с помощью рентгена. Преимущество этого метода в малой инвазивности.
Его применяют даже в случае наличия большого количества хронических заболеваний у пациента.
Тромболитическая терапия ишемического инсульта
Для фибринолиза необходима активация плазминогена до плазмина, которая осуществляется посредством расщепления связи в плазминогене между аргинином (Arg-561) и валином (Val-562) [18].
Расщепление этой связи достигается активаторами плазминогена. В случае с ТАП сначала образуется комплекс ТАП—фибрин, на котором фиксируется плазминоген.
Образование тройного комплекса ТАП—фибрин—плазминоген является сигнальным механизмом для активации плазминогена и превращения его в плазмин [19].
Скорость активации плазминогена в значительной степени зависит от третичной структуры молекулы плазминогена и доступности лизиновых окончаний фибрина [20—22].
Молекула плазминогена может иметь закрытую третичную структуру в виде спиралевидной α-конформации — Glu-плазминоген, которая является основной в кровотоке и устойчивой к активаторам [20, 23].
При контакте плазминогена с интактным фибрином в тромбе происходит отщепление N-концевого участка молекулы плазминогена и образование частично активной переходной формы с β-конформацией [24, 25].
Исходно β-плазминоген обладает незначительной фибринолитической активностью, однако, вступая в контакт с лизиновыми окончаниями молекулы фибрина, переходит в активный Lys-плазминоген с открытой γ-конформацией [23, 24, 26]. По мере нарастания фибринолиза увеличивается количество лизиновых окончаний на фрагментах фибрина, что способствует еще большей активации плазминогена, его активному превращению в плазмин и соответствующему усилению фибринолиза [27].
Основными внутренними активаторами плазминогена являются тканевой и урокиназный активаторы. Тромболитический эффект ТАП (исходное название — фиброкиназа) был установлен в конце 40-х годов XX века [28, 29]. В 1979 г.
был выделен высокоочищенный ТАП [30], затем клонирован ген и синтезирован рекомбинантный вариант [31].
В последующем были созданы модифицированные варианты ТАП, отличающиеся временем полувыведения, фибрин-селективностью и возможностью болюсного введения (табл. 2).
Таблица 2. Рекомбинантный ТАП и его производные Примечание. * — разрешено клиническое применение; # — проводятся экспериментальные и/или клинические исследования. F — пальцевой домен, G — домен, гомологичный ростовому фактору, K1, K2 — подковообразные 1 и 2 и P — протеазный домен.
Исходно молекула ТАП является одноцепочечной и состоит из 527 аминокислот с 5 функционально значимыми областями — доменами (см. табл. 2, 3)
Таблица 3. Функциональные области (домены) молекулы ТАП [31—39]. При ограниченном протеолизе связи Arg275—Ile276 (аргинин—изолейцин) образуется двухцепочечная молекула с 4 доменами на α-цепи и одним доменом на β-цепи [40]. В присутствии фибрина вследствие эффекта аллостерической регуляции обе молекулы имеют одинаковую активность [41].
В организме ТАП фоново секретируется клетками сосудистого эндотелия, обеспечивая атромбогенность сосудистой стенки.
При развитии тромбоза первоначальное взаимодействие ТАП с фибрином происходит при активации F-домена с последующим участием К2-домена, с которым связываются вновь образуемые лизиновые окончания фибрина (см. табл. 3).
В результате плазмин из плазминогена в основном образуется на поверхности фибрина, что обусловливает его фибрин-селективность, преимущественное локальное тромболитическое действие и незначительное системное влияние на гемостаз [42, 43].
Наряду с эндотелием ТАП вырабатывается в других органах и тканях, что обусловливает его системное действие. ТАП выполняет сигнальные, регуляторные и иные функции, влияя на пластичность, процессы роста и ветвления нейронов и глиальных клеток и на локальный кровоток.
В головном мозге его вырабатывают нейроны, макро- и микроглия и основным местом действия являются синапсы, в первую очередь гиппокампа и миндалины. ТАП взаимодействует с рецепторами к липопротеинам низкой плотности [33], к эпидермальному фактору роста [35], к фактору роста из тромбоцитов (PDGF) [37], тем самым участвуя в миграции клеток, ремоделировании тканей.
Взаимодействие ТАП с NMDA-рецепторами, в частности с субъединицой N1, влияет на пластичность, в том числе на долгосрочное потенцирование и, следовательно, память, пространственную ориентацию и эмоциональное восприятие [38]. ТАП повышает проницаемость ГЭБ, усиливает экспрессию Е- и Р-селектинов и ICAM-1 с последующей миграцией лейкоцитов и воспалением в этой области [44, 45].
При повреждении аксонов он способствует их регенерации посредством протеолиза отложений фибрина [46]. С возрастом протеолитическая активность ТАП снижается, уменьшается его содержание в различных областях головного мозга, что может способствовать ухудшению пространственной ориентации, снижению памяти и другим расстройствам [47].
Возрастающее внимание в последние годы уделяется участию ТАП в регуляции локального кровотока с обеспечением физиологической адаптации кровотока под функциональное состояние и потребности определенных областей головного мозга [48].
По данным ряда экспериментальных исследований, высокие концентрации экзогенного ТАП, которые, в частности, отмечаются при ТЛТ, могут способствовать активации NMDA-рецепторов и эксайтотоксическому повреждению нейронов [49]. Эти данные подтверждаются тем, что блокирование моноклональными антителами взаимодействия ТАП с NMDA-рецепторами уменьшает объем ишемического повреждения и продлевает терапевтическое окно [50].
Впервые клиническая эффективность рекомбинантного ТАП — альтеплазы — была показана при ОИМ [51]. В 1993 г. T. Yamaguchi и соавт. [52] продемонстрировали его эффективность в первые 6 ч ИИ полушарной локализации. В 1995 г.
были опубликованы результаты многоцентровых исследований альтеплазы при ИИ в США и в Европе [11, 12].
К настоящему времени эффективность системного введения альтеплазы в первые 4,5 ч ИИ в дозах 0,6—0,9 мг/кг подтверждена международными клиническими исследованиями и отражена в национальных рекомендациях [53, 54].
Результаты метаанализа многоцентровых рандомизированных исследований показывают, что назначение ТАП в первые 6 ч, и особенно в первые 3 ч, ИИ достоверно уменьшает число больных с неудовлетворительным функциональным восстановлением или с летальным исходом [2].
Несмотря на высокую тромболитическую активность и эффективность в восстановлении кровотока и улучшении функционального исхода, необходимость длительного капельного внутривенного введения, особенно в условиях ограниченного времени [55], а также возможность нейротоксического эффекта обусловливают интерес к разработке новых тромболитических препаратов на основе ТАП (см. табл. 2).
Тенектеплаза относится к тромболитикам III поколения и является модифицированным вариантом ТАП, в котором с целью увеличения времени полувыведения, возможности болюсного введения, повышения сродства к фибрину и большей устойчивости к ингибитору ТАП 1-го типа в трех областях молекулы сделаны аминокислотные замены1.
К настоящему времени по результатам клинических исследований Управление по санитарному надзору за качеством пищевых продуктов и медикаментов Министерства здравоохранения и социальных служб США (англ.
: Food and Drug Administration — FDA) разрешило применение тенектеплазы при ОИМ (см. табл. 2) [56]. При И.И. наиболее крупное исследование тенектеплазы в сравнении с альтеплазой в первые 4,5 ч ИИ было завершено в 2016 г.
(табл. 4)
Таблица 4. Сравнительный анализ тенектеплазы и альтеплазы в первые 4,5 ч ИИ Примечание. * — достоверно чаще в группе пациентов, получающих терапию тенектеплазой, чем в группе альтеплазы (р=0,040; ОШ=3,16, 95% ДИ 1,04—9,75); # — достоверно чаще в группе тенектеплазы, чем в группе альтеплазы (р=0,038; ОШ=1,28, 95% ДИ 1,01—1,61. ВМ — внутримозговая. [57]. Его данные показали, что при нетяжелом ИИ тенектеплаза в дозе 0,4 мг/кг не уступает по эффективности и безопасности альтеплазе. Аналогичные результаты (см. табл. 4) были получены при назначении тенектеплазы, больным с более тяжелым инсультом [58]. Кроме того, в группе пациентов, получающих тенектеплазу, достоверно более часто отмечалось восстановление функциональной активности до 0—1 балла по модифицированной шкале Рэнкина (англ.: Modified Rankin scalе — mRS) [58]. Изучение эффективности различных доз тенектеплазы при ИИ средней тяжести показало, что наиболее эффективной является доза 0,25 мг/кг (табл. 4) [59]. В этом же исследовании было установлено, что назначение тенектеплазы сопровождалось лучшей динамикой по шкале инсульта Национального института здоровья (National Institutes of Health Stroke Scale — NIHSS) в первые сутки заболевания. В метаанализе [60] двух исследований более частая реканализация артерии и лучшая динамика по шкале NIHSS в первые 24 ч, а также исход к 90-м суткам по mRS достоверно чаще наблюдались в группе с тенектеплазой (76 больных, 0,25 мг/кг) по сравнению с альтеплазой (71 больной). По данным B. Campbell и соавт. [61], применение тенектеплазы приводило к лучшему восстановлению перфузии по сравнению с альтеплазой. В то же время объединенный анализ нескольких исследований [62], в которых оценивалось восстановление КТ-перфузии, не выявил достоверных различий между группами с тенектеплазой (36 больных) и альтеплазой (37 больных).
Ретеплаза также относится к тромболитическим препаратам III поколения и является укороченным вариантом ТАП, в котором удалены домены F, G и K1 (см. табл. 2). Это увеличивает время полувыведения и позволяет болюсное введение, но одновременно уменьшает сродство к фибриногену и фибринолитическую активность препарата. После окончания в 1995—1997 гг.
сравнительных исследований с альтеплазой [63, 64] и стрептокиназой [65] препарат был разрешен FDA для лечения ОИМ. При И.И.
выполнено одно сравнительное исследование [66], в котором была показана не меньшая эффективность ретеплазы по сравнению с альтеплазой в уменьшении неврологических симптомов по шкалам NIHSS, mRS и индексу Бартел к 30-м суткам у больных с инсультом средней тяжести (по NIHSS 13,7±6,2 балла).
Другой группой препаратов, применяемых для ТЛТ при ОИМ и ИИ, являются внешние активаторы плазминогена.
Внешние активаторы плазминогена не являются структурной частью человеческого организма, изначально имеют узкую направленность действия (лизис или препятствие свертыванию крови) и поэтому практически не участвуют в сигнальных, регуляторных и иных реакциях в организме человека.
В то же время, будучи чужеродными белками, они иммуногенны, и преодоление иммуногенности при одновременном сохранении фибринолитической активности является одной из основных задач при внедрении их в клиническую практику.
Фибринолитический эффект установлен у ряда растений, микроорганизмов и других представителей животного и растительного мира [67], однако в клинической практике применяются лишь единичные из них, в частности стрептокиназа, стафилокиназа и десмотеплаза.
Первыми гемолитический эффект стрептококка отметили W. Tillett и R. Garner [68] в 1933 г. В последующем был выделен наиболее гемолитически активный штамм — H46A [69]. Клонирование гена [70] позволило создавать рекомбинантные варианты стрептокиназы.
Стрептокиназа активирует плазминоген посредством образования комплекса стрептокиназа—плазминоген, что сопровождается конформационным изменением последнего и его активацией [71].
Стрептокиназа — один из первых препаратов, который начал применяться для ТЛТ при ОИМ и тромбоэмболии легочной артерии (ТЭЛА) [3, 72, 73] и показал высокую эффективность в восстановлении кровотока.
Одновременно наряду с хорошим тромболитическим эффектом было отмечено выраженное системное влияние на гемостаз. При И.И. выполнено три многоцентровых исследования [74—76].
В каждом из них, включая метаанализ [77], было показано, что назначение стрептокиназы в дозе 1,5 млн ЕД, несмотря на тенденцию к улучшению функционального исхода по индексу Бартел и шкале mRS к 180-м суткам, достоверно увеличивало частоту неблагоприятного исхода на 10-е и 90-е сутки и частоту внутричерепных кровоизлияний, в том числе с летальным исходом (табл. 5).
Таблица 5. Метаанализ применения стрептокиназы при ИИ [78] Примечания. * — достоверно чаще, чем в группе сравнения (р
Фарматека » нормативные аспекты проведения тромболизиса при остром коронарном синдроме
В статье выполнен обзор нормативно-правовой документации Российской Федерации, касающейся использования тромболитической терапии при остром коронарном синдроме. Представлены основные приказы, в которых перечисляются рекомендованные тромболитические препараты. Рассмотрены некоторые проблемные моменты, связанные с назначением данных препаратов.
Ключевые слова: тромболитическая терапия, острый коронарный синдром, приказы, стандарты, клинические рекомендации
Неоспоримым фактом в настоящее время в мировой практике является выбор лечения острого коронарного синдрома (ОКС) методом чрескожного оперативного вмешательства (ЧКВ) с реканализацией инфаркт-зависимой коронарной артерии.
При невозможности проведения ЧКВ в рекомендуемые сроки (120 минут после первого контакта с медицинским работником) предусматривается осуществление еще двух вариантов терапии: проведение только тромболитической терапии (ТЛТ – при невозможности доставки пациента в ЧКВ-центр в течение 24 часов) и фармакоинвазивный вариант, когда пациент после ТЛТ транспортируется в медицинскую организацию с возможностью выполнения ЧКВ (стабильным больным предпочтительно через 3–24 часа после успешной ТЛТ) [1].
Особенности территории Российской Федерации подразумевают использование всех вариантов реканализации. Этот факт зависит от возможности максимально быстрой доставки пациента в ЧКВ-центр.
Несмотря на увеличение в стране количества ЧКВ-центров, но с учетом значительных расстояний до них от отдаленных территорий, особенно в условиях Урала, Сибири и Дальнего Востока, приходится активно использовать как фармакоинвазивную стратегию, так и изолированную ТЛТ.
Следует отметить, что ТЛТ необходимо начинать на догоспитальном этапе в течение 30 минут от контакта с пациентом бригады скорой медицинской помощи (СМП; уровень убедительности рекомендаций IIa, уровень достоверности доказательств А) [1].
Нормативная база
Кто может проводить тромболизис на догоспитальном этапе? Следуя приказу Министерства здравоохранения РФ № 918н «Об утверждении порядка оказания медицинской помощи больным с сердечно-сосудистыми заболеваниями» от 15.11.2012 (п. 32.
Скорая медицинская помощь больным при остром коронарном синдроме [нестабильная стенокардия, инфаркт миокарда] и других угрожающих жизни состояниях оказывается фельдшерами и врачами бригад скорой медицинской помощи, которые обеспечивают проведение мероприятий по устранению угрожающих жизни состояний, в т.ч.
проведением при наличии медицинских показаний тромболизиса) [2]. Таким образом, ТЛТ может проводить как врач, так и фельдшер бригады СМП.
Дополнительно возникающий воп-рос: какие лекарственные препараты для ТЛТ ОКС мы можем использовать в Российской Федерации? В настоящее время регламентированы следующие препараты: стрептокиназа (Streptokinase), белмедпрепараты РУП (Республика Беларусь); альтеплаза (Alteplase) Boehringer Ingelheim Pharma GmbH & Co KG, тенектеплаза (Metalyse), Boehringer Ingelheim PharmA GmbH & Co.KG (Германия); проурокиназа (Prourokinase); фортелизин (рекомбинантный белок, содержащий аминокислотную последовательность стафилокиназы), СупраГен ООО (Россия).
Опять вспоминаем клинические рекомендации: «Острый инфаркт миокарда с подъемом сегмента ST электрокардиограммы», дата утверждения: 2016 г. (пересмотр каждые 3 года), размещенные на сайте Министерства здравоохранения РФ (URL: http://cr.rosminzdrav.ru/#!/recomend/135; доступ 07.03.2020) [1]. В данных рекомендациях о выборе тромболитического препарата говорится следующее: рекомендуется при ТЛТ предпочесть фибрин-специфичный фибринолитик (уровень убедительности рекомендаций I, уровень достоверности доказательств В). Следовательно, выбор медицинским работником конкретного препарата зависит от его наличия, эффективности, конкретной клинической ситуации и от удобства использования.
В жизни порой все оказывается сложнее. Об этом говорит многолетний опыт использования данной методики. В чем же проблема? А она заключается в разном толковании правовых и нормативных документов, касающихся этой темы. И это вызывает вопросы со стороны страховых компаний и администраций медицинских организаций.
Рассмотрим этот вопрос, исходя из текста статьи 37 предыдущей редакции Федерального закона РФ №323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» от 21.11.2011 [3].
Пункт 1 данной статьи: «Медицинская помощь организуется и оказывается в соответствии с порядками оказания медицинской помощи, обязательными для исполнения на территории РФ всеми медицинскими организациями, а также на основе стандартов медицинской помощи, за исключением медицинской помощи, оказываемой в рамках клинической апробации. Кроме порядков превалирует стандарт оказания медицинской помощи».
Что же содержится в стандартах?
Способ оценки эффективности тромболитической терапии у больных с острым коронарным синдромом (медицинская технология)
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ И СОЦИАЛЬНОГО РАЗВИТИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
Федеральное агентство по высокотехнологичной медицинской помощи
Федеральное государственное учреждение «Федеральный Центр сердца, крови и эндокринологии им. В.А. Алмазова Росмедтехнологий»
- 197341, Россия, Санкт-Петербург, пр. Аккуратова, 2
- Санкт-Петербург, 2008 г.
- PDF-файл
Аннотация
Способ основан на проведении непрерывного мониторирования ЭКГ в 12-отведениях больным острым коронарным синдромом с элевацией ST во время тромболитической терапии.
В случае, если после введения тромболитического препарата отмечается резкое и быстрое (за время не превышающее 10 минут от начала увеличения элевации) увеличение степени элевации ST до 140 % и более от исходного с быстрой обратной динамикой (не более чем за 15 минут), то делают заключение об эффективной тромболитической терапии. Анализ смещения ST при непрерывном мониторировании ЭКГ позволяет существенно сократить время, требуемое для оценки эффективности тромболитической терапии по сравнению с оценкой по дискретно зарегистрированным электрокардиограммам – менее 90 минут у всех пациентов, менее часа – почти у половины больных, что крайне важно для своевременного определения дальнейшей лечебной тактики.
Технология предназначена врачам кардиологам, реаниматологам стационаров, врачам скорой медицинской помощи. Уровень использования диагностической технологии – федеральный.
Организация-разработчик:
ФГУ «Федеральный центр сердца, крови и эндокринологии им. В.А.Алмазова Росмедтехнологий». Юридический адрес: 197341, Санкт-Петербург, ул. Аккуратова, 2.
Авторы:
к.м.н. Демидова М.М., д.м.н. Тихоненко В.М., д.м.н. Бурова Н.Н
Технология выдана на: ФГУ «Федеральный центр сердца, крови и эндокринологии им. В.А.Алмазова Росмедтехнологий».
Разрешение на применение
Список сокращений
- ОКС – острый коронарный синдром
- ОИМ – острый инфаркт миокарда
- ЧКВ – чрескожные вмешательства
- ЭКГ – электрокардиограмма
- ЛПНГ – левая ножка пучка Гиса
- ПНПГ – правая ножка пучка Гиса
- ЛЖ – левый желудочек
ВВЕДЕНИЕ
Острый коронарный синдром (ОКС) является одной из ведущих причин смерти и инвалидизации населения трудоспособного возраста во всем мире.
По данным международных исследований смертность от острого инфаркта миокарда (ОИМ) с подъемом сегмента ST в течение первого месяца составляет от 30 до 50% [1,2]. Существенно уменьшить летальность возможно при скорейшем восстановлении коронарного кровотока в инфаркт- связанной артерии.
Так, введение в клиническую практику тромболитической терапии и коронарных интервенций позволило снизить летальность при ОИМ с подъемом ST c 18% до 8,4% [3].
В настоящее время реперфузионная терапия является основной стратегией лечения пациентов ОИМ с подъемом сегмента ST [4,5,6]. Выбор метода реперфузионной терапии определяется временем от начала болевого синдрома, прогнозом больного, риском тромболитической терапии, доступностью квалифицированной лаборатории для проведения транслюминальной балонной ангиопластики [4,5,6].
Проведение транслюминальной балонной ангиопластики наряду с неоспоримыми преимуществами сопряжено с методическими сложностями, необходимостью наличия дорогостоящего оборудования, бригады опытных операторов.
Широкое применение чрескожных вмешательств при ОКС в России сдерживается отсутствием достаточного количества рентгенэндоваскулярных лабораторий, работающих целенаправленно на острый коронарный синдром 24 часа в сутки 7 дней в неделю.
Преимуществами тромболитической терапии являются относительная простота выполнения процедуры и большая доступность, в том числе на догоспитальном этапе и в стационарах, не имеющих возможности для осуществления чрескожных вмешательств (ЧКВ). Поэтому на настоящий момент тромболитическая терапия является наиболее широко применяемым методом реперфузионной терапии.
Оценить эффективность тромболитической терапии возможно либо оценив кровоток в инфаркт-связанной артерии по шкале TIMI при коронароангиографии [7], выполнить которую часто бывает затруднительно в клинической практике, либо по косвенным признакам. К ним относят исчезновение болевого синдрома, восстановление гемодинамической и/или электрической стабильности миокарда и динамику сегмента ST по электрокардиограмме (ЭКГ) [4].
В рекомендациях ВНОК по лечению больных ОИМ с подъемом сегмента ST указывается, что снижение сегмента ST более чем на 50% от исходного в отведении с максимальной степенью подъeма ST через 180 минут от начала терапии с 90% вероятностью свидетельствует об успешной реперфузии [6]. По другим источникам предлагается расценивать снижение ST как полное, если оно составило ≥70%, частичное – в интервале 30%-