Бронхиальная астма относится к тяжелым хроническим заболеваниям, способным оказать негативное влияние на качество жизни больного. В статье рассмотрим особенности и признаки диагноза «бронхиальная астма» в карте вызова скорой помощи, симптомы и образец оформления, а также тактику действий бригады скорой помощи
Бронхиальная астма — это хроническое воспалительное заболевание дыхательных путей, характеризующееся повышенной реактивностью бронхов. Основными симптомами заболевания являются эпизоды затрудненного дыхания, кашель и свист в груди. В статье приведено описание карты вызова при бронхиальной астме.
Описание в карте вызова больного с бронхиальной астмой
Жалобы
При бронхиальной астме в карте вызова указываются жалобы больного на момент осмотра.
Как правило, пациент предъявляет следующие жалобы:
- затрудненный выдох;
- удушье;
- дыхание с свистом;
- кашель с небольшим количеством вязкого отделяемого.
Анамнез
При астме в карте вызова отражаются сведения, составляющие анамнез:
- Длительность приступа.
- Первые проявления; динамика симптомов.
- Причины, с которыми сам больной связывает начало приступа.
- Лекарственные препараты, принятые пациентом (дозировка, сколько времени пришло с момента приема до момента приезда БСМП).
- Длительность заболевания, частота приступов.
- Состоит ли пациент на диспансерном учете.
- Какие бронхолитики получает, регулярно или нерегулярно.
- Сопутствующие заболевания (если есть).
- Аллергологический анамнез.
- Гинекологический анамнез (для женщин).
- В статье вы найдете только несколько готовых образцов и шаблонов. В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Объективные данные
Объективные данные показывают:
- тяжесть состояния;
- положение больного (вынужденное, с опорой на руки);
- частота дыхательных движений, характер одышки (экспираторная);
- сухой кашель (возможна стекловидная мокрота);
- данные аускультации (сухие хрипы), перкуссии (коробочный звук).
Затем проводятся инструментальные исследования и лечение в соответствии с алгоритмами. При проведении лечения необходимо учитывать прием препаратов до приезда бригады скорой помощи.
Профессиональная бронхиальная астма: клиника, диагностика, лечениепосмотреть/скачать>>
При бронхиальной астме в карту вызова скорой заносится эффект от терапии с учетом динамики жалоб и состояния, а также параметры гемодинамики и частоты дыхательных движений. Дополнительно при бронхиальной астме в карте вызова скорой помощи указываются данные аускультации легких.
Если есть необходимость медицинской эвакуации больного в стационар, в карте вызова указывается тяжесть состояния, динамика жалоб, показатели гемодинамики и ЧДД в процессе и после транспортировки. Если применяется расширенная схема терапии, необходимо указывать достигнутый эффект после каждого из ее этапов.
Образец оформления карты вызова больного с бронхиальной астмой
Женщина, 32 года. Жалуется на приступ удушья, затрудненный выдох, приступообразный кашель с небольшим количеством прозрачной мокроты.
Бронхиальной астмой страдает с 19 лет, наличие других хронических патологий отрицает. Состоит на диспансерном учете в районной поликлинике. Приступы случаются 1-2 раза в месяц. При приступах принимает атровент.
Аллергологический анамнез — на запах лакокрасочных изделий, лаков, бытовой химии возникаю приступы удушья.
Объективно: состояние средней степени тяжести. Положение вынужденное — пациентка сидит, опираясь на руки. ЧДД — 28 вдохов в минуту, патологическое дыхание отсутствует, одышка экспираторная. Аускультативно: дыхание жесткое, сухие, жужжащие, свистящие хрипы во всех отделах, перкуторный звук коробочный.
Присутствует кашель с трудноотделяемой прозрачной мокротой. Пульс — 100 ударов в минуту, ритмичный, наполнение удовлетворительное. ЧСС — 100 в минуту, АД — 130/80 мм рт. ст. (нормальное — 120/80 мм рт. ст.). Сатурация — 93%.
После проведенной терапии приступ снят, Жалобы отсутствуют, состояние удовлетворительное, При аускультации легких хрипы не прослушиваются, ЧДД — 20 вдохов в минуту, пульс — 80 ударов в минуту, ЧСС — 80 в минуту, АД — 120/70.
Приступ бронхиальной астмы: карта вызова и тактика бригады СМП
Мужчина, 21 год. Со слов матери, страдает бронхиальной астмой с 6 лет, многократно проходил лечение в различных стационарах в связи с частыми обострениями основного заболевания. В течение долгого времени лечится глюкокортикоидами, в последнее время принимал преднизолон в дозировке 5 мг в день.
Силье удушье развилось за сутки до вызова бригады скорой помощи. Ингаляции беротека эффекта не принесли.
Больной принял смесь снотворных препаратов, после чего его состояние резко ухудшилось — поведение стало неадекватным, появились зрительные и слуховые галлюцинации, нарастали тревожность и агрессивность. Одышка усилилась, появился цианоз, затем произошла потеря сознания, резко упало артериальное давление. Была вызвана бригада скорой медицинской помощи.
Объектино:
Состояние крайне тяжелое, больной без сознания. Выраженный диффузный цианоз. Зрачки широкие, дыхание поверхностное (ЧДД — 45 вдохов в минуту), затем стало редким.
Наблюдается ригидность грудной клетки, промежутки межу ребрами сглажены, при дыхании не втягиваются. Перкуторно — над легкими коробочный звук. Сердечная тупость не определяется, экскурсия легочного края отсутствует.
Аускультативно — над легкими дыхание едва уловимо, хрипов нет. Пульс — 140 ударов в минуту, АД — 60/40 мм рт. ст. Тоны сердца хорошо выслушиваются над мечевидным отростком.
Живот мягкий, правильной формы, безболезненный. Селезенка не увеличена, печень выступает из-под реберной дуги на 3 см. В области почек визуальных изменений нет, мочеиспускание свободное.
Предполагаемый диагноз: астматический статус (исходя из анамнеза и данных объективного обследования).
- Ингаляция кислорода.
- Использование небулайзера.
- Фенотерол ипратропия бромид (Беродуал — 2–3мл — 40–60 капель) в разведении.
- Натрия хлорид — 0,9% — 3 мл ингаляционно через небулайзер;
- Будесонид (Пульмикорт — 1,0–2,0 ;мг) добавить через 3 мин в Беродуал.
- Катетеризация вены:
- Преднизолон — 60–120 мг в/в;
- Натрия хлорид — 0,9% — 500 мл в/в капельно.
Если нет эффекта от ингаляции показан аминофиллин (Эуфиллин) 2,4% 10 мл в/в медленно.
Если есть угроза остановки дыхания:
- катетеризация вены перед интубацией:
- эпинефрин (адреналин 0,1% — 0,5–1 мл) в/в;
- атропина сульфат 0,1% — 0,5–1 мл в/в;
- мидазолам (Дормикум 1 мл) или диазепам (Реланиум 2 мл) в/в;
- кетамин — 1 мг/кг в/в;
- интубация трахеи или применение ларингеальной трубки;
- ИВЛ/ВВЛ (не допускать развития высокого давления в дыхательных путях, ЧДД— 10–12 в мин, ДО — 6 мл/кг, содержание кислорода — не более 60%).
Необходима срочная госпитализация в стационар. При отказе от нее передается актив на «03» через 2 часа, при повторном отказе передается актив в лечебное учреждение по месту жительства.
Материал проверен экспертами Актион Медицина
Источник: https://www.provrach.ru/article/2302-18-m03-18-bronhialnaya-astma-karta-vyzova
Неотложная помощь при сердечной астме
Сердечная астма – комплекс симптоматических проявлений, которые могут выступать в качестве самостоятельного заболевания или являться следствием другой опасной патологии. Симптоматика сердечной астмы требует неотложной помощи, ведь она несет непосредственную угрозу для жизни больного.
Наша статья расскажет, как проявляет себя патология, какими болезнями она может быть вызвана и, главное, как спасти человеческую жизнь, вовремя распознав опасное состояние и правильно применив алгоритм первой помощи.
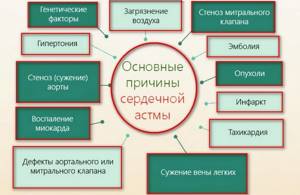
Причинно-следственные связи
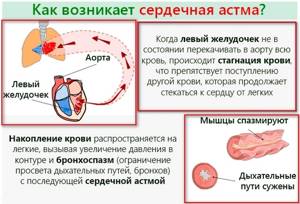
Под сердечной астмой понимают функциональные изменения в работе миокарда левого желудочка. Эти отклонения связаны с застоявшейся кровью в малом круге кровообращения. Патология может перейти в отечность легких. При этом ее возникновение может быть практически мгновенным, что всегда является следствием быстрого смертельного исхода.
Приступ всегда сопровождает удушье. Сердце работает в усиленном режиме, из-за чего развивается тахикардия, значительно повышаются диастолические показатели артериального давления.
Из-за острой нехватки воздуха пациент паникует, у него возникает страх перед возможной смертью.
Панические атаки еще более ухудшают положение: сильный кашель сухого типа усиливает ощущение удушья, кожные покровы человека синеют, он начинает задыхаться.
Факторы, вызывающие сердечную астму, можно условно разделить на 2 группы:
- Связанные с сердечной деятельностью;
- Не имеющие отношения к сердечной деятельности.
Основными причинами, которые вызывают опасное кардиологическое состояние, являются сердечные патологии, вызванные нарушением именно левого отдела сердца. К их числу относятся такие патологии:
Существуют факторы, вызывающие патологические изменения в сердечной и легочной деятельности, не связанные с работой сердца. Среди причин его появления можно выделить такие болезни:
- Заболевания инфекционной природы;
- Патологии почек;
- Изменения в кровообращении мозга острого характера.
Также необходимо отметить состояния, которые, не являясь причиной возникновения патологии, провоцируют ее появление:
- Чрезмерная физическая нагрузка, не соответствующая уровню подготовки человека;
- Психологический кризис, сильный стресс или эмоциональное напряжение;
- Гиперволемия, возникающая вследствие чрезмерного количества жидкости, введенной внутривенно, появившаяся во время лихорадочного состояния или беременности;
- Неправильный рацион питания, который сводится к приему жирной и тяжелой пищи перед сном;
- Обильный прием жидкости перед сном.
Характерная симптоматика
Так как приступ является следствием превышенной нагрузки на малый круг кровообращения, он проявляется в виде быстрого повышения кровяного давления.
Его стабильно высокие показатели влияют на значительное улучшение проницаемости сосудистых стенок, поэтому плазма начинает активно выходить в легочную ткань.
В результате, из-за ухудшения естественного газообмена между альвеолами и кровяным руслом ухудшается вентиляция легких. Это обстоятельство провоцирует развитие их отека.
Симптомы приступа сердечной астмы начинают сигнализировать о «неполадках» в организме за 2-3 дня до его начала. Перечислим признаки, на которые нужно обратить особое внимание:
- Одышка;
- Чувство сжатия в груди;
- Появление сухого кашля после малейшей физической нагрузки или попытке лечь.
Обратите внимание!
Приступы начинаются всегда неожиданно, чаще всего ночью, когда человек спит. Это объясняется тем, что в положении лежа адренергическая регуляция ослабляется, что увеличивает нагрузку на малый круг движения крови. Приступ может случиться и днем. В этом случае его провокатором станут физические нагрузки или психоэмоциональное нестабильное состояние.
Внезапно начавшийся приступ проявляет себя так:
- Человек просыпается от того, что ему не хватает воздуха, сложно дышать;
- Одышка быстро нарастает;
- Появляется сухой сильный кашель, который через непродолжительное время будет сопровождаться отхождением бесцветной мокроты;
- Пациент старается как можно быстрее встать или сесть, потому что в положении лежа он задыхается;
- Дыхательная деятельность происходит через рот;
- Пострадавший с трудом говорит;
- Он возбужден, тревожен, ощущает сильный страх смерти.
К ярко выраженной внешней симптоматике относят такие признаки:
- Синеет кожа на лице (носогубной треугольник) и фалангах пальцев;
- Сильное сердцебиение;
- Очень превышено значение диастолического артериального давления, которое без купирования приступа через непродолжительное время резко падает.
Обратите внимание!
Сердечные астматические проявления могут проходить и без изменения показателей артериального давления.
Длительность патологических нарушений может варьироваться от 15 минут до 2-3 часов в зависимости от заболевания, которое их вызвало.
Если приступ проходит без купирования длительное время, симптоматика выражается ярче:
- Кожные покровы становятся серыми;
- На шее у больного набухают вены;
- На теле и лице выступает холодный пот;
- Нитевидный пульс сопровождается резким снижением показателей артериального давления;
- Человек чувствует себя не способным совершить никакого движения.
Обратите внимание!
Длительность перехода из состояния сердечной астмы в отек легких зависит от тяжести патологии, спровоцировавшей приступ. Его развитие может быть молниеносным или постепенным.
О том, что легочная ткань начала отекать, свидетельствуют такие симптомы:
- Кашель становится влажным;
- Во время него начинает отходить обильная пенистая мокрота, наполненная кровью;
- Появляются отчетливо слышные хрипы над всей легочной поверхностью;
- Расширяются зрачки;
- Пациент может находиться только в положении сидя, спустив вниз ноги (положение ортопноэ);
- Сильное головокружение;
- Тошнота, которая может сопровождаться рвотой;
- Потеря сознания;
- Возможно проявление судорожного синдрома.
Чувством удушья, когда больному не хватает воздуха, сопровождается и другая патология – бронхиальная астма. Однако подобные проявления у астматиков несколько отличаются содержанием: у них в основе болезни всегда лежит бронхоспазм и выделение мокроты при кашле незначительное.
Обратите внимание!
В последнее время участилось диагностирование патологии смешанного типа.
Купировать острый приступ сердечной астмы можно только с помощью медикаментозных средств. Тем не менее, посредством первой помощи можно поддержать работу жизненно важных систем человека, не допустив смерти пострадавшего до приезда медицинского персонала.
Важность доврачебных действий
Сущность доврачебной помощи при сердечной астме состоит в немедленном звонке в учреждение скорой медицинской помощи с предварительным описанием симптоматики, а также в поддержании жизненно важных функций организма пострадавшего.
Сразу после вызова медиков необходимо измерить больному артериальное давление, так как от его показаний будут зависеть ваши дальнейшие действия. Далее действовать нужно в такой последовательности:
- Обеспечить свободный приток воздуха в помещение, где находится больной.
- Снять или расстегнуть все давящие элементы его одежды.
- Рекомендуется обеспечение больному положения сидя: дышать он сможет только так.
- Если показатели артериального давления не опустились ниже отметки в 100 мм рт. ст., показан нитроглицерин. Пострадавшему дают таблетку под язык или впрыскивают дозу лекарства, если оно в виде аэрозоля. Помните, что использовать нитроглицерин можно не более 2 раз. При этом каждые 5 минут контролируйте артериальные показатели, так как снижать давление нужно медленно.
- Если нитроглицерин отсутствует, можно принять валидол.
- Обычно 10-15 минут после приема медикаментозных средств достаточно, чтобы больному стало легче. Затем приступают к действиям, снижающим объем циркулирующей крови в малом системном кровотоке.
- Наложение жгута на 2 ноги и одну руку. Если отсутствует специальный резиновый жгут, можно воспользоваться эластичным бинтом или капроновым чулком. На руке жгут делают, отступив 10 см от плеча, на ногах – 15 см от области паха. Помните, что затягивать приспособление на голом теле нельзя. Под него обязательно нужно подложить какую-нибудь ткань. Длительность нахождения жгута на конечностях не должна превышать 20 минут. Если к этому времени медицинская помощь не подоспеет, приспособления снимают, дают отдых конечностям в течение 5 минут, а затем вновь накладывают. К тому же нужно внимательно следить, чтобы во время его наложения не образовался стеноз (состояние при котором пережаты сосуды). При правильном наложении жгута будет отчетливо слышна пульсация чуть ниже места, где он находится, а кожные покровы приобретут багрово-синий цвет.
- Если вы боитесь самостоятельно работать со жгутом, можно сделать теплую горчичную ванну для ног. Этими средствами устраняют колоссальную нагрузку на сердце и снижают объем циркулирующей крови. Однако считается, что ножные ванночки менее эффективны, нежели наложение жгутов.
Помните, что после ликвидации приступа сердечной астмы, нужно выяснить причину, которая ее вызвала. Без прохождения соответствующего лечения он может повториться. Поэтому нельзя отказываться от поездки в медицинское учреждение, даже если все симптомы к приезду медиков прошли.
Помощь медицинского персонала
Прибывшие на место медики продолжат купирование приступа, если это не удалось сделать до их появления. Неотложная помощь при сердечной астме состоит из введения медикаментозных препаратов:
- Внутривенно вводят раствор строфантина или коргликона;
- Эуфиллин вводить нужно медленно в вену, но только в том случае, если отсутствуют противопоказания: низкое давление, частый пульс, пароксизмальная тахикардия;
- Ингаляции кислорода, которые делают долго и при необходимости повторяют;
- Введение морфина показано при ярко выраженном возбуждении дыхательного центра;
- При зафиксированном застое в легких используется введение в вену струйно раствора фуросемида.
Остальное лечение назначается после проведенного исследования, которое выявит заболевание и его место в классификации возникновения сердечной астмы.
Диагностические приемы
Методы диагностики для постановки правильного диагноза очень важны, чтобы не перепутать сердечную астму с не менее опасными, но другими патологиями. Для подтверждения диагноза используются такие диагностические методики:
- Измерение показателей артериального давления;
- Простукивание грудной клетки в области, расположенной над легкими;
- Прослушивание легких, которое позволяет выявить наличие хрипов, свидетельствующих о начавшемся отеке легочной ткани;
- Прослушивание сердечных тонов, которые при наличии легочных хрипов будут едва слышны;
- Появление дополнительных сердечных тонов, которые отсутствуют у здорового человека;
- Подсчет количества ударов сердца в минуту.
Врачу нужно провести аппаратные исследования, которые подтвердят или опровергнут предварительный диагноз:
- ЭКГ;
- Эхокардиография;
- Ультразвуковое дуплексное сканирование;
- Рентгенография в 3-х проекциях.
На основании проведенного обследования будет назначено адекватное лечение, после окончания которого нужно обратиться к врачу-кардиологу. Он будет курировать основной терапевтический курс и делать промежуточные назначения медикаментозных средств, чтобы приступ больше не повторился.
Специфика профилактических мер
Как закончится приступ сердечной астмы предугадать сложно, так как его исход будет целиком зависеть от патологии, которая его вызвала. В случае «сердечного» фактора прогноз часто неблагоприятный.
Однако строгое соблюдение врачебных предписаний, правильно подобранная медикаментозная терапия, режим дня и питание позволяют пациентам после пережитого приступа не только избежать проявления новых тяжелых состояний, но и добиться стойкого удовлетворительного самочувствия.
Профилактикой приступов сердечной астмы является своевременное обращение за медицинской помощью при наличии сердечно-сосудистых заболеваний, а также строгое выполнение врачебных предписаний в виде регулярного приема назначенных медикаментозных препаратов.
Важно ежедневно совершать пешие прогулки на свежем воздухе, правильно распределяя часы отдыха и работы. А щадящие физические нагрузки помогут улучшить кровообращение, самочувствие и настроение.
Источник: https://ProPomosch.ru/neotlozhnye-sostoyaniya/pomosch-pri-serdechnoj-astme
Карта вызова: Приступ бронхиальной астмы
Мужчина 45 лет.
Жалобы
на чувство нехватки воздуха, кашель с трудноотделяемой мокротой, одышку.
Анамнез. Со слов больного, ухудшение с утра, внезапно. Приступу предшествовало плохое
настроение, слабость, ощущение заложенности, першения по ходу трахеи, сухой
кашель. Около получаса назад мужчина самостоятельно сделал ингаляцию с беродуалом и пульмикортом – без эффекта, вызвал СМП. Подобное состояние не впервые.
На протяжении нескольких лет страдает
бронхиальной астмой с частыми рецидивами. Постоянно пользуется ингаляторами
(сальбутамол), небулайзером с препаратами беродуал и пульмикорт. Хронические заболевания:
гипертоническая болезнь 2 стадии, бронхиальная астма средней степени тяжести,
частые рецидивы.
Аллергологический и эпидемиологический анамнезы не отягощены.
Объективно.
Общее состояние средней тяжести. Сознание ясное, 15 баллов по шкале Глазго.
Положение активное, без ограничений. Кожные покровы сухие, обычной окраски.
Тургор в норме. Сыпи нет. Зев чистый. Миндалины не увеличены. Лимфоузлы не
пальпируются. Пролежней нет. Отеков нет. Температура 36,5 С.
ЧДД 28
в минуту, одышка экспираторного характера. Патологического дыхания нет.
Аускультативно дыхание бронхиальное, выслушивается во всех отделах. Хрипы
свистящие, жужжащие во всех отделах. Влажных хрипов нет. Крепитации нет.
Перкуторный звук легочный над всей поверхностью. Кашель влажный. Мокрота
малопродуктивная.
Пульс
100 в минуту, ритмичный, наполнение удовлетворительное. ЧСС 100. Дефицита пульса
нет. АД 140/80 мм (привычное – 130/80 мм, максимальное – 190/100). Тоны сердца
приглушены. Шумов в сердце нет. Шума трения перикарда нет. Акцент 2-го тона на
аорте.
Язык
влажный, чистый. Живот правильной формы, симметричный, мягкий, при пальпации
безболезненный. Симптомы Ровзинга, Ситковского, Ортнера, Мэрфи, Мейо-Робсона,
Щеткина-Блюмберга, Валя отрицательные. Перистальтика выслушивается, печень и
селезенка не пальпируются. Рвоты нет. Стул оформленный, 1 раз в сутки,
светло-коричневой окраски.
Поведение
спокойное. Контактен. Чувствительность не нарушена. Речь внятная, без
патологии. Зрачки ОD=OS, обычные, фотореакция положительная. Нистагма нет.
Асимметрии лица нет. Менингеальные симптомы отрицательные. Очаговых симптомов
нет. Координаторные пробы ПНП, ПКП с интенцией.
Мочеиспускание
безболезненное, свободное, моча прозрачная. Симптом поколачивания
отрицательный.
Status localis. …
Инструментальные
исследования: SpO2 = 95%; пикфлоуметрия 280 л/мин.; глюкометрия
= 5,2 ммоль/л; ЭКГ: ритм синусовый, правильный, ЧСС 100 в минуту, ЭОС
нормальная, ГМЛЖ, в сравнении с архивом ЭКГ от 2015 года – без отрицательной
динамики.
DS:
Приступ бронхиальной астмы. (J45.9)
ПОМОЩЬ.
Sol. Beroduali 2 ml, Sol. Natrii chloridi 3 ml через небулайзер;
Sol. Budesonidi 1 mg
через пять
минут после ингаляции добавлено в небулайзер.
На фоне
проведенной терапии через 15 минут общее состояние больного средней тяжести, жалобы
сохраняются, дыхание жесткое, хрипы свистящие, слышны на расстоянии, АД =
140/90 мм, пульс = 100 уд в мин, ЧДД = 28 в минуту, SpO2 = 95%; пикфлоуметрия
280 л/мин.;
Sol. Euphyllini 240 mg, Sol. Natrii chloridi 0,9% – 10
ml в/в
Sol. Prednisoloni 90 mg, Sol. Natrii chloridi 0,9% –
10 ml в/в
На фоне
проведенной терапии общее состояние больного удовлетворительное, дыхание везикулярное,
хрипов нет, АД = 140/90 мм, пульс = 100 уд в мин, ЧДД = 18 в минуту, SpO2 = 97%; пикфлоуметрия
340 л/мин.
Актив в
ЛПУ.
—————
ГМЛЖ (гипертрофия миокарда левого желудочка)
ПНП (пальце-носовая проба),
ПКП (пяточно-коленная проба)
(Спасибо EMHelp.ru)
Источник: https://neotloga-ru.blogspot.com/2018/01/blog-post_31.html
Бронхиальная астма (БА), обострение
Выяснить жалобы, обратить внимание на:
- классическую триаду симптомов: приступообразный кашель (как эквивалент приступа удушья), экспираторную одышку (удлинённый выдох), свистящие хрипы;
- положение ортопноэ
- «симптомы тревоги»;
- сердцебиение;
- гипергидроз;
- ринит.
Собрать анамнез заболевания, обратить внимание на:
- продолжительность приступа удушья;
- причину, спровоцировавшую обострение: контакт с причинно-значимым аллергеном, неспецифические раздражающие факторы внешней среды (триггеры), инфекционное заболевание;
- особенности течения приступа (затруднён вдох или выдох);
- отличие настоящего приступа от предыдущих; когда был предыдущий приступ, чем купировался;
- давность заболевания БА;
- частоту обострений;
- препараты, дозировки, кратность и эффективность применения, время последнего приёма препарата. Указать приём бронходилаторов, глюкокортикоидов (ингаляционных, системных).
- Собрать аллергологический и соматический анамнезы.
- Провести объективное обследование, определить тяжесть течения приступа БА, выраженность бронхиальной обструкции.
- Критерии степени тяжести обострения БА:
- Лёгкое течение БА: физическая активность сохранена, сознание не изменено, иногда – возбуждение, может говорить целые фразы на одном выдохе, тахипноэ до 22 в минуту, экспираторная одышка, при аускультации свистящие хрипы в конце выдоха, ЧСС не более 100 в минуту, ПСВ более 80 %, артериальная гипертензия.
- Приступ БА средней степени тяжести: физическая активность ограничена, возбуждение, может говорить короткие фразы на одном выдохе, тахипноэ до 25 в минуту, выраженная экспираторная одышка, участие вспомогательных мышц в акте дыхания, при аускультации свистящие хрипы на выдохе и вдохе, ЧСС 100-120 в минуту, ПСВ 50-80 %, артериальная гипертензия.
- Тяжёлое течение приступа: физическая активность резко снижена, «дыхательная паника», может говорить только отдельные слова на одном выдохе, тахипноэ более 25 в минуту, резко выраженная экспираторная одышка, участие вспомогательных мышц в акте дыхания, громкое свистящее дыхание на вдохе и выдохе, ЧСС более 120 в минуту, ПСВ менее 50 %, артериальная гипотензия.
- Провести пикфлоуметрию, обратить внимание на пиковую скорость выдоха (норма ПСВ = 400-600 мл):
- Обострение БА средней тяжести — ПСВ в пределах 100-300 мл.
- Тяжёлое обострение БА — ПСВ менее 100 мл.
- Регистрировать ЭКГ в 12 отведениях: оценка ритма, проводимости, наличие признаков гипертрофии левого желудочка, наличие зон ишемии и некроза миокарда, остро возникшей блокады ножек пучка Гиса; признаки перегрузки правых отделов сердца (P-pulmonale, смещение электрической оси сердца влево) и др.
- Мониторинг общего состояния пациента, ЧДД, ЧСС, пульса, АД (артериальная гипертензия), ЭКГ, пульсоксиметрия (снижение SpO2 указывает на риск развития ОДН), глюкометрия, термометрия.
Оформить «Карту вызова СМП». Описать исходные данные основной патологии.
Помните! Астматический статус возникает в результате обструкции бронхиального дерева, обусловленного:
- бронхоспазмом;
- отеком слизистой дыхательных путей;
- гиперсекрецией железистого аппарата слизистой с образованием слизистых пробок;
- склерозом стенки бронхов при длительном и тяжёлом течении БА.
При оформлении диагноза, указать:
- степень тяжести обострения БА;
- осложнения БА: легочные, внелегочные.
Легочные осложнения БА:
- Пневмония.
- Ателектаз.
- Пневмоторакс.
- Пневмомедиастинум.
- Эмфизема лёгких.
- Пневмосклероз.
- ОДН (указать степень тяжести).
Внелегочные осложнения БА:
- Острое «легочное сердце».
- ОСН (отёк лёгких).
- Нарушение сердечного ритма.
Продолжать кардиомониторинг и пульсоксиметрию во время транспортировки пациента в профильное отделение ЛПУ.
Исключить:
- острую левожелудочковую недостаточность;
- другие заболевания легких и их осложнения.
Объём и тактика лечебных мероприятий
Лечение направить на максимально быстрое купирование приступа удушья:
- По возможности исключить контакт с причинно-значимым аллергеном и триггерами.
- Предпочтительно использовать ингаляционную терапию через небулайзер.
- Обеспечить адекватную оксигенацию, поддерживать SpO2 в пределах 92-95 %.
- Использовать бронходилататоры и глюкокортикоиды.
- Тактику лечения определить выраженностью обострения БА.
- Придать пациенту физиологически выгодное (удобное) положение с приподнятым плечеголовным концом туловища или сидя с упором на руки.
- Оксигенотерапия: ч/з лицевую маску / носовые канюли под постоянным потоком кислородно-воздушной смеси 2-4 л/минуту, O2 40-50 %.
- Легкое течение приступа БА
- Беродуал 1-3 мл (20- 60 кап) через небулайзер в течение 5-15 минут или
- Сальбутамол 2,5-5 мг (1-2 небулы).
При отсутствии небулайзера
- ДАИ Сальбутамол 1-2 вдоха (100-200 мкг) или Беродуал 1-2 вдоха (100-200 мкг) или Беротек 1-2 вдоха (100-200 мкг).
Приступ средней степени тяжести БА
- Беродуал 1-3 мл (20- 60 кап) через небулайзер в течение 5-15 мин., повторить через 20 минут или
- Сальбутамол 2,5-5 мг (1-2 небулы).
При отсутствии небулайзера
- ДАИ Сальбутамол 1-2 вдоха (100-200 мкг) или Беродуал 1-2 вдоха (100-200 мкг), или Беротек 1-2 вдоха (100-200 мкг), ч/з 20 минут повторить при необходимости.
- Пульмикорт 1000-2000 мкг через небулайзер в течение 5-10 минут.
- Дексаметазон 8 мг в/в или
- Преднизолон 60-90 мг в/в (из расчета 1 мг/кг).
Тяжелое течение приступа БА
- Дексаметазон 12-16 мг в/в или
- Преднизолон 90-150 мг в/в (1,5-2 мг/кг).
- Пульмикорт 1000-2000 мкг через небулайзер в течение 5-10 минут или
- Беродуал 1-3 мл (20- 60 кап) через небулайзер в течение 5-15 мин., повторить через 20 минут или
- Сальбутамол 2,5-5 мг (1-2 небулы).
Дополнительно:
- Эуфиллин 2,4 %-10 мл (240 мг) в/в.
Первоначальна доза – 4-6 мг/кг за 10 минут.
Поддерживающая доза 0,6-0,7 мг/кг в час (Эуфиллин 240 мг в р-ре Натрия хлорида 0,9 % — 500 мл в/в 33-35 капель в минуту).
Транспортировать пациента на носилках с фиксацией в физиологически выгодном (удобном) положении. Экстренная госпитализация в профильное отделение ЛПУ.
Показания для госпитализации:
- Тяжёлый приступ БА или АС.
- Учащение приступов БА за последнее время.
- Наличие тяжёлых осложнений: пневмоторакс, пневмомедиастинум.
- ОДН.
Дать рекомендации пациентам, оставленным дома:
- Исключить контакт с причинно-значимым аллергеном.
- Исключить или максимально ограничить контакт с триггерами.
- Оформить активный вызов участкового врача при согласии пациента.
- При необходимости ограничить физическую, психоэмоциональную и сенсорную нагрузку, приём ß-адреноблокаторов.
- Обучение в «Школе для больных бронхиальной астмой».
Источник: http://www.ambu03.ru/taktika/neotlozhnye-sostoyaniya-pri-zabolevaniyax-organov-dyxaniya/bronxialnaya-astma-ba-obostrenie/
Первая и неотложная помощь при сердечной астме
Сердечная астма — серьезное заболевание, внезапные приступы которого способны привести к летальному исходу. Провоцирующие его причины совершенно разнообразны: неадекватные физические и психоэмоциональные нагрузки, переедание и прием избытка жидкости на ночь.
Сердечная астма скорее следствие или осложнение основного заболевания. К ним относятся недостаточность или порок митрального клапана, острая сердечная недостаточность, гипертонический крис, инфаркт, пневмония.
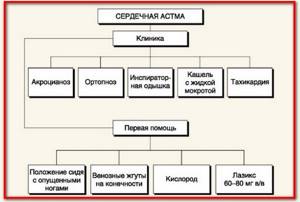
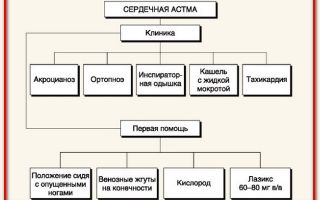
К симптомам приступа этого заболевания относят:
- затруднение при вдохе или выдохе, нехватка воздуха;
- кашель выделением с небольшого количества пенообразной мокроты ил без нее;
- появление одышки (до 40-60 вдохов в минуту);
- паническое состояние, боязнь смерти;
- учащение пульса, аритмия;
- снижение артериального давления (в большинстве случаев) или его значение может находиться в пределах нормы.
Нередко приступ сердечной астмы переходит в начальную фазу отека легких: появляются мелкопузырчатые и отчетливо различимые на расстоянии хрипы при дыхании, пенообразная розовая мокрота (с примесью крови), холодный пот, лицо и шея бледнеют и приобретают синюшный оттенок, больной теряет сознание.
Если у человека проявляются любые из перечисленных симптомов, то следует незамедлительно звонить в экстренные службы. Первая помощь при сердечной астме до прибытия медицинского персонала подразумевает следующий комплекс мер:
- Больному помогают сесть или расположиться полулежа.
- Освобождают грудную клетку от стесняющих элементов одежды.
- Обеспечивают доступ свежего воздуха.
- Определяют значение артериального давления (если в наличии есть тонометр).
- При систолическом давлении на уровне или выше 100 мм рт. ст. следует дать нитроглицерин в таблетированной (под язык до полного растворения) или аэрозольной форме, в противном случае — только валидол. Оба препарата принимают не больше двух раз с промежутком не меньше 5 минут и при строгом контроле артериального давления. В большинстве случаев этой меры вполне достаточно, улучшение состояния наступает не позднее 15 минут после последнего приема лекарств. Аэрозоли нитроглицерина (препараты нитроминт, нитроспрей) обладают большей эффективностью в сравнении с таблетированной формой.
- Через 5-10 минут после того, как человек удобно расположился полулежа, одновременно на ноги и одну руку больного накладывают жгут (или туго затягивают эластичный бинт, капроновый чулок). На верхних конечностях жгут располагают ниже плеча не менее, чем на 10 см, на ногах — ниже 15 см относительно паховой складки. Чрез 20 минут жгуты снимают, затем через 3-5 минут накладывают снова. Если жгут наложен верно, то ниже его расположения прослушивается пульс, а кожный покров становится багрово-синюшного цвета.
- Ножные горячие ванны обладают эффектом, подобным наложению жгута. Эти два метода способствуют снижению общего объема циркулируемой крови и, соответственно, нагрузки на сердце. Однако, горячая ванна для ног менее эффективна, чем наложение жгута.
Этот алгоритм действий до приезда неотложной помощи позволит облегчить состояние, предотвратить летальный исход и дождаться приезда медицинского персонала. Даже если приступ сердечной астмы удалось купировать, госпитализация больного необходима для выяснения причин его появления, особенно, если это произошло впервые.
Неотложная помощь при сердечной астме
Неотложную медикаментозную помощь при сердечной астме оказывает квалифицированный медицинский персонал. Общие принципы действий (независимо от уровня артериального давления) направлены на купирование приступа, предотвращение или снижение отека легких.
Неотложная помощь при сердечной астме состоит из следующих этапов:
- внутривенное введение раствора наркотических анальгетиков (морфина, фентанила) в сочетании с 0,5 мл раствора атропина (0,1%). Предельно допустимое количество применяемых обезболивающих (концентрацией 1%) составляет соответственно до 1 мл и 2 мл. Морфин противопоказан при гипоксии, аритмии, брадикардии, пониженном давлении;
- капельное введение раствора диуретиков, например, фуросемида (концентрацией 1%) от 2 до 8 мл (противопоказание — низкой артериальное давление);
- применение кислорода в ингаляторной форме;
- медленное внутривенное введение растворов сердечных гликозидов дигоксина (до 2 мл с концентрацией 0,025%) или строфантина (до 1 мл с концентрацией 0,05%). Препараты применяют на растворе хлорида натрия (0,9%).
При смешанной астме с характерными спазмами бронхов используют гормональные лекарственные средства (преднизолон, гидрокортизон в количестве 30-60 мг и 60-125 мл, соответственно) и внутривенно введение эуфилина (раствор 2,4%) до 10 мл. Для снижения образования пены мокроты эффективны ингаляции паров этилового спирта.
Алгоритм неотложной помощи при отеке легких
В зависимости от уровня артериального давления отек легких разделяют на три типа: при повышенном, среднем и пониженном значении. Каждый случай предполагает свой алгоритм действий.
Помощь при повышенном значении артериального давления
Разгрузка работы сердца при повышенном давлении предполагает применение ганглиоблокаторов (пентамин, арфонад, бензогексоний), действие которых направлено на увеличении просвета сосудов периферической кровеносной системы.
Применение этих препаратов внутривенно осуществляется при постоянном измерении показателей: один человек следит за дозировкой лекарства, другой за показаниями тонометра (измерения проводят через каждые 2-3 мл введенного раствора). Показатель артериального давления снижают не более чем на третью часть от исходного значения.
Необходимое количество пентамина (1 мл раствора с концентрацией 5%) или бензогексония (1 мл с концентрацией 2%) смешивают с 20 мл изотонического раствора хлорида натрия или глюкозы. Арфонад (дозировкой 250 мг) применяют в чистом виде или в смеси с раствором хлоридом натрия.
Помощь при нормальном значении артериального давления
Если уровень давления находится в пределах нормы или незначительно повышен, то применяют венозные вазодилататоры в сочетании с быстродействующими диуретиками.
К первой группе относят нитроглицерин (спиртовой раствор концентрацией 1%), перлинганит, изокет. Их применяют капельно при постоянном контроле систолического давления, значение которого не должно падать ниже 100 мм.рт.ст. Количество вводимого препарата рассчитывается индивидуально.
В качестве диуретиков чаще всего применяют лазикс (струйно внутривенно от 60 мг до 120 мг).
Помощь при пониженном значении артериального давления
Медикаментозная помощь при пониженном давлении заключается в стимуляции сердечных β-адренергических рецепторов. К таким лекарственным средствам относят добутамин, дофамин. Последний вводят внутривенно капельно. Скорость введения раствора определяется динамикой изменения артериального давления и характером сердечного ритма.
Для внутривенных инфузий одну ампулу дофамина (200 мг) смешивают 250-500 мл с раствором хлорида натрия. После фиксации в пределах 100-115 мм.рт.ст. И восстановления нормального кровоснабжения почек назначают диуретики (лазикс в количестве 60-80 мг).
Источник: http://astmabronhit.ru/pervaya-i-neotlozhnaya-pomoshh-pri-serdechnoy-astme-algoritm.html
Как помочь больному при сердечной астме и отеке легких
Нарушение кровообращения в малом круге является одним из симптомов острой левожелудочковой недостаточности. Кризис в работе органов дыхания может привести к летальному исходу, поэтому своевременная и правильная неотложная помощь при сердечной астме позволит сохранить не одну человеческую жизнь.
Расстройства сократительной функции левого желудочка обычно приводят к накоплению жидкой крови в малом кругу кровообращения. Следствием этой патологии обычно бывает выход плазмы из сосудов в альвеолы легких и бронхов.
Наиболее грозным осложнением этого заболевания считается сердечная астма, клинические проявления которой выражаются в дыхательной недостаточности и отеке легких.
Признаки начинающегося приступа
Данный синдром недостаточности работы левого желудочка обычно проявляет себя внезапно. Чаще всего все происходит ночью. Среди полного благополучия больного начинает мучить приступ сильнейшего сухого кашля, иногда доходящего до неукротимой рвоты.
Во время приступа пациент ощущает резкую нехватку кислорода, частота дыхания доходит до 50 — 60 вдохов в минуту, дыхание поверхностное и очень болезненное. Насыщение крови кислородом или сатурация падает до 60 — 70%, что приводит к явлениям гипоксии у пациента.
Первым признаком падения процентного содержания кислорода в тканях организма больного становится цианоз кожных покровов и видимых слизистых, возможен холодный липкий пот. На это состояние реагирует и нервная система пациента:
- зрачки расширяются,
- отмечается головокружение,
- расстройство сознания,
- сильный испуг и боязнь смерти.
Падение артериального давления только усугубляет картину острого приступа. Спазм периферийных сосудов вместо облегчения состояния только ухудшает его. Дело в том, что излишек крови из сосудов тела массово перекачивается сердцем в малый круг кровообращения, чем усугубляет ситуацию.
Если при кашле у больного вместе с мокротой выделяется бледно-розовая пенистая жидкость, то это свидетельствует о том, что плазма крови уже попала в альвеолы легких, и развивается клиника кардиального отека легких. В этом случае несвоевременная первая помощь при сердечной астме может пагубно отразиться на тяжести состояния пациента.
Как отличить сердечную астму от других острых нарушений деятельности органов дыхания
От правильно и своевременно поставленного диагноза зависит тактика лечения. Наиболее часто отек легких при острой левожелудочковой недостаточности путают с бронхиальной астмой или хроническим бронхитом с астматическим компонентом.
Поскольку эти два заболевания вызваны различными причинами, первая помощь и последующее лечение достаточно сильно отличаются друг от друга. Существует несколько признаков, помогающих дифференцировать эти патологии:
- Возраст пациента. В большинстве случаев сердечная астма поражает пожилых людей. Если больному больше 60 лет, то в 80% случаев причиной отека легких будет нарушение работы сердца.
- Бронхиальная астма обычно является спутником различных заболеваний органов дыхания. Частые бронхиты, воспаления легких, эмфизема должны указать медицинскому работнику истинную причину развития дыхательной недостаточности.
- Если у пациента в анамнезе отмечались аллергические реакции, то вероятно спазм мускулатуры бронхов и отек легких не являются последствием нарушения работы левого желудочка.
Однако часто просто нет времени выяснять историю болезни у пациента, поэтому для быстрой дифференциальной диагностики этих двух легочных патологий важно знать следующее: сердечная астма обычно протекает с затрудненным вдохом. Когда у больного сложности с выдохом, мокрота тягучая и стекловидная, то можно уверенно говорить о наличии бронхиальной астмы и назначать соответствующую терапию.
Первая помощь при приступе
Как отмечалось выше, острые расстройства дыхания при недостаточности функции левого желудочка обычно случаются внезапно и чаще всего ночью. В этом случае от действия родных и близких пациента зависит не только его здоровье, но и сама жизнь.
Сразу после начала приступа кашля и удушья больному необходимо придать сидячее положение и обеспечить доступ кислорода или свежего воздуха. Учитывая возможное возбуждение, пациенту может помочь таблетка димедрола или пипольфена. Более сильные транквилизаторы обычно не хранятся в домашних аптечках.
Если приступ сопровождается выраженным болевым синдромом, то для его купирования подойдут любые анальгетики, имеющиеся в доме. Хороший эффект можно получить и приемом нитроглицерина. Помимо воздействия на коронарные сосуды, данный препарат расширяет периферийную венозную сеть и способствует уменьшению нагрузки на малый круг кровообращения.
Многие специалисты изучают необходимость тепловых нагрузок на легкие в период приступа сердечной астмы, однако нет общего аргументированного мнения о применении грелок или льда для снятия приступа удушья.
Не стоит забывать и о таком известном методе лечения сердечной недостаточности, как накладывание жгутов на конечности. Разумеется, не все в домашних условиях могут правильно выполнить эту процедуру, однако даже тугое бинтование голеней обеих ног поможет вывести часть крови из легких, чем поможет улучшить состояние больного.
Хорошо может себя проявить ингаляция воздуха и кислорода через этиловый спирт. Это вещество является прекрасным пеногасителем и широко применяется для купирования отека легких. Вдыхание паров спирта поможет несколько снизить тяжесть клиники дыхательной недостаточности.
Алгоритм действий при купировании до прибытия медиков
Неотложная помощь при сердечной астме должна происходить без паники и подчиняться четкому алгоритму действий. Существуют несколько простых правил, которые могут облегчить состояние пациента до приезда бригады скорой помощи:
- Учитывая, что сердечная астма и отек легких угрожают жизни больного, нужно сразу вызвать медицинский персонал.
- Пациенту придают сидячее положение в постели, обеспечивают полный покой и помогают освободить полость рта от возможной пены.
- Рекомендуется сразу начать ингаляции кислорода через этиловый спирт. Если это затруднительно, то пациент может просто периодически вдыхать пары спирта или водки.
- Из лекарственных средств при сердечной астме можно рекомендовать нитроглицерин до 3 таблеток, стандартные анальгетики, антигистаминные препараты. Физиотерапевтические процедуры могут быть представлены тугим бинтованием конечностей или теплыми ваннами с горчицей.
- Больного нельзя оставлять одного. Помимо ухудшения состояния можно пропустить возникновение периода двигательного возбуждения, вызванного гипоксией головного мозга.
Выполнение этих простых советов позволит не допустить ухудшения состояния больного до прибытия специалистов.
Рекомендуем прочитать статью о первой помощи при болях в сердце. Из нее вы узнаете о причинах появления болевых ощущений, оказании помощи больному, действиях при остановке дыхания.
Действия медицинских работников до госпитализации в стационар
Больного, находящегося в состоянии острого отека легких, нельзя транспортировать. Это может привести к резкому ухудшению состояния и летальному исходу.
Поэтому первая помощь при сердечной астме специализированного характера оказывается еще в домашних условиях. Для купирования болевого синдрома в арсенале бригады скорой помощи имеется много лекарственных средств.
Для достижения быстрого эффекта пациенту вводится внутривенно смесь наркотического анальгетика морфина и антигистаминного вещества “Супрастин”.
Первая доза не превышает 1 мл 1% раствора, однако если боль не уходит, инъекцию можно повторить.
После этого специалисты должны заняться коррекцией артериального давления, купированием отека легкого и уменьшением частоты сокращения сердца. Выбор препаратов для решения этих проблем достаточно широкий, однако алгоритм оказания неотложной помощи рекомендует в этом случае использовать “Лазикс”, “Эуфиллин”, “Строфантин” или “Коргликон”, “Пентамин”.
Для снятия гипертензии и клиники отека легких возможно проведение в домашних условиях венесекции и кровопускания до 500 мл. Это позволит снизить нагрузку на малый круг кровообращения и облегчить состояние больного.
Если до приезда бригады скорой помощи не удалось правильно наложить жгуты на конечности пациента, то эту процедуру можно повторить.
Госпитализация больного возможна только после стабилизации витальных функций, купирования клиники отека легких и нормальных цифрах артериального давления. Больного перевозят на носилках. Обычно подобные пациенты госпитализируются в кардиологический стационар, однако тяжесть состояния человека может потребовать лечения в отделении интенсивной терапии.
Дальнейшая судьба пациента с сердечной астмой будет находиться в руках специалистов, но если на догоспитальном этапе помощь была оказана своевременно и в полном объеме, это значительно облегчит проведение дальнейшей терапии больного.
Источник: http://CardioBook.ru/neotlozhnaya-pomoshh-pri-serdechnoj-astme/