Лёгочное сердце — патологическое состояние, характеризующееся расширением и и увеличением правого предсердия и желудочка, а также недостаточным кровообращением. Возникает из-за обструктивного бронхита, астмы, травм грудной клетки и по ряду других причин. Для лечения лёгочного сердца обратитесь к кардиологу.
Поделиться:
- Первичные поражения бронхов и лёгких в результате астмы, обструктивного бронхита, эмфиземы лёгких и ряда других заболеваний;
- поражения лёгочных сосудов — атеросклероз, опухоли средостения и другие;
- заболевания, деформирующие грудную клетку — сколиоз, кифосколиоз, болезнь Бехтерева и другие;
- травмы грудной клетки и органов в области грудной клетки;
- нервно-мышечные болезни, например — полиомиелит;
- злокачественные новообразования в лёгких и других органах грудной клетки.
Булацкий Сергей Олегович Ортопед • Травматолог • стаж 14 лет
24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Острое лёгочное седце
- Резкая боль в области грудной клетки;
- синюшность кожных покровов и слизистых;
- одышка;
- снижение артериального давления;
- учащённый пульс;
- тошнота и рвота.
Подострое лёгочное сердце
- Болевые ощущения в области грудной клетки или правого подреберья;
- одышка;
- рвота и тошнота;
- учащённое сердцебиение.
Все симптомы проявляются растянутыми по времени, могут появляться один за другим.
Хроническое лёгочное сердце
- Повышенная утомляемость при стандартной нагрузке;
- учащённое сердцебиение;
- нарастающая одышка;
- багрово-синюшный окрас ушей, носогубного треугольника, губ;
- отёки;
- набухание шейных вен.
Чтобы поставить точный диагноз и уточнить вид болезни, врач слушает сердечный ритм, опрашивает и осматривает пациента, направляет на дополнительные исследования — например, на ЭКГ и рентгенографию. В сети клиник ЦМРТ используют следующие эффективные методы диагностики:
Запишитесь на консультацию к кардиологу. Он поставит диагноз, назначит лечение и даст рекомендации по профилактике осложнений.
Чаще всего болезнь лечат консервативной терапией: приёмом лекарственных препаратов различных групп. Например, врач назначает дыхательные аналептики, муколитические средства, бронхолитики и другие препараты. В сети клиник ЦМРТ врачи используют эффективные способы лечения, в числе которых:
Самое серьёзное осложнение болезни — летальный исход вследствии остановки сердца. Большое количество пациентов получают инвалидность.
- Вовремя лечите болезни дыхательной и сердечно-сосудистой систем;
- избегайте травм грудной клетки;
- сразу обращайтесь к врачу, чтобы избежать осложнений;
- проходите диспансеризацию минимум раз в год.
Москалева В. В. Редактор • Журналист • Опыт 10 лет
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Подробнее
круглосуточная запись по тел.
+7 (812) 748-59-05
Нужна предварительная консультация? Оставьте свои данные, мы вам перезвоним и ответим на все вопросы
Легочное сердце
Легочное сердце – патология правых отделов сердца, характеризующаяся увеличением (гипертрофией) и расширением (дилатацией) правого предсердия и желудочка, а также недостаточностью кровообращения, развивающейся вследствие гипертензии малого круга кровообращения. Формированию легочного сердца способствуют патологические процессы бронхолегочной системы, сосудов легких, грудной клетки. К клиническим проявлениям острого легочного сердца относятся одышка, загрудинные боли, наростание кожного цианоза и тахикардии, психомоторное возбуждение, гепатомегалия. Обследование выявляет увеличение границ сердца вправо, ритм галопа, патологическую пульсацию, признаки перегрузки правых отделов сердца на ЭКГ. Дополнительно проводят рентгенографию органов грудной клетки, УЗИ сердца, исследование ФВД, анализ газового состава крови.
Легочное сердце – патология правых отделов сердца, характеризующаяся увеличением (гипертрофией) и расширением (дилатацией) правого предсердия и желудочка, а также недостаточностью кровообращения, развивающейся вследствие гипертензии малого круга кровообращения. Формированию легочного сердца способствуют патологические процессы бронхолегочной системы, сосудов легких, грудной клетки.
Острая форма легочного сердца развивается быстро, за несколько минут, часов или дней; хроническая – на протяжении нескольких месяцев или лет. Почти у 3% больных хроническими бронхолегочными заболеваниями постепенно развивается легочное сердце. Легочное сердце значительно отягощает течение кардиопатологий, занимая 4-е место среди причин летальности при сердечно-сосудистых заболеваниях.
Легочное сердце
Бронхолегочная форма легочного сердца развивается при первичных поражениях бронхов и легких в результате хронического обструктивного бронхита, бронхиальной астмы, бронхиолита, эмфиземы легких, диффузного пневмосклероза различного генеза, поликистоза легких, бронхоэктазов, туберкулеза, саркоидоза, пневмокониоза, синдрома Хаммена – Рича и др. Эту форму могут вызывать около 70 бронхолегочных заболеваний, способствующих формированию легочного сердца в 80% случаев.
Возникновению торакодиафрагмальной формы легочного сердца способствуют первичные поражения грудной клетки, диафрагмы, ограничение их подвижности, значительно нарушающие вентиляцию и гемодинамику в легких.
В их число входят заболевания, деформирующие грудную клетку (кифосколиозы, болезнь Бехтерева и др.
), нервно-мышечные болезни (полиомиелит), патологии плевры, диафрагмы (после торакопластики, при пневмосклерозе, парезе диафрагмы, синдроме Пиквика при ожирении и т. п.).
Васкулярная форма легочного сердца развивается при первичных поражениях легочных сосудов: первичной легочной гипертензии, легочных васкулитах, тромбоэмболии ветвей легочной артерии (ТЭЛА), сдавлении легочного ствола аневризмой аорты, атеросклерозе легочной артерии, опухолями средостения.
Основными причинами острого легочного сердца являются массивная ТЭЛА, тяжелые приступы бронхиальной астмы, клапанный пневмоторакс, острая пневмония. Легочное сердце подострого течения развивается при повторных ТЭЛА, раковом лимфангоите легких, в случаях хронической гиповентиляции, связанных с полиомиелитом, ботулизмом, миастенией.
Ведущее значение в развитии легочного сердца имеет артериальная легочная гипертензия. На начальной стадии она также связана с рефлекторным увеличением сердечного выброса в ответ на усиление дыхательной функции и возникающую при дыхательной недостаточности гипоксию тканей.
При васкулярной форме легочного сердца сопротивление кровотоку в артериях малого круга кровообращения увеличивается в основном за счет органического сужения просвета легочных сосудов при закупорке их эмболами (в случае тромбоэмболии), при воспалительной или опухолевой инфильтрации стенок, заращении их просвета (в случае системных васкулитов).
При бронхолегочной и торакодиафрагмальной формах легочного сердца сужение просвета легочных сосудов происходит за счет их микротромбоза, заращения соединительной тканью или сдавления в зонах воспаления, опухолевого процесса или склерозирования, а также при ослаблении способности легких к растяжению и спадении сосудов в измененных сегментах легких.
Но в большинстве случаев ведущую роль играют функциональные механизмы развития легочной артериальной гипертензии, которые связаны с нарушениями дыхательной функции, вентиляции легких и гипоксией.
Артериальная гипертензия малого круга кровообращения приводит к перегрузке правых отделов сердца. По мере развития заболевания происходит сдвиг кислотно-щелочного равновесия, который первоначально может быть компенсированным, но в дальнейшем может произойти декомпенсация нарушений.
При легочном сердце наблюдается увеличение размеров правого желудочка и гипертрофия мышечной оболочки крупных сосудов малого круга кровообращения, сужения их просвета с дальнейшим склерозированием. Мелкие сосуды нередко поражаются множественными тромбами.
Постепенно в сердечной мышце развивается дистрофия и некротические процессы.
По скорости нарастания клинических проявлений различают несколько вариантов течения легочного сердца: острое (развивается за несколько часов или дней), подострое (развивается на протяжении недель и месяцев) и хроническое (возникает постепенно, в течение ряда месяцев или лет на фоне длительной дыхательной недостаточности).
Процесс формирования хронического легочного сердца проходит следующие стадии:
- доклиническую – проявляется транзиторной пульмонарной гипертензией и признаками напряженной работы правого желудочка; выявляются только при инструментальном исследовании;
- компенсированную – характеризуется гипертрофией правого желудочка и стабильной пульмонарной гипертензией без явлений недостаточности кровообращения;
- декомпенсированную (сердечно-легочная недостаточность) – появляются симптомы недостаточности правого желудочка.
Выделяют три этиологические формы легочного сердца: бронхолегочную, торакодиафрагмальную и васкулярную.
По признаку компенсации хроническое легочное сердце может быть компенсированным или декомпенсированным.
Клиническая картина легочного сердца характеризуется развитием явлений сердечной недостаточности на фоне легочной гипертензии.
Развитие острого легочного сердца характеризуется появлением внезапной боли за грудиной, резкой одышки; снижением артериального давления, вплоть до развития коллапса, синюшностью кожных покровов, набуханием шейных вен, нарастающей тахикардией; прогрессирующим увеличением печени с болями в правом подреберье, психомоторным возбуждением. Характерны усиленные патологические пульсации (прекардиальная и эпигастральная), расширение границы сердца вправо, ритм галопа в зоне мечевидного отростка, ЭКГ- признаки перегрузки правого предсердия.
При массивной ТЭЛА за несколько минут развивается шоковое состояние, отек легких. Нередко присоединяется острая коронарная недостаточность, сопровождающаяся нарушением ритма, болевым синдромом.
В 30-35 % случаев наблюдается внезапная смерть.
Подострое легочное сердце проявляется внезапными умеренными болевыми ощущениями, одышкой и тахикардией, непродолжительным обмороком, кровохарканьем, признаками плевропневмонии.
В фазе компенсации хронического легочного сердца наблюдается симптоматика основного заболевания с постепенными проявлениями гиперфункции, а затем и гипертрофии правых отделов сердца, которые обычно неярко выражены. У некоторых пациентов отмечается пульсация в верхней части живота, вызванная увеличением правого желудочка.
В стадии декомпенсации развивается правожелудочковая недостаточность. Основным проявлением служит одышка, усиливающаяся при физической нагрузке, вдыхании холодного воздуха, в лежачем положении.
Появляются боли в области сердца, синюшность (теплый и холодный цианоз), учащенное сердцебиение, набухание шейных вен, сохраняющееся на вдохе, увеличение печени, периферические отеки, устойчивые к лечению.
При обследовании сердца выявляется глухость сердечных тонов. Артериальное давление в норме или понижено, артериальная гипертония характерна для застойной сердечной недостаточности.
Более выраженными симптомы легочного сердца становятся при обострении воспалительного процесса в легких.
В поздней стадии усиливаются отеки, прогрессирует увеличение печени (гепатомегалия), появляются неврологические нарушения (головокружение, головные боли, апатия, сонливость) снижается диурез.
Диагностическими критериями легочного сердца считают наличие заболеваний – причинных факторов легочного сердца, легочной гипертензии, увеличения и расширения правого желудочка, правожелудочковой сердечной недостаточности.
Таким пациентам необходима консультация пульмонолога и кардиолога. При осмотре пациента обращают внимание на признаки нарушения дыхания, синюшность кожи, боли в области сердца и т. д.
На ЭКГ определяются прямые и косвенные признаки гипертрофии правого желудочка.
По данным рентгенографии легких наблюдается одностороннее увеличение тени корня легкого, его повышенная прозрачность, высокое стояние купола диафрагмы со стороны поражения, выбухание ствола легочной артерии, увеличение правых отделов сердца. С помощью спирометрии устанавливается тип и степень дыхательной недостаточности.
На эхокардиографии определяется гипертрофия правых отделов сердца, легочная гипертензия. Для диагностики ТЭЛА проводится легочная ангиография. При проведении радиоизотопного метода исследования системы кровообращения исследуется изменение сердечного выброса, скорость кровотока, объем циркулирующей крови, венозное давление.
Основные лечебные мероприятия при легочном сердце направлены на активную терапию основного заболевания (пневмоторакса, ТЭЛА, бронхиальная астма и т. д.).
Симптоматическое воздействие включает применение бронхолитиков, муколитических средств, дыхательных аналептиков, оксигенотерапии.
Декомпенсированное течение легочного сердца на фоне бронхиальной обструкции требует постоянного приема глюкокортикоидов (преднизолона и др.).
С целью коррекции артериальной гипертензии у пациентов с хроническим легочным сердцем возможно применение эуфиллина (внутривенно, внутрь, ректально), на ранних этапах – нифедипина, при декомпенсированном течении – нитратов ( изосорбида динитрата, нитроглицерина) под контролем газового состава крови из-за опасности усиления гипоксемии.
При явлениях сердечной недостаточности показано назначение сердечных гликозидов и мочегонных средств с соблюдением предосторожности ввиду высокой токсичности действия гликозидов на миокард, особенно в условиях гипоксии и гипокалиемии. Коррекция гипокалиемии проводится препаратами калия (аспарагинатом или хлоридом калия). Из диуретиков предпочтение отдается калийсберегающим препаратам ( триамтерену, спиронолактону и др.).
В случаях выраженного эритроцитоза проводят кровопускания по 200-250 мл крови с последующим внутривенным введением инфузионных растворов низкой вязкости (реополиглюкина и др.).
В терапию пациентов с легочным сердцем целесообразно включать применение простагландинов мощных эндогенных вазодилататоров, дополнительно обладающих цитопротективным, антипролиферативным, антиагрегационным действиями.
Важное место в терапии легочного сердца отводится антагонистам рецепторов эндотелина (бозентану). Эндотелин является мощным вазоконстриктором эндотелиального происхождения, уровень которого повышается при различных формах легочного сердца. При развитии ацидоза проводят внутривенную инфузию раствора гидрокарбоната натрия.
При явлениях недостаточности кровообращения по правожелудочковому типу назначаются калийсберегающие диуретики (триамтерен, спиронолактон и др.), при левожелудочковой недостаточности применяются сердечные гликозиды (коргликон внутривенно).
С целью улучшения метаболизма сердечной мышцы при легочном сердце рекомендуется назначение мельдония внутрь, а также оротата либо аспарагината калия.
В комплексной терапии легочного сердца используется дыхательная гимнастика, ЛФК, массаж, гипербарическая оксигенация.
В случаях развития декомпенсации легочного сердца прогноз для трудоспособности, качества и продолжительности жизни неудовлетворительный.
Обычно трудоспособность у пациентов с легочным сердцем страдает уже на ранних этапах заболевания, что диктует необходимость рационального трудоустройства и решения вопроса о присвоении группы инвалидности.
Раннее начало комплексной терапии позволяет значительно улучшить трудовой прогноз и увеличить продолжительность жизни.
Для профилактики легочного сердца требуется предупреждение, своевременное и эффективное лечение приводящих к нему заболеваний.
В первую очередь, это касается хронических бронхолегочных процессов, необходимости предупреждения их обострений и развития дыхательной недостаточности.
Для профилактики процессов декомпенсации легочного сердца рекомендуется придерживаться умеренной физической активности.
Хроническая обструктивная болезнь легких (ХОБЛ)
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Синонимы: Хронический обструктивный бронхит, эмфизема, Сhronic obstructive pulmonary disease, COPD Хроническая обструктивная болезнь легких: причины появления, симптомы, диагностика и способы лечения.
Определение
Хроническая обструктивная болезнь легких (ХОБЛ) – это прогрессирующее угрожающее жизни заболевание легких, которое характеризуется воспалением дыхательных путей и обструкцией (отеком) бронхов. Эта болезнь не всегда легко диагностируется, что повышает ее опасность. Критерием ХОБЛ является хроническое воспаление, которое поражает центральные дыхательные пути, периферические дыхательные пути, паренхиму легких, альвеолы и сосудистую сетку легких. ХОБЛ включает в себя:
- Хронический обструктивный бронхит, при котором у больного на протяжении трех месяцев и более наблюдается влажный (продуктивный) кашель, не обусловленный другими заболеваниями.
- Эмфизему — патологическое расширение внутренних полостей (в данном случае легких), при котором неестественно растягиваются и раздуваются ткани. Возникает так называемый клапанный механизм – воздух легко проникает в ткани, а выходит с трудом. Считается, что облитерация мелких дыхательных путей является первичным повреждением, предшествующим развитию эмфиземы.
Основными компонентами этих изменений является сужение и ремоделирование дыхательных путей, увеличение количества бокаловидных клеток, увеличение желез, продуцирующих слизь в центральных дыхательных путях и, наконец, последующие изменения васкулярного русла. Увеличенные альвеолярные пространства иногда объединяются в буллы (воздушные кисты), определяемые как воздушные пространства ≥ 1 см в диаметре. Эти изменения приводят к потере эластичности ткани легких и развитию гипервоздушности.
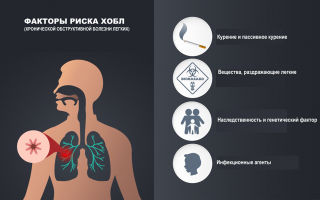
Причины появления ХОБЛ
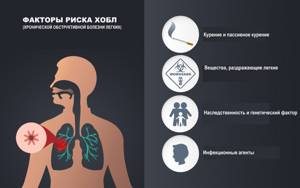
Главной причиной развития ХОБЛ является ограничение воздушного потока, вызванное воспалительным ответом на вдыхаемые токсины, чаще всего табачный дым, включая пассивное курение. Среди других причин развития болезни — неблагополучная экологическая обстановка (загрязнение воздуха отходами производства, выхлопными газами, дымом, пылью и т.д.), профессиональная деятельность (работа в шахтах, на химических предприятиях, в горячих цехах), климатические условия (повышенная влажность воздуха), инфекционные агенты (микоплазмы, пневмококки, гемофильная палочка, вирусы гриппа, аденовирусы и другие.). Развитие ХОБЛ занимает годы. Обычно первым симптомом становится продуктивный кашель, развивающийся у курильщиков в возрасте 40–50 лет. Большинство пациентов курят более 20 сигарет/день на протяжении более 20 лет. Обострения и коморбидные состояния являются неотъемлемой частью болезни и вносят значительный вклад в клиническую картину и прогноз. По мере прогрессирования ХОБЛ обострения заболевания становятся все более частыми, составляя в среднем 1-3 эпизода в год. Поскольку ХОБЛ является прогрессирующим заболеванием, полная нормализация функциональных показателей легких невозможна.
Классификация заболевания
Международная классификация болезней 10-го пересмотра Хроническая обструктивная болезнь легких (J44): J44.0 – Хроническая обструктивная болезнь легких с острой респираторной инфекцией нижних дыхательных путей. J44.1 – Хроническая обструктивная болезнь легких с обострением неуточненная. J44.8 – Другая уточненная хроническая обструктивная болезнь легких. Хронический бронхит: астматический (обструктивный), эмфизематозный. J44.9 – Хроническая обструктивная болезнь легких неуточненная.
В 2011 году была предложена классификация, разработанная международной группой экспертов GOLD и основанная на интегральной оценке тяжести течения ХОБЛ:
А – низкий риск обострений, симптомы не выражены; B – низкий риск обострений, симптомы выражены; C – высокий риск обострений, симптомы не выражены; D – высокий риск обострений, симптомы выражены.
Симптомы ХОБЛ
К основным симптомам хронической обструктивной болезни легких относятся:
- одышка, или ощущение нехватки воздуха — вначале при физической нагрузке, в последующем и в покое; одышка усиливается в пыльном пространстве, на холоде, при наличии в воздухе раздражающих веществ;
- хронический кашель с мокротой или без нее;
- удлинение фазы выдоха при спокойном и особенно при форсированном дыхании;
- свистящие хрипы;
- бочкообразная грудная клетка (увеличивается передне-задний размер грудной клетки).
Прогрессирование ХОБЛ проявляется усилением кашля и увеличением количества мокроты, которая может быть гнойной. В дальнейшем затруднение дыхания возникает даже при выполнении простых действий — ходьбе или одевании. При этом больные начинают худеть, ощущают необъяснимую слабость, у них появляется цианоз (синюшность) кожи, нарастают признаки сердечной недостаточности, возникают отеки ног, может накапливаться жидкость в брюшной полости (асцит), увеличиваться печень. Обострения могут привести к заметному снижению трудоспособности и потребности в неотложной медицинской помощи (включая госпитализацию). Диагностика ХОБЛ Болезнь можно заподозрить на основании данных анамнеза, физикального осмотра и рентгенологического исследования. Подтверждается диагноз функциональными дыхательными пробами. Важнейшим методом диагностики является спирометрия, где по определенной схеме измеряют жизненную емкость легких, объем форсированного выдоха за 1 секунду и другие показатели. Помимо спирометрии комплексное исследование функции внешнего дыхания включает диффузионный тест, пробу с бронхолитическим препаратом, бодиплетизмографию. Цитологическое исследование мокроты позволяет оценить характер воспаления в бронхах и легких, выявить наличие бактерий и вирусов. Исследование мокроты
Успех цитологической диагностики зависит от правильного собирания мокроты и её обработки. Для анализа следует брать утреннюю порцию мокроты, откашливаемую больным натощак. Цитологическое исследование мокроты (пятикратное) позволяет обнаружить раковые клетки у 50 – 85% больных центральны…
895 руб
Пульсоксиметрию (определение насыщения крови кислородом) используют для всех пациентов с клиническими признаками дыхательной недостаточности.
Если насыщение кислородом артериальной периферической крови составляет менее 92%, то обязательно берут анализ на газовый состав крови.
Рентген легких позволяет исключить другие заболевания дыхательной системы. Обычно у пациентов с ХОБЛ на рентгенограмме определяются уплотнение и деформация бронхиальных стенок, эмфизематозные изменения легочной ткани. КТ-сканирование грудной клетки обеспечивает лучшую, чем рентгенография, визуализацию типа и распределения повреждения легочной ткани и формирование булл. При одышке назначают тест с 6-ти минутной ходьбой. Признаки гипертрофии правого желудочка, легочного сердца, аритмии, ишемии определяют с помощью электрокардиографии и эхокардиографии. При абсолютных показаниях выполняют бронхоскопию. Эхокардиография
Исследование, позволяющее оценить функциональные и органические изменения сердца, его сократимость, а также состояние клапанного аппарата.
Развернутый общий анализ крови проводят для оценки тяжести обострения ХОБЛ, он может обнаружить полицитемию (гематокрит > 55%), анемию и лейкоцитоз. У пациентов моложе 50 лет с клинически выраженным течением болезни и у некурящих людей любого возраста с ХОБЛ определяют недостаточность альфа-1-антитрипсина, а при подозрении на генетически обусловленный дефицит альфа-1-антитрипсина исследуют его молекулярные формы в сыворотке крови. Альфа-1-антитрипсин, фенотипирование (Alpha-1-Antitrypsin Phenotyping)
Синонимы: α1-антитрипсин фенотипирование; А1АТ фенотипирование; ААТ фенотипирование. α1-Antitrypsin Phenotyping; A1A Phenotyping; AAT Phenotyping. Краткое описание исследования Альфа-1-антитрипсин, фенотипирование Исследование молекулярных форм альфа-1-антитрипсина сыворотки…
2 380 руб
К каким врачам обращаться На первом этапе, пока диагноз не установлен, следует записаться на прием к терапевту или врачу общей практики. Лечением ХОБЛ занимаются врачи-пульмонологи. Чтобы подобрать максимально эффективную терапию, может потребоваться осмотр и консультация врача-кардиолога https://www.invitro.ru/vrachi/kardiolog/ и других профильных специалистов.
Лечение ХОБЛ
Важнейшая цель лечения ХОБЛ — поддержание способности пациента жить привычной жизнью и дольше сохранять активность. Независимо от тяжести заболевания, крайне важным является снижение риска обострений и прогрессирования заболевания:
- снижение воздействия факторов риска, включая курение и загрязнение воздуха;
- применение бронхолитиков (бронходилататоров) – основных препаратов в симптоматическом лечении ХОБЛ, которые назначают разово или регулярно;
- использование ингаляций с глюкокортикостероидами, которые обладают противовоспалительной активностью;
- применение ингибитора фосфодиэстеразы-4, действие которого направлено на подавление специфического воспаления при ХОБЛ;
- применение муколитиков, разжижающих мокроту;
- антибиотикотерапия;
- применение холиноблокаторов для снижения реакции бронхов на внешние раздражители;
- поддерживающая терапия (физиотерапия, легочная реабилитация);
- кислородная терапия для облегчения дыхательной недостаточности – неинвазивная/инвазивная механическая вентиляция легких.
Хронические симптомы ХОБЛ купируют бета-агонистами короткого действия, а обострение – ингаляционными кортикостероидами, бета-агонистами длительного действия, антихолинергическими препаратами длительного действия или их комбинациями.
Во время обострений больным с сопутствующими бронхоэктазами может потребоваться более интенсивная и более длительная антибиотикотерапия. Хирургические вмешательства (удаление булл, операция по уменьшению объема легких и трансплантация легких) являются последним шагом в лечении ХОБЛ. Постановка эндобронхиального клапана или термическая абляция могут привести к клинически значимому улучшению у определенной группы пациентов. Больным с терминальной фазой ХОБЛ оказывают паллиативную помощь, целью которой является улучшение качества жизни и ежедневного функционирования.
Осложнения
Наряду с ограничением воздушного потока и дыхательной недостаточностью, ХОБЛ может стать причиной следующих осложнений:
- эмфизема легких;
- бронхоэктазии;
- дыхательная недостаточность;
- легочное сердце;
- легочная эмболия;
- нарушения сердечного ритма: полиморфная предсердная тахикардия, фибрилляция предсердий.
Другими сопутствующими или осложняющими течение болезни патологиями, нарушающими качество жизни пациентов и влияющими на выживаемость, являются остеопороз, депрессия, тревожные расстройства, ишемическая болезнь сердца, рак легких и другие виды рака, мышечная атрофия и гастроэзофагеальный рефлюкс. Степень связи этих нарушений с ХОБЛ, курением и сопутствующим системным воспалением остается не до конца выясненной. Основными причинами летального исхода являются острая дыхательная недостаточность, пневмония, рак легкого, заболевания сердца или тромбоэмболия легочной артерии. Обструктивное апноэ сна, которое часто обнаруживается у пациентов с ХОБЛ, ассоциируется с повышенным риском госпитализации и смерти у данной группы пациентов.
Актуальность проблемы коморбидности новой коронавирусной инфекции COVID-19 и хронической обструктивной болезни легких обусловлена схожестью клинических проявлений, сложностью диагностики, потенциальной тяжестью течения и взаимоотягощением этих патологий.
Больные ХОБЛ, инфицированные SARS-CoV-2, представляют собой уязвимую группу лиц с осложненным течением и часто неблагоприятным исходом болезни.
Профилактика ХОБЛ Определение факторов риска и их устранение – самый важный шаг в профилактике этого заболевания. К ним относятся:
- мотивация к прекращению курения;
- устранение воздействия пассивного курения;
- снижение воздействия загрязненного воздуха в помещениях.
Если работа связана с вдыханием вредных веществ, необходимо использовать средства индивидуальной защиты (респираторы).
При неблагоприятной экологической обстановке в месте постоянного проживания полезно установить в квартире очистители воздуха, ионизаторы, увлажнители. Больным ХОБЛ с целью уменьшения риска обострений рекомендуется вакцинация против гриппа и пневмококковой инфекции. Министерство здравоохранения РФ дало разрешение на вакцинацию от COVID-19 людей старше 60-ти лет, в том числе, страдающих ХОБЛ.
Источники:
- Global Initiative for Chronic Obstructive Lung Disease (GOLD): Diagnosis and initial assessment. Глобальная стратегия диагностики, лечения и профилактики хронической обструктивной болезни легких, 2020 (2020 Global Strategy for the Diagnosis, Management and Prevention of COPD).
- Хроническая обструктивная болезнь легких (ХОБЛ). BMJ Best Practice, 2019.
- Хроническая обструктивная болезнь легких. Клинические рекомендации. Минздрав РФ, 2018.
- Щикота А.М., Погонченкова И.В., Турова Е.А., Рассулова М.А., Гуменюк С.А. Хроническая обструктивная болезнь легких и COVID-19: актуальные вопросы. Пульмонология. 2020;30(5):599-608.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Легочное сердце: диагностика и лечение
Для цитирования: Верткин А.Л., Тополянский А.В. Легочное сердце: диагностика и лечение. РМЖ. 2005;19:1272.
Легочное сердце — увеличение правого желудочка сердца при заболеваниях, нарушающих структуру и (или) функцию легких (за исключением случаев первичного поражения левых отделов сердца, врожденных пороков сердца).
К его развитию приводят следующие заболевания: – первично влияющие на прохождение воздуха в легких и альвеолах (хронический бронхит, бронхиальная астма, эмфизема легких, туберкулез, пневмокониозы, бронхоэктатическая болезнь, саркоидоз и др.); – первично влияющие на подвижность грудной клетки (кифосколиоз и другие деформации грудной клетки, нервно–мышечные заболевания – например, полиомиелит, ожирение – синдром Пиквика, апноэ во сне); – первично поражающие сосуды легких (первичная легочная гипертензия, артерииты, тромбозы и эмболии сосудов легких, сдавление ствола легочной артерии и легочных вен опухолью, аневризмой и др.).
В патогенезе легочного сердца основную роль играет уменьшение суммарного поперечного сечения сосудов легких. При заболеваниях, первично влияющих на прохождение воздуха в легких и на подвижность грудной клетки, к спазму мелких легочных артерий приводит альвеолярная гипоксия; при заболеваниях, поражающих сосуды легких, повышение сопротивления кровотоку обусловлено сужением или закупоркой просвета легочных артерий. Повышение давления в малом круге кровообращения приводит к гипертрофии гладких мышц легочных артерий, которые становятся более ригидными. Перегрузка правого желудочка давлением обусловливает его гипертрофию, дилатацию, в дальнейшем – правожелудочковую сердечную недостаточность.
Острое легочное сердце развивается при тромбоэмболии легочных артерий, спонтанном пневмотораксе, тяжелом приступе бронхиальной астмы, тяжелой пневмонии за несколько часов или дней. Проявляется внезапно возникающей давящей болью за грудиной, резкой одышкой, цианозом, артериальной гипотензией, тахикардией, усилением и акцентом II тона сердца над легочным стволом; отклонением электрической оси сердца вправо и электрокардиографическими признаками перегрузки правого предсердия; быстро нарастающими признаками правожелудочковой недостаточности – набуханием шейных вен, увеличением и болезненностью печени.
Хроническое легочное сердце формируется в течение ряда лет при хронических обструктивных болезнях легких, кифосколиозе, ожирении, рецидивирующей тромбоэмболии легочных артерий, первичной легочной гипертензии. В его развитии выделяют три стадии: I (доклиническая) – диагностируется только при инструментальном исследовании; II – при развитии гипертрофии правого желудочка и легочной гипертензии без признаков сердечной недостаточности; III (декомпенсированное легочное сердце) – при появлении симптомов правожелудочковой недостаточности.
Клинические признаки хронического легочного сердца – одышка, усиливающаяся при физической нагрузке, быстрая утомляемость, приступы сердцебиения, боли в грудной клетке, обмороки. При сдавлении возвратного нерва расширенным стволом легочной артерии возникает охриплость голоса. При осмотре могут быть обнаружены объективные признаки легочной гипертензии – акцент II тона на легочной артерии, диастолический шум Грехема–Стилла (шум относительной недостаточности клапанов легочной артерии). Об увеличении правого желудочка могут свидетельствовать пульсация за мечевидным отростком, усиливающаяся на вдохе, расширение границ относительной тупости сердца вправо. При значительной дилатации правого желудочка развивается относительная трикуспидальная недостаточность, проявляющаяся систолическим шумом у основания мечевидного отростка, пульсацией шейных вен и печени. В стадии декомпенсации появляются признаки правожелудочковой недостаточности: увеличение печени, периферические отеки. На ЭКГ выявляют гипертрофию правого предсердия (остроконечные высокие зубцы Р в отведениях II, III, aVF) и правого желудочка (отклонение электрической оси сердца вправо, увеличение амплитуды зубца R в правых грудных отведениях, блокада правой ножки пучка Гиса, появление глубокого зубца S в I и зубца Q в III стандартных отведениях). Рентгенологически острое и подострое легочное сердце проявляется увеличением правого желудочка, расширением дуги легочной артерии, расширением корня легкого; хроническое легочное сердце – гипертрофией правого желудочка, признаками гипертензии в малом круге кровообращения, расширением верхней полой вены. При эхокардиографии могут быть обнаружены гипертрофия стенки правого желудочка, дилатация правых камер сердца, расширение легочной артерии и верхней полой вены, легочная гипертензия и трикуспидальная недостаточность.
В анализе крови у больных с хроническим легочным сердцем обычно выявляют полицитемию.
При развитии острого легочного сердца показано лечение основного заболевания (ликвидация пневмоторакса; гепаринотерапия, тромболизис или хирургическое вмешательство при тромбоэмболии легочных артерий; адекватная терапия бронхиальной астмы и т.д.). Лечение собственно легочного сердца направлено главным образом на уменьшение легочной гипертензии, а при развитии декомпенсации включает коррекцию сердечной недостаточности (табл. 1). Легочная гипертензия уменьшается при использовании антагонистов кальция – нифедипина в дозе 40–180 мг в сутки (предпочтительно использование длительно действующих форм препарата), дилтиазема в дозе 120–360 мг в сутки [Чазова И.Е., 2000], а также амлодипина (Амловас) в дозе 10 мг в сутки [Franz I.W. et al., 2002, Sajkov D. et al., 1997, Woodmansey P.A. et al., 1996]. Так, по данным Franz I.W. и соавт. (2002), на фоне терапии амлодипином в дозе 10 мг в сутки в течение 18 дней у 20 больных ХОБЛ с легочной гипертензией отмечено существенное снижение резистентности легочных сосудов и давления в легочной артерии, при этом изменений параметров газообмена в легких не отмечено. Согласно результатам перекрестного рандомизированного исследования, проведенного Sajkov D. и соавт. (1997), амлодипин и фелодипин в эквивалентных дозах в равной мере снижали давление в легочной артерии, однако побочные эффекты (головная боль и отечный синдром) реже развивались на фоне терапии амлодипином.
Эффект от терапии антагонистами кальция проявляется обычно через 3–4 недели. Показано, что снижение легочного давления на фоне терапии антагонистами кальция значительно улучшает прогноз этих больных [Groechenig E., 1999], однако только треть пациентов отвечает на терапию антагонистами кальция подобным образом [Fisnman A.P., 1998]. Пациенты с тяжелой правожелудочковой недостаточностью обычно плохо реагируют на терапию антагонистами кальция.
В клинической практике у больных с признаками легочного сердца широко используют препараты теофиллина (внутривенно капельно, пролонгированные препараты для приема внутрь), снижающие легочное сосудистое сопротивление, повышающие сердечный выброс и улучшающие самочувствие этих пациентов. В то же время доказательной базы для применения препаратов теофиллина при легочной гипертензии, по–видимому, не существует.
Эффективно снижает давление в легочной артерии внутривенная инфузия простациклина (PGI2), обладающего антипролиферативным и антиагрегантным действием; препарат увеличивает толерантность к физическим нагрузкам, повышает качество жизни и снижает летальность этих больных. К недостаткам его относят нередко развивающиеся побочные эффекты (головокружение, артериальная гипотензия, кардиалгии, тошнота, абдоминалгии, диарея, сыпь, боль в конечностях), необходимость постоянных (многолетних) внутривенных инфузий, а также высокую стоимость лечения. Проводится изучение эффективности и безопасности применения аналогов простациклина – илопроста, используемого в виде ингаляций и берапроста, применяемого внутрь, а также трепростинила, вводимого как внутривенно, так и подкожно.
Изучается возможность применения антагониста рецепторов эндотелина босентана, эффективно снижающего давление в легочной артерии, однако выраженные побочных системных эффектов ограничивает внутривенное применение этой группы препаратов. Ингаляция оксида азота (NO) в течение нескольких недель также позволяет уменьшить легочную гипертензию, однако подобная терапия доступна далеко не всем лечебным учреждениям. В последние годы предпринимаются попытки использовать при легочной гипертензии ингибиторы ФДЭ5, в частности – силденафила цитрат. Charan N.B. в 2001 году описал двух пациентов, отметивших улучшение течения ХОБЛ на фоне приема силденафила, который они принимали по поводу эректильной дисфункции. Сегодня бронходилатирующее, противовоспалительное действие силденафила и его способность снижать давление в легочной артерии показано как в экспериментальных [Sebkhi A. et al., 2003, Toward T.J. et al., 2004], так и в клинических исследованиях [Bharani A. et al., 2003, Sastry B.K. et al., 2004, Watanabe H. et al., 2002]. Согласно полученным данным ингибиторы ФДЭ5 при легочной гипертензии значительно улучшают толерантность к физической нагрузке, повышают сердечный индекс, улучшают качество жизни больных с легочной гипертонией, в том числе первичной. Для окончательного решения вопроса об эффективности этого класса препаратов при ХОБЛ необходимы длительные многоцентровые исследования. Кроме того, широкому внедрению этих препаратов в клиническую практику безусловно мешает высокая стоимость лечения.
При формировании хронического легочного сердца у больных хроническими обструктивными болезнями легких (бронхиальной астмой, хроническим бронхитом, эмфиземой легких) с целью коррекции гипоксии показана длительная кислородотерапия. При полицитемии (в случае повышения гематокрита выше 65–70%) применяют кровопускание (обычно – однократное), позволяющее снизить давление в легочной артерии, повысить толерантность больного к физической нагрузке и улучшить его самочувствие. Количество удаляемой крови – 200–300 мл (в зависимости от уровня АД и самочувствия больного).
При развитии правожелудочковой недостаточности показаны диуретики, в т.ч. спиронолактон; следует учитывать, что при легочной гипертензии мочегонные средства не всегда способствуют уменьшению одышки. Используют также ингибиторы АПФ (каптоприл, эналаприл и др.). Применение дигоксина при отсутствии левожелудочковой недостаточности малоэффективно и небезопасно, поскольку гипоксемия и развивающаяся на фоне диуретической терапии гипокалиемия увеличивают риск развития гликозидной интоксикации.
Учитывая высокую вероятность тромбоэмболических осложнений при сердечной недостаточности и необходимости активной диуретической терапии, длительном постельном режиме, появлении признаков флеботромбоза показана профилактическая антикоагулянтная терапия (обычно – подкожное введение гепарина по 5000 ЕД 2 раза в сутки или низкомолекулярного гепарина 1 раз в сутки). У пациентов с первичной легочной гипертензией применяют непрямые антикоагулянты (варфарин) под контролем МНО. Варфарин увеличивает выживаемость больных, однако не влияет на их общее состояние.
Таким образом, в современной клинической практике медикаментозное лечение легочного сердца сводится к терапии сердечной недостаточности (диуретики, ингибиторы АПФ), а также к применению антагонистов кальция и препаратов теофиллина для снижения легочной гипертензии. Хороший эффект на терапию антагонистами кальция значительно улучшает прогноз этих пациентов, а отсутствие эффекта требует применения препаратов других классов, что ограничено сложностью их использования, высокой вероятностью развития побочных эффектов, высокой стоимостью лечения, а в ряде случаев – недостаточной изученностью вопроса. Литература
1. Чазова И.Е. Современные подходы к лечению легочного сердца. Рус Мед Журн, 2000; 8(2): 83–6.
2. Barst R., Rubin L., Long W. et al. A comparison of continuous intravenous epoprostenol (prostacyclin) with conventional therapy for primary pulmonary hypertension. N Engl J Me.d 1996; 334: 296–301. 3. Barst R.J., Rubin L.J., McGoon M.D. et al. Survival in primary pulmonary hypertension with long–term continuous intravenous prostacyclin. Ann Intern Med. 1994; 121: 409–415. 4. Charan N.B. Does sildenafil also improve breathing? Chest. 2001; 120(1):305–6.
5. Fisnman A.P. Pulmonary hypertension – beyond vasodiator therapy. The New Eng J Med. 1998; 5: 338.
6. Franz I.W., Van Der Meyden J., Schaupp S., Tonnesmann U. The effect of amlodipine on exercise–induced pulmonary hypertension and right heart function in patients with chronic obstructive pulmonary disease. Z Kardiol. 2002; 91(10):833–839. 7. Galie N., Hinderliter A.L., Torbicki A. et al. Effects of the oral endothelin receptor antagonist bosentan on echocardiographic and Doppler measures in patients with pulmonary arterial hypertension. American Congress of Cardiology, Atlanta, USA; 17–20 March 2002. Abstract #2179. 8. Galie N., Humbert M., Wachiery J.L. et al. Effects of beraprost sodium, an oral prostacyclin analogue, in patients with pulmonary arterial hypertension: a randomized, double–blind, placebo–controlled trial. J Am Coll Cardiol. 2002; 39: 1496–1502.
9. Groechenig E. Cor pulmonale. Treatment of pulmonary hypertension. Blackwell Science, Berlin–Vienna, 1999; 146.
10. McLaughlin V., Shillington A., Rich S. Survival in primary pulmonary hypertension: the impact of epoprostenol therapy. Circulation. 2002; 106: 1477–1482.
11. Olchewski H., Ghofrani H., Schmehl T. et al. Inhaled iloprost to treat severe pulmonary hypertension: an uncontrolled trial. Ann Intern Med. 2000; 132: 435–443.
12. Rich S., Kaufmann E., Levy P.S. The effect of high doses of calcium channel blockers on survival in primary pulmonary hypertension. N Engl J Med. 1992; 327: 76–81.
13. Rubin L.J., Badesch D.B., Barst R.J. et al. Bosentan therapy for pulmonary arterial hypertension. N Engl J Med. 2002; 346: 896–903.
14. Sajkov D., Wang T., Frith P.A. et al. A comparison of two long–acting vasoselective calcium antagonists in pulmonary hypertension secondary to COPD. Chest. 1997; 111(6):1622–1630. 15. Sastry B., Narasimhan C., Reddy N. et al. A study of clinical efficacy of sildenafil inpatients with primary pulmonary hypertension. Indian Heart J. 2002; 54: 410–414.
16. Sastry B.K., Narasimhan C., Reddy N.K., Raju BS. Clinical efficacy of sildenafil in primary pulmonary hypertension: a randomized, placebo–controlled, double–blind, crossover study. J Am Coll Cardiol. 2004; 43(7):1149–53.
17. Sebkhi A., Strange J.W., Phillips S.C. et al. Phosphodiesterase type 5 as a target for the treatment of hypoxia–induced pulmonary hypertension. Circulation. 2003; 107(25):3230–5.
18. Simmoneau G., Barst R., Galie N. et al. Continuous subcutaneous infusion of treprostinil, a prostacyclin analogue, in patients with pulmonary arterial hypertension. Am J Respit Crit Care Med 2002; 165: 800–804.
19. Toward T.J., Smith N., Broadley K.J. Effect of phosphodiesterase–5 inhibitor, sildenafil (Viagra), in animal models of airways disease. Am J Respir Crit Care Med. 2004; 169(2):227–34. 20. Wilkens H., Guth A., Konig J. et al. Effect of inhaled iloprost plus oral sildenafil in patients with primary pulmonary hypertension. Circulation 2001; 104: 1218–1222.
21. Woodmansey P.A., O’Toole L., Channer K.S., Morice A.H. Acute pulmonary vasodilatory properties of amlodipine in humans with pulmonary hypertension. Heart. 1996; 75(2):171–173.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Поделитесь статьей в социальных сетях
Предыдущая статья
Следующая статья



 Развитие ХОБЛ занимает годы. Обычно первым симптомом становится продуктивный кашель, развивающийся у курильщиков в возрасте 40–50 лет. Большинство пациентов курят более 20 сигарет/день на протяжении более 20 лет. Обострения и коморбидные состояния являются неотъемлемой частью болезни и вносят значительный вклад в клиническую картину и прогноз. По мере прогрессирования ХОБЛ обострения заболевания становятся все более частыми, составляя в среднем 1-3 эпизода в год. Поскольку ХОБЛ является прогрессирующим заболеванием, полная нормализация функциональных показателей легких невозможна.
Развитие ХОБЛ занимает годы. Обычно первым симптомом становится продуктивный кашель, развивающийся у курильщиков в возрасте 40–50 лет. Большинство пациентов курят более 20 сигарет/день на протяжении более 20 лет. Обострения и коморбидные состояния являются неотъемлемой частью болезни и вносят значительный вклад в клиническую картину и прогноз. По мере прогрессирования ХОБЛ обострения заболевания становятся все более частыми, составляя в среднем 1-3 эпизода в год. Поскольку ХОБЛ является прогрессирующим заболеванием, полная нормализация функциональных показателей легких невозможна.