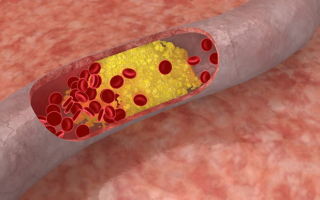
Сейчас трудно найти человека, который бы не знал, что повышенный холестерин опасен для здоровья. Но далеко не каждому известно, что его недостаток также грозит проблемами для организма.
В то время как о вреде повышения липидосодержащего вещества говорят много и часто, как медицинские работники, так и специалисты по правильному питанию, но о том, если холестерин ЛПВП понижен, что это значит, информации мало.
Что означает ЛПВП
Прежде чем разобраться, что значит, если холестерин ЛПВП понижен, следует понять, что такое холестерин и из чего он состоит. Холестерин – это липофильный спирт, который вырабатывается преимущественно (до 85-ти процентов) внутри организма.
И только его четверть попадает в организм с животной пищей. В растительной пище содержание этого компонента невысоко. Зато в животных жирах его содержание высоко. Холестерин является составляющей частью клеточных оболочек всех живых организмов.
Основная его функция – обеспечить устойчивость клетки в условиях температурных колебаний.
Холестерин участвует:
- в образовании витамина Д,
- в защите нервной системы,
- помогает усваиваться жирорастворимым витаминам,
- в синтезе жирных кислот,
- в образовании половых и стероидных гормонов.
Холестерин принято разделять по плотности:
- липопротеиды высокой плотности – ЛПВП,
- с низкой плотностью – ЛПНП,
- очень низкой плотности – ЛПОНП.
Часто приходится слышать выражение «хороший холестерин». Оно относится именно к липопротеинам высокой плотности (ЛПВП), состоящих из жиров и белковых соединений. ЛПВП перерабатывают и выводят из организма жиры.
«Плохой холестерин» или липопротеины низкой плотности (ЛПНП) – атерогенное вещество, образующиеся во время липолиза.
Он транспортирует холестерин, витамины, триглицериды в русле крови.
В чем же его вредоносное влияние? Низкомолекулярные липопротеины имеют свойство оседать на сосудистых стенках, если он поступает в организм в большом количестве или если нарушена его переработка.
Причины понижения
Почему может снижаться холестерин, наука не дает исчерпывающего ответа. Но есть факторы, которые часто провоцируют гипохолистеринемию. Среди них некоторые заболевания, а также питание и образ жизни пациента.
Среди наиболее распространенных факторов, способствующих снижению холестерина, следует отметить:
- генетическую предрасположенность,
- сниженное количество жиров в еде во время диет или неправильного питания,
- патологические процессы в печени,
- инфекционные болезни,
- прием препаратов, снижающих холестерин,
- никотиновая и алкогольная зависимость,
- отравление солями тяжелых металлов,
- малоподвижность,
- у людей преклонного возраста,
- психоэмоциональные нагрузки,
- нарушение питания.
Формула «хороших» липопротеинов выглядит так:
- белки – пятьдесят процентов,
- свободные липиды – четыре процента,
- эфиры – шестнадцать процентов,
- триглицериды – пять процентов,
- фосфолипиды – 25 процентов.
Диагностика
Анализ на ЛПВП назначают:
- после 25-ти лет с профилактической целью,
- если повышен общий холестерин,
- если в семье есть больные сердечными патологиями,
- при АД выше 140 и 90 мм ртутного столба,
- страдающим сахарным диабетом,
- ожирение – талия у женщин больше восьмидесяти сантиметров и у мужчин – свыше девяноста пяти сантиметров,
- при патологии жирового обмена,
- через шесть месяцев, если человек перенес инфаркт или инсульт, при аневризме и ИБС,
- через пять недель после начала диеты или приема медикаментозных средств, которые понижают триглицерол.
Пациентам из группы риска следует обследоваться не реже одного раза в год, остальным – каждые два года. Вероятности возникновения ишемических нарушений высчитывают по формуле при помощи коэффициента атерогенности, используя такую формулу:
К = Общий холестерин – ЛПВП
ЛПВП
Нормы в этом случае таковы:
- младенцы – до 1,
- мужчины 20-30 л. – менее 2,5,
- мужчины 40-60 л. – ниже 3,5,
- женщины – не выше 2,2.
У пациентов, страдающих от стенокардии, такой показатель может доходить до 4-6.
Сердечные патологии возникают с обратной пропорциональностью данным ЛПВП. Ученые NICE доказали, что риск возникновения инсульта повышается на 25 процентов при пониженном содержании ЛПВП на каждые 5 мг/дл.
Уровень холестерина низкой плотности определяют ультрацентрифугатным способом кровяной сыворотки. Этот метод нельзя назвать самым быстрым, но он дает возможность получить наиболее точные результаты.
Если известен ЛПВП, можно вычислить уровень низкомолекулярного холестерина, повышение которого идет параллельно со снижением высокомолекулярного.
Самой популярной методикой проведения расчетов ЛПНП является способ Фривальда.
Для таких подсчетов используют следующую формулу:
ЛПНП = общий холестерин – показатель ЛПВП – ТГ/2,2
Липидограмма дает наиболее точные показатели ЛПВП. Людям старше 25 лет проходить это исследование рекомендуется не реже одного раза в год, а тем, кто отметил сорокалетие – и того чаще.
О чем необходимо помнить перед сдачей анализа на лпвп
- Некоторые факторы могут влиять на показатели исследования на ЛПВП, снижать его точность и даже давать ложноположительные результаты.
- Подготовиться к сдаче крови на исследование на ЛПВП необходимо следующим образом:
- анализ сдается натощак, рекомендуется не принимать пищу восемь часов,
- от жирсодержащих продуктов следует отказаться за три дня до сдачи крови,
- накануне сдачи желательно избегать переутомлений и стрессов,
- семь дней не принимать спиртное и не менее часа не курить,
- исключаются все лекарственные средства и физиотерапевтические процедуры.
Расшифровка
Для каждой возрастной группы нормальные величины индивидуально варьируют. Это факт всегда учитывают врачи при трактовке липидограммы и назначении лечения.
| 5-15л. | от 3,0 до 5,2 ммоль/литр |
| 16-25л. | от 3, 2 до 5,5 ммоль/литр |
| 26-35л. | от 3,4 до 6,6 ммоль/литр |
| 36-45л. | от 3,8 до 7,05 ммоль/литр |
| 46-55л. | от 4,1 до 7,1 ммоль/литр |
| 56-75л. | от 4,11 до 7,09 ммоль/литр |
| 75 и более | от 3,7 до 6,83 ммоль/литр |
Показатели ЛПВП могут иметь отклонения, как в сторону увеличения, так и в сторону снижения. Если холестерин высокой плотности значительно снижен, обычно следует ждать назначения повторного анализа с целью исключения ложноположительного результата. И только после нескольких одинаковых результатов и сбора анамнеза, назначают соответствующую терапию и диету.
Симптомы и лечение
Сниженный холестерин на начальных стадиях выявляется только в биохимическом анализе крови. Снижается этот компонент жирового обмена достаточно медленно. Но если этот процесс тянется продолжительное время, у человека могут появляться характерные признаки.
Снижение уровня холестерина в сыворотке крови ниже 4,4 ммоль/литр чаще всего говорит о гипохолестеринемии. Со временем это может привести к проблемам с внутренними органами, неполноценной работой всех систем организма, нарушениями ЦНС и депрессивными расстройствами. Не редко у людей со сниженным холестерином наблюдается склонность к суициду.
Если снижается «хороший» холестерин, у человека со временем повышается вес, появляется одышка, тахикардия, наблюдаются увеличенное артериальное давление, проблемы с сосудами и другие атеросклеротические нарушения.
При низком высокомолекулярном холестерине решающими является здоровый образ жизни и правильное питание. Часто нормализация питания и исключение из рациона так называемых вредных продуктов приводит к повышению ЛПНП. Доказано, что, только отказавшись от курения, можно его повысить на десять процентов.
Повышаются полезные липопротеины при занятиях йогой, плаванием, умеренных и регулярных физнагрузках. У людей, страдающих ожирением всегда недостаточный уровень ЛПВП и повышенных триглицеридов. Если человек худеет на три килограмма, то «хороший» холестерин повышается на 1 мг/дл.
Пищу следует принимать не менее трех раз в сутки, рацион должен быть сбалансирован. Рекомендуются натуральные продукты с умеренным содержанием жиров и небольшим количеством углеводов. Предпочтительнее полиненасыщенные жиры.
Для повышения «хорошего» холестерина очень полезно принимать такие продукты:
- морепродукты,
- любые орехи,
- растительные масла,
- медленные углеводы.
Если высокомолекулярный холестерин слишком снижен, то одной специальной диеты и физической активности уже мало. В этом случае врач корректирует его уровень при помощи специальных препаратов.
Пациент должен принимать препараты, которые быстро повышает ЛПВП, а также способны снизить триглицериды, способствующие развитию ишемии и атеросклероза.
А от этого недалеко до инсультов, тромбозов, инфарктов и других, угрожающих жизни состояний.
Важно не забывать, что уровень высокомолекулярного холестерина, должен поддерживаться в необходимых пределах, отклонения от которых одинаково небезопасны. Самостоятельно не стоит проводить коррекцию уровня ЛПВП. Это должен делать только врач. Контроль результатов осуществляют при помощи биохимических исследований на холестерин.
Высокомолекулярные липопротеины представляют собой белок и жир, синтезируемые кишечником и печенью. Обладают свойством поглощать из сосудов свободный холестерин, после чего он снова поступает в печень, где подвергается переработке.
Изоэлектрическая плотность этих мельчайших частичек самая высокая. Клетки отдают холестерол только при помощи ЛПВП. Так они защищают органы от атеросклероза и его осложнений.
Если постоянно контролировать уровень ЛПВП, то риск ИБС, инфарктов и инсультов значительно снижается.
Видео
Чем опасен низкий холестерин.
Загрузка…
Источник: https://KardioBit.ru/holesterin/chto-znachit-esli-ponizhen-holesterin-lpvp
Лпвп или холестерин высокой плотности: причины и последствия отклонений от нормы
Холестерин впервые был обнаружен как жировое отложение в желчных протоках и на протяжении длительного времени причислялся к негативным компонентам в организме. На сегодня известно, что холестерин не всегда является отрицательным веществом, высокоплотный холестерин – ЛПВП – считается важной составляющей крови человека, отвечает за обменные процессы в организме.
В этой статье расскажем, что это значит, если уровень ЛПВП понижен или повышен, насколько опасны его колебания, каковы последствия таких явлений и их причины.
Хороший и плохой холестерин
Холестерол, или по-простому холестерин – это важная составляющая человеческого организма. У многих после такого утверждения возникает вопрос – почему тогда реклама с экрана телевизора, плакатов в медицинских учреждениях и прочих СМИ «кричит» о вреде холестерина для организма. Объяснение этому факту очень простое: образно холестерин можно разделить хороший и плохой вид.
Вредным для организма считается низкоплотный холестерин, который в анализах отмечается аббревиатурой ЛПНП, формируется в основном из пищи, поступающей в организм. Синтезируется вредный холестерин в печени, откуда и поступает в кровеносные магистрали, где имеет свойство оседать на поверхностях сосудов и артерий, тем самым провоцируя прогрессирование сердечно-сосудистых патологий.
Второй тип холестерина – ЛПВП – полезный для организма, входит в состав всех его клеток и тканей. Благодаря полезным холестериновым соединениям происходит транспортировка жиров по кровеносным руслам: самостоятельно жироподобные компоненты не могут перемещаться по организму, так как не расщепляются в крови.
Природой предусмотрена «упаковка» жировых ингредиентов в сложные белковые оболочки, в которых и происходит их перемещение к тканям по сосудам и артериям. Такие соединения жиров и белка называются липопротеинами высокой плотности.
Именно они обеспечивают нормальную функциональность организма, отвечают за синтез гормонов, участвуют в метаболических процессах.
Исходя из этой информации, можно утверждать, что вред для здоровья человека представляют собой только ЛПНП, высокоплотный холестерин жизненно необходим организму. Кроме этого, коэффициенты понижения ЛПВП будут фактором для возрастания количества плохого холестерина, что отразится негативно на человеческом организме, спровоцирует риск развития атеросклероза.
Что такое холестерин ЛПВП?
Основной задачей липопротеинов высокой плотности считается транспортировка жировых ингредиентов из кровеносного русла в печень, где происходит их синтез в желчные кислоты, с последующей утилизацией.
Для естественного воспроизведения этой миссии коэффициент высокоплотных липопротеинов должен соответствовать нормам, которые незначительно варьируются в зависимости от пола, возраста, веса человека и иных факторов.
Правильно прочитать и проанализировать результаты анализов сможет только квалифицированный специалист.
Норма ЛПВП для взрослого человека должна составлять выше одного моля на литр крови, или 39 миллиграмм на децилитр. Однако судить о нормальности состава крови только по этому показателю неправильно.
Параллельно должны учитываться коэффициенты низкоплотного холестерина, триглицеридов, а также их соотношение.
Определить холестериновый профиль человека позволяет специальный анализ крови биохимического класса. В нём будут указаны коэффициенты ЛПВП, ЛПНП, триглицеридов и общего холестерина. При этом изучается досконально состав высокоплотных холестеринов.
Эти жизненно важные элементы должны состоять в основном из белка – около пятидесяти процентов, фосфолипидов – двадцати пяти процентов, пяти единиц триглицеридов, шестнадцати процентов эфиров и четырёх – свободного ХС.
Такой состав предусматривает невозможность оседания ЛПВП на стенках сосудов и процедуры захвата ими вредных низкоплотных жиров с целью утилизации из организма.
Отличием вредного холестерина является более высокое процентное соотношение белков и жиров, с преобладанием последних. Большое количество липопротеинов низкой плотности по отношению к полезному холестерину отражается невозможностью качественной очистки сосудов от жиров, которые впоследствии засоряют сосуды, «прирастают» к их поверхности, формируя бляшки и препятствуя току крови.
Разобраться в том, что такое ЛПВП в биохимическом анализе крови, мало, важно понимать, чем опасны для человека отклонения от нормы этого показателя, каковы признаки и симптомы колебаний холестеринового фона, с целью своевременного определения патологии у себя и принятия мер для её устранения. Рассмотрим особенности влияния на организм повышения или понижения коэффициентов ЛПВП.
Лпвп повышен – что это значит?
Разобравшись в особенностях структуры и функциональности вредного и полезного холестерина, можно сделать предварительные выводы: чем выше количество полезного и ниже низкоплотного холестерина, тем лучше чувствует себя человек.
Объясняется это просто: полезные липопротеины активно очищают кровь от негативных жиров, тем самым препятствуя эволюции таких недугов, как атеросклероз, ишемические патологии сердца и мозга. В норме считается, что справиться с вредным холестерином сможет количество ЛПВП в размере тридцати процентов от суммарной массы всех липопротеинов.
Более низкие коэффициенты хорошего холестерина не смогут справляться со всем объёмом негативных жиров, что приведёт к их накоплению и оседанию в сосудах.
Однако всем известно, что даже полезные компоненты в избыточном количестве могут быть вредными для организма. Не являются исключением из правил и жизненно важные ингредиенты высокоплотного холестерина. Попробуем разобраться, о чём свидетельствует повышенный холестерол ЛПВП, что это значит, как его количественное возрастание отразится на функциональности организма.
Возрастание полезного холестерина считается нормальным до тех пор, пока его показатели не превышают верхних пределов стандартных нормативов согласно возрасту и полу. Существенное превышение нормативных показателей высокоплотных липопротеинов, более 2,1 Моль на литр, может свидетельствовать о наличии проблем со здоровьем, говорить о присутствии патологий в организме.
Гиперлипопротеинемия – это заболевание, которое характеризуется сверхъестественным повышением показателей липопротеинов хорошего класса.
Возникает чаще всего на фоне генетической предрасположенности, цирроза печени или хронического гепатита, может быть следствием интоксикации организма.
Чаще всего лечение предусматривает не снижение количества полезного холестерина, а выявление и устранение аномалии, которая стала причинной патологического прецедента. После устранения причины аномалии показатели холестерина сами координируются в нормальное русло.
Иногда повышается ЛПВП в период вынашивания ребёнка у женщин, а также у людей, страдающих диабетом и принимающих инсулин. При таких факторах повышение нормы высокоплотного холестерина не считается отклонением и не требует коррекции.
Стоит отметить, что, по статистике, аномальное повышение полезного холестерина считается редким явлением, медицина чаще всего диагностирует патологическое снижение ЛПВП, которое является рискованным не только для здоровья, но и для жизни человека.
Как повысить показатели полезного холестерина
Низкие показатели ЛПВП говорят о высокой вероятности прогрессирования проблем с сердечно-сосудистой системой организма со всеми вытекающими последствиями.
Для восстановления нормального баланса состава крови недостаточно снизить количество негативного холестерола, важным моментом считается также повышение до нормы высокоплотных липопротеинов.
Рассмотрим подробно, как повысить холестерин высокой плотности в организме при его отклонениях от нормы.
Процедура стандартизации показателей ЛПВП заключается в мероприятиях по коррекции образа жизни, включает в себя такие направления:
- Физические нагрузки. Активные виды спорта, аэробные занятия или умеренные нагрузки в форме ходьбы для людей пожилого возраста способствуют возрастанию количества ЛП высокой плотности.
- Корректировка питания. Это может быть как строгая диета с исключением всех продуктов с высоким гликемическим показателем, так и щадящий переход на полезную продукцию с низким содержанием жиров животного происхождения, большим количеством овощей и фруктов. Диета варьируется в зависимости от критериев ухудшения состава крови и вероятности прогрессирования сердечно-сосудистых патологий.
- Борьба с избыточным весом, который считается главным провокатором нарушения метаболических процессов, в частности, причиной повышения плохого и снижения полезного холестерина. Помогут справиться с ожирением диетическое питание и систематические занятия спортом.
- Искоренение пагубных привычек, к которым относятся курение и алкоголизм. Механизм влияния курения на снижение ЛПВП до сих пор учёными не определён, однако, доказано, что отказ от сигарет повышает коэффициент полезного холестерина как минимум на десять процентов. Алкогольные напитки не находятся под категорическим запретом. Небольшое количество качественного красного вина может посодействовать повышению высокоплотного холестерина, в то время как злоупотребление вредными спиртными напитками в виде водки, пива или некачественного коньяка и вина способствует его понижению.
Кроме профилактической корректировки образа жизни, больному при критическом снижении нормы ЛПВП сможет потребоваться медикаментозная терапия, длительность и специфику которой сможет определить только доктор на основании результатов анализов.
Причины понижения ЛПВП
Чаще всего причинами понижения критериев высокоплотных холестериновых компонентов являются хронические заболевания сложной этиологии. Низкий уровень ЛПВП может быть спровоцирован такими факторами:
- сердечные патологии серьёзной категории;
- почечная недостаточность;
- сахарный диабет;
- перенесённые ранее инсульты, инфаркты, имеющаяся в онтогенезе ишемия сердечных или мозговых тканей;
- острые инфекционные заболевания.
Провоцируют понижение полезного холестерина также избыточный вес и пагубные пристрастия. Нерациональное питание с употреблением большого количества жиров животного происхождения, копчёностей и солений также может стать причиной не только повышения вредного холестерина, но и понижения полезного.
Симптоматика проявления снижения ЛПВП
Любые холестериновые отклонения от нормы причисляются к недугам, которые прогрессируют длительное время бессимптомно. Негативной симптоматикой болезнь начинает о себе заявлять уже на этапах, когда в организме имеются патологические процессы в форме прогрессирующего атеросклероза.
Свидетельствуют о снижении количества высокоплотных липопротеинов в крови зачастую значительная прибавка веса, быстрая утомляемость без наличия серьёзных физических нагрузок, отдышка, учащение пульса и сердцебиения.
Параллельно может наблюдаться дискомфорт со стороны пищеварительного тракта. Эта симптоматика является сходной с проявлениями многих болезней, потому сказать по признакам, что в организме снижен уровень ЛПВП, невозможно.
По этой причине врачи рекомендуют сдавать кровь на липопротеиновый анализ, начиная с двадцатилетнего возраста. Делать это стоит как минимум раз в год без наличия факторов из группы риска.
Если у человека есть предрасположенность к холестеринемии, проходить регулярные обследования стоит не менее двух раз в год.
Эти меры предосторожности помогут вовремя выявить патологию и принять оперативные меры по её устранению.
Риски низкого уровня ЛПВП
Основной функцией высокоплотных холестериновых соединений является защита сосудов и артерий от патологичных новообразований, засорений и тромбоза. Соответственно, снижение этих показателей существенно увеличивает риск прогрессирования сердечно-сосудистых болезней.
Лидирующие позиции среди патологий сосудистой системы занимает атеросклероз, который характеризуется снижением эластичности сосудов и их засорением, вследствие чего ухудшается ток крови, органы испытывают дефицит кислорода и ценных для их функционирования веществ.
Проявление атеросклероза сосудов
При пониженных критериях ЛПВП высока вероятность сбоя функциональности печени, которая непосредственно отвечает за выработку холестерола. Последствием дисфункции печени является повышенная нагрузка на почки, которая также может иметь серьёзные последствия.
Сахарный диабет может выступать как причиной развития патологии, так и следствием понижения высокоплотного холестерина в крови. Нередко параллельно развивается панкреатит.
При низком уровне ЛПВП возрастает риск развития инфекционных заболеваний, а также туберкулёза лёгких. Низкие критерии ЛПВП оказывают негативное воздействие на абсолютно все органы человеческого организма.
Основательно сниженные показатели ЛПВП на протяжении длительного периода могут даже стать причиной развития инсультов, инфарктов, ишемии сердечных и мозговых тканей, которые считаются не только опасными для здоровья, но и нередко выступают причиной летального исхода.
Подведём итоги
ЛПВП – это важные для организма липопротеиновые соединения. Любые отклонения этих компонентов от нормы опасны для человеческого организма. Особенно часто в медицинской практике встречается понижение ЛПВП, которое чаще всего выступает предвестником атеросклероза, влияющего на циркуляцию крови и снабжение органов важными компонентами и кислородом, что отражается на их функциональности.
Предотвратить понижение количества высокоплотных холестериновых соединений можно, и даже без особых затруднений: для этого достаточно следить за своим здоровьем, рационом и физическим состоянием. Здоровый образ жизни – это отличная профилактика многих заболеваний.
Источник: https://kardiodocs.ru/blood/holesterin/chto-takoe-lpvp-prichiny-ponizheniya-povysheniya.html
Низкий уровень липопротеидов высокой плотности
Мы узнаем, какие существуют риски, связанные с низким уровнем холестерина ЛПВП. Исследуем симптомы и причины низкие значения холестерина хорошо, и мы видим, как вернуть значения на уровне физиологической диеты.
Что такое холестерин ЛПВП
О низком уровне ЛПВП говорят когда его концентрация в периферической крови оказывается ниже 40 мг/децилитр для мужчин и 50 мг/дл у женщин.
Казалось бы, низкий уровень холестерина может быть истолкован как признак хорошего здоровья, однако, в случае ЛПВП всё совсем наоборот.
Почему низкие значения хорошего холестерина вредны
Конечно, Вы знаете, что высокие уровни холестерина являются врагами здоровья сердечно-сосудистой системы. Но эта аксиома не распространяется на все виды холестерина. На самом деле, в случае с ЛПВП, чем выше значения его концентрации, тем ниже риск развития атеросклеротических изменений и, как следствие, сердечных заболеваний.
Холестерин является необходимым компонентом надлежащего функционирования организма (компонент клеточных мембран, предшественник важных гормонов, например, стероидных). Чтобы свободно перемещаться вместе с током крови, холестерин упаковывается в специальные белки, которые повышают его растворимость.
| Липопротеины низкой плотности. Они также известны как «плохой» холестерин, образуются в печени. При нормальных физиологических условиях этот процесс сбалансирован. В том смысле, что каждая клетка способна поддерживать уровень холестерина необходимый для её функционирования, а избыток возвращать в печень. Если это естественный баланс будет расстроен, то произойдет повышение в крови уровня ЛПНП, который может отлагаться на стенках артерий и привести к образованию атеросклеротических бляшек. Липопротеины высокой плотности. Также известен как «хороший» холестерин. Они участвуют в обратной транспортировке лишнего холестерина. То есть получают из клеток циркулирующие там избыточные липопротеины и переносят их в печень. Помимо этого, ЛПВП выполняют другие важные функции: защищают организм от атеросклеротических отложений, от возникновения сердечно-сосудистых заболеваний, таких как инфаркт и инсульт. |
Высокие значения ЛПВП не только предотвращают отложение бляшек, препятствуя окислению ЛПНП, но и способствуют удалению существующих бляшек, предотвращая адгезию моноцитов на стенке сосудов и, как следствие, предотвращают возможную непроходимость кровеносных сосудов.
Оптимальными уровнями концентрации ЛПВП являются:
- Мужчины: 60 мг/дл или более
- Женщины: 60 мг/дл или более
Какими симптомами проявляется снижение ЛПВП
Снижение значений ЛПВП происходит бессимптомно и мало кто это замечает, только при обычном периодическом медицинском контроле.
Симптомы возникают, когда здоровью уже нанесен ущерб и развиваются заболевания.
Причины понижения значений холестерина
Но каковы причины, которые могут привести к снижению значений ЛПВП?
Их много, и не всегда они связаны с заболеваниями:
- Беременность и менопауза являются наиболее распространенными причинами физиологического понижения значений холестерина ЛПВП. Причину следует искать в гормональных изменений. Последние исследования показали, заметное снижение холестерина отмечается в течение двух лет после беременности.
- Во время менопаузы снижение холестерина связано с отсутствием эстрогена, который регулирует синтез холестерина.
- Противозачаточные таблетки могут уменьшить уровень холестерина ЛПВП, так как содержат прогестин, что приводит к повышению уровня холестерина ЛПНП, таким образом, повышается значение общего холестерина.
- Неправильное питание: богатое жирными продуктами и бедное содержанием овощей, клетчатки и мононенасыщенных жиров, что приводит к увеличению доли холестерина ЛПНП и снижению доли ЛПВП.
- Неправильное поведение: малоподвижный образ жизни приводит к увеличению уровня «плохого» холестерина и уменьшает «хороший».
- Курение: механизм, который связывает курение с холестерином ЛПВП, не совсем ясен, но было доказано, что отказ от курения заметно увеличивает уровень хорошего холестерина.
- Ожирение: при ожирении возникает избыток триглицеридов, что приводит к увеличению концентрации липопротеинов очень низкой плотности и ряду изменений в холестериновой цепи: липопротеиды высокой плотности становятся меньшего размера и теряют свои атерогенные функции.
Заболевания, приводящие к снижению уровня хорошего холестерина:
- целиакия или пищевая аллергия снижают уровень холестерина, так как организм не поглощает продукты, и, следовательно, не получает ЛПВП с питанием.
- гипотиреоз и заболевания печени, такие как гепатит и цирроз печени; избыток гормонов щитовидной железы приводит к увеличению обмена веществ.
- Лекарства, такие как бета-блокаторы, мочегонные средства, интерферон или статины, используемые для снижения уровня холестерина.
Риски низкого уровня ЛПВП
Учитывая защитную функцию ЛПВП в отношении артерий, низкий уровень холестерина ЛПВП, подвергает организм высокому риску сердечно-сосудистых заболеваний.
Когда уровень холестерина ЛПВП опускается гораздо ниже оптимальных уровней, отношение общего холестерина выше 5, то повреждение артерий может привести к:
- Атеросклероз: жировые отложения в артериях, которые влекут за собой уменьшение кровотока.
- Инсульт: обструкция или разрыв артерии головного мозга, что влечет за собой гибель мозговой ткани.
- Инфаркт: уменьшение или прекращение кровотока, что влечет за собой смерть сердечной мышцы.
- Ишемическая болезнь сердца: полная или частичная остановка потока крови, идущего в сердце.
Что делать, чтобы увеличить уровень ЛПВП
Бросить курить. Исключение курение влечет за собой повышение уровня ЛПВП, примерно, на 10%. Особенно, если к этому добавить физическую активность (по крайней мере, 5 дней в неделю по 30 минут): плавание, велосипед, бег, быстрая ходьба, выполнение работ в саду, – всё, что увеличивает частоту сердечных сокращений.
Потерять лишние килограммы. Похудение на 3 кг повышает уровень ЛПВП на 1 мг/дл крови.
Следуйте правилам рационального питания. Основой такого питания должно быть потребление здоровых жиров. В частности, мононенасыщенные и полиненасыщенные, в последнем случае это омега 3, содержащиеся в фруктах с твердой оболочкой и жирной рыбе.
Употребление одного или двух стаканов красного вина в день. Далеко не все согласны с этой рекомендацией, но вино, безусловно, помогает поддерживать высокие значения ЛПВП.
Возможно, что это причина, которая объясняет французский парадокс.
Французы, будучи активными потребителями насыщенных жиров (сливочное масло, жирное мясо), имеют низкий уровень распространенности сердечно-сосудистых заболеваний.
Прием препаратов, которые повышают ЛПВП наиболее распространенным является ниацин. На основе этого ингредиента существуют также добавки. Его не следует применять без консультации врача, потому что могут иметь место побочные эффекты на функции печени.
Диета, чтобы увеличить значения холестерина
Для уменьшения риска сердечно-сосудистых заболеваний необходимо употреблять продукты, которые помогают повысить долю ЛПВП холестерина и снизить ЛПНП.
В частности:
- Рыбы, богатую омега-3 (жиры), такая как лосось или рыба-меч.
- Крупы, особенно из цельного зерна, такие как хлеб и макаронные изделия.
- Нежирная вареная колбаса или обезжиренный окорок.
- Нежирный сыр, такой как моцарелла, рикотта, козий сыр.
- Молоко и йогурт.
- Постное мясо, такое как индейка, курица и кролик.
- Сухофрукты, такие как фундук, грецкие орехи и миндаль, потому что они содержат омега-3.
- Продукты, богатые антиоксидантами, такие как витамин C, которого много в киви, брокколи, апельсинах и лимонах.
- Некоторые бобовые, такие как соевые бобы, которые содержат фитоэстрогены, вещества, способные имитировать действие эстрогена и уменьшать уровень холестерина.
Диета, которая может помочь вам сохранить низкий уровень «плохого» холестерина – вегетарианская диета, поскольку она исключает потребление жиров животного происхождения и предполагает потребление больших объемов фруктов и овощей, богатых растительными жирами, содержащими стерины, которые имеют структуру аналогичную холестерину и стимулируют снижение общего холестерина.
Источник: https://sekretizdorovya.ru/publ/nizkij_uroven_lipoproteidov/22-1-0-486
ХОЛЕСТЕРИН, НЕ СВЯЗАННЫЙ С ЛИПОПРОТЕИНАМИ ВЫСОКОЙ ПЛОТНОСТИ У БОЛЬНЫХ РЕВМАТОИДНЫМ АРТРИТОМ
1 Синеглазова А.В. 1 Калев О.Ф. 1 1 ГБОУ ВПО ЧелГМА Минздравсоцразвития России, Челябинск
Липидный профиль изучен у 193 женщин с ревматоидным артритом (средний возраст 47,8 ± 0,7 лет, средняя продолжительность РА – 9,1 ± 0,5 лет) и 50 женщин контрольной группы. Исследован транспортный белок А по В, рассчитано значение ХС не-ЛПВП.
Концентрация ХС, ХС-ЛПНП, ХС не-ЛПВП у больных ревматоидным артритом (РА) достоверно ниже, чем в контрольной группе. Однако 56 % женщин с РА имеют повышенные показатели ХС не-ЛПВП ( > 3,4 ммоль/л). Установлен высокий коэффициент корреляции А по В с уровнем ХС и ХС не-ЛПВП.
Значение ХС не-ЛПВП сопряжено с возрастом, наличием менопаузы и ее длительностью, индексом массы тела, окружностью талии, отношением окружности талии к окружности бедер, уровнем мочевой кислоты сыворотки, сывороточного железа.
Установлена ассоциация уровня ХС не-ЛПВП с длительностью и клинической стадией ревматоидного артрита, длительностью глюкокортикоидной терапии и суммарной дозой глюкокортикоидов.
1. Бубнова М.Г. Профилактика атеросклероза: цели гиполипидемической терапии и реальные возможности розувастатина // Consilium Medicum Ukraina. – 2010. – Т. 4, № 11. – С. 13–19.
2. Насонов Е.
Л. Ревматоидный артрит – модель атеротромбоза // Русский медицинский журнал. – 2005. – Т. 13, № 8. – С. 509–512.
3. Национальные клинические рекомендации: сборник; под ред. Р.Г. Оганова. – М.: Изд-во «Силицея-Полиграф», 2010. – 592 с.
4. Питер П. Тот, Мэки Кевин П. Нарушения липидного обмена: пер. с англ; под ред. В.В. Кухарчука. – М.: ГЭОТАР-Медиа, 2010. – 272 с.: ил.
5.
Попкова Т.В., Новикова Д.С., Насонов Е.Л. Рекомендации по снижению кардиоваскулярного риска у пациентов с воспалительными артритами (по материалам рекомендаций Европейской антиревматической лиги) // Современная ревматология. – 2010. – № 1. – С. 7–11.
6. Ревматология: Клинические рекомендации; под ред. акад. РАМН Е.Л. Насонова. – 2-е изд., испр. и доп. – М.
: ГЭОТАР-Медиа, 2010. – 752 с.
Больные ревматоидным артритом по сравнению с лицами в общей популяции подвержены большему риску развития атеросклероза и смерти от ишемической болезни сердца (ИБС) [2, 6]. Дислипидемии являются ведущим фактором риска развития атеросклеротического поражения сосудов.
В ряде исследований показано, что транспортный белок А по В и тесно коррелирующий с ним холестерин, не связанный с липопротеинами высокой плотности (ХС не-ЛПВП), являются более важными предикторами ИБС, чем ХС-ЛПНП [4]. Вопрос об изменениях концентрации ХС не-ЛПВП у больных ревматоидным артритом и факторах с ними ассоциированных у больных РА изучен недостаточно.
Цель – изучить уровень ХС не-ЛПВП и его взаимосвязь с традиционными, «болезнь-обусловленными» и другими биологическими факторами у женщин, больных ревматоидным артритом.
Материалы и методы исследования
Обследовано 243 женщины. Из них 193 больные с достоверным диагнозом ревматоидного артрита, установленного в соответствии с критериями Американской коллегии ревматологов (1987 г.) и Европейской лиги ревматологов (2010 г.).
Средний возраст пациенток составил 47,8 ± 0,7 лет, средняя продолжительность РА к моменту обследования – 9,1 ± 0,5 лет. Около половины обследованных женщин (n = 88; 45,5 %) находились в постменопаузальном периоде.
У большинства больных диагностирован серопозитивный вариант РА (n = 141; 73 %), средний титр ревматоидного фактора составил 91,6 ± 8,6 IU/ml.
Подавляющая часть пациенток имела 2 степень активности РА (n = 104; 54 %), реже установлена 3-я степень активности (n = 66; 34 %), у 23 больных диагностирована 1-я степень активности (12 %).
Очень ранняя клиническая стадия заболевания установлена у 7 обследованных женщин (4 %), ранняя – у 23 (12 %), развернутая – у 82 (42 %), поздняя – у 81 (42 %) . Преобладал эрозивный ревматоидный артрит (n = 116; 60 %). Системные проявления РА встретились у 77 (40 %) больных, в основном в виде ревматоидных узелков, уплотнения листков перикарда, синдрома Шегрена. Большинство пациенток имели 2-ю степень функциональной недостаточности суставов (n = 133; 69 %).
Контрольную группу составили 50 практически здоровых женщин, не имеющих воспалительных ревматических заболеваний, а также других хронических заболеваний, которые могли бы оказать влияние на липидный обмен. Средний возраст лиц контрольной группы и их антропометрические параметры не отличались от возраста и параметров больных РА.
Проводилось общеклиническое обследование, включавшее определение числа болезненных суставов (ЧБС) и числа припухших суставов (ЧПС), интенсивности болевого синдрома по визуально-аналоговой шкале (ВАШ).
Активность ревматоидного воспаления устанавливалась по интегрированному показателю Disease Activity Score (DAS 28), включающему ЧБС, ЧПС, ВАШ, скорости оседания эритроцитов (СОЭ). Функциональная недостаточность опорно-двигательного аппарата оценивалась по классификации РА (2007 г.) [6].
Вес (кг) и рост (см) измерялись согласно рекомендациям Всемирной организации здравоохранения (ВОЗ). Индекс массы тела (ИМТ) рассчитывался по формуле: вес, кг/рост, м2 и оценивался по классификации ВОЗ, 1997 г. Всем обследованным проводилось комплексное лабораторно-инструментальное обследование согласно протоколам ведения больных с РА.
Лабораторное обследование включало определение ревматоидного фактора (РФ) методом иммуноферментного анализа, а также количественное определение С-реактивного белка (СРБ).
Содержание холестерина (ХС), триглицеридов, ХС-липопротеинов высокой плотности в сыворотке крови (ммоль/л) определялось с помощью ферментативного колориметрического теста с антилипидным фактором. Использовались реагенты фирмы «HUMAN», Германия.
Концентрация ХС-липопротеинов низкой плотности (ЛПНП) и ХС очень низкой плотности (ЛПОНП) (ммоль/л) вычислялась по формуле, исходя из концентрации холестерина, триглицеридов и ЛПВП.
Транспортный белок Апо В исследован у репрезентативной выборки больных РА (n = 31) методом иммуноферментного анализа с использованием реагентов фирмы «HUMAN», Германия. Показатели липидограммы оценивались по критериям (ВНОК, 2009) [3]. При анализе любое отклонение в липидном спектре от нормальных значений трактовалось как дислипидемия (ДЛП). Коэффициент атерогенности (КА) вычислялся как отношение общего ХС к ХС-ЛПВП. Значение ХС не-ЛПВП рассчитывалось как разница между уровнем общего ХС и ХС-ЛПВП [4]. Всем больным РА проводилось комплексное обследование с целью выявления системных проявлений ревматоидного артрита.
Критериями включения в группу больных РА являлись: женский пол, возраст 25-70 лет, достоверный диагноз РА.
Критерии исключения для больных РА: отказ от участия в исследовании, наличие других хронических заболеваний с функциональной недостаточностью 2-3-й степени, беременность.
Критериями включения в контрольную группу были женский пол, возраст 25-70 лет, отсутствие воспалительных ревматических заболеваний, а также других хронических заболеваний, при которых наблюдаются изменения липидного обмена.
Работа выполнена в соответствии с Хельсинкской деклаpацией и одобpена этическим комитетом ГБОУ ВПО ЧелГМА Минздравсоцразвития России.
Статистическая обработка проводилась с использованием пакета SPSS (17 версия). Данные представлены в виде средних величин и среднего квадратичного отклонения (М ± σ), для установления достоверности различий использовался t-критерий Стьюдента. Достоверными считались различия при 95 %-м доверительном интервале (ДИ).
Взаимосвязь изучаемых показателей оценивалась с помощью непараметрического корреляционного анализа ранговой корреляции Спирмена. Данные представлены в виде коэффициента корреляции (r) и уровня достоверности (р).
Достоверность частоты появления признака в группах сравнения определялась с помощью метода характеристических интервалов по Генесу.
Результаты исследования и их обсуждение
При сопоставлении средних показателей липидного обмена женщин с РА и контрольной группы (табл. 1) при РА установлен достоверно более низкий уровень общего ХС, ХС-ЛПНП, ХС не-ЛПВП, КА.
Таблица 1
Средние значения липидного профиля у женщин, больных РА, и в контрольной группе
| Всего n = 243 | Женщины, больные РА, n = 193 | Женщины контрольной группы, n = 50 | р |
| М ± σ | М ± σ | ||
| Общий ХС, ммоль/л | 5,08 ± 1,08 | 5,67 ± 0,96 | 0,00068 |
| Триглицериды, ммоль/л | 1,24 ± 0,59 | 1,17 ± 0,58 | 0,47 |
| ХС-ЛПНП, ммоль/л | 3,14 ± 0,95 | 3,77 ± 0,9 | 0,00002 |
| ХС-ЛПОНП, ммоль/л | 0,54 ± 0,28 | 0,52 ± 0,26 | 0,98 |
| ХС-ЛПВП, ммоль/л | 1,37 ± 0,36 | 1,38 ± 0,25 | 0,93 |
| ХС не-ЛПВП, ммоль/л | 3,72 ± 0,97 | 4,3 ± 1,0 | 0,001 |
| КА | 3,78 ± 1 | 4,2 ± 1 | 0,0095 |
Низкий уровень основных атерогенных фракций не умаляет их роль в патогенезе атеросклероза у больных РА.
Ревматоидное воспаление оказывает хроническое повреждающее действие на сосудистую стенку, что может способствовать развитию атеросклероза при меньших концентрациях атерогенных липопротеинов.
В связи с чем для больных РА были предложены более низкие целевые значения ХС-ЛПНП (< 2,5 ммоль/л) и более высокие целевые значения ХС-ЛПВП (> 1,4 ммоль/л) [8, 9]. Нормы ХС не-ЛПВП для больных РА не установлены.
Тем не менее, пациенты с РА подвержены высокому риску развития ИБС, поэтому мы использовали для анализа целевое значение ХС не-ЛПВП 3,4 ммоль/л [1], не учитывая при этом содержание триглицеридов. В данной выборке больных РА концентрация ТГ > 1,7 ммоль/л установлена у 16 % обследованных, а более 2,3 ммоль/л – в единичных случаях.
Непараметрический корреляционный анализ показал, что у обследованных больных РА женщин сильная корреляционная взаимосвязь уровня белка А по В сыворотки крови установлена со значениями общего холестерина и ХС не-ЛПВП (табл. 2).
С остальными атерогенными фракциями ХС уровень А по В также имел достоверную, но средней силы, взаимосвязь.
Это позволяет нам сделать вывод о приоритетности оценки показателя ХС не-ЛПВП перед другими атерогенными фракциями ХС, в том числе перед ХС-ЛПНП у больных РА.
Таблица 2
Взаимосвязь уровня Апо В с другими показателями липидного обмена у женщин с ревматоидным артритом
| Коэффициент корреляции Спирмена | Уровень достоверности | |
| ХС | 0,744 | 0,0001 |
| ТГ | 0,448 | 0,012 |
| ХС-ЛПНП | 0,594 | 0,0001 |
| ХС-ЛПОНП | 0,451 | 0,011 |
| ХС не-ЛПВП | 0,705 | 0,0001 |
| КА | 0,671 | 0,0001 |
В табл. 3 отражено распределение ХС не-ЛПВП у больных и в контрольной группе. На всех персентилях отмечены более низкие показатели ХС не-ЛПВП у больных РА. Эти данные подтверждаются при оценке частоты повышения ХС не-ЛПВП в группе больных и здоровых (56 и 84 % соответственно; р < 0,05). Тем не менее, более половины больных РА имели высокие показатели ХС не-ЛПВП.
Таблица 3
Процентильное распределение ХС не-ЛПВП (ммоль/л) в группе больных ревматоидным артритом и здоровых женщин
| Персентиль | р3 | р10 | р25 | р50 | р75 | р90 | р97 |
| Больные РА n = 193 | 2,24 | 2,52 | 3 | 3,64 | 4,3 | 4,9 | 5,7 |
| Контроль n = 30 | 2,4 | 2,6 | 3,6 | 3,94 | 5,1 | 5,6 | 6,2 |
При корреляционном анализе выявлены следующие факторы, ассоциированные с уровнем ХС не-ЛПВП больных РА (табл. 4).
Наиболее значимая корреляционная связь умеренной силы (r = 0,3 – 0,6) ХС не-ЛПВП определена с уровнем мочевой кислоты сыворотки крови, возрастом больных и наличием менопаузы. «Болезнь-обусловленные» факторы сердечно-сосудистого риска (длительность, клиническая стадия ревматоидного артрита, терапия ГК) имели слабые (r < 0,3), но достоверные взаимосвязи с ХС не-ЛПВП.
Таблица 4
Взаимосвязь традиционных, метаболических и «болезнь-ассоциированных» факторов риска с показателями липидного обмена у женщин с ревматоидным артритом
| Факторы риска | Коэффициент корреляции Спирмена | Уровень достоверности |
| Возраст | 0,315 | 0,000 |
| Менопауза | 0,302 | 0,000 |
| Длительность менопаузы | 0,258 | 0,001 |
| ИМТ | 0,237 | 0,001 |
| ОТ | 0,272 | 0,002 |
| ОТ/ОБ | 0,256 | 0,004 |
| Стадия АГ | 0,288 | 0,004 |
| Мочевая кислота | 0,470 | 0,000 |
| Щелочная фосфатаза | 0,217 | 0,037 |
| Сывороточное железо | 0,296 | 0,031 |
| Длительность РА | 0,170 | 0,022 |
| Клиническая стадия РА | 0,167 | 0,025 |
| Прием ГК | 0,186 | 0,014 |
| Суммарная доза ГК | 0,261 | 0,003 |
| Длительность приема ГК | 0,250 | 0,002 |
Выводы
1. Уровень белка Апо В у больных ревматоидным артритом женщин тесно коррелирует со значением ХС не-ЛПВП. Его концентрацию следует рассматривать как основной интегральный показатель нарушений липидного обмена у больных РА.
2. Более половины больных ревматоидным артритом имеют повышенные показатели ХС не-ЛПВП.
3. Значение ХС не-ЛПВП у больных РА взаимосвязано с рядом традиционных (возраст, менопауза), метаболических (мочевая кислота, сывороточное железо и т.д.), болезнь-обусловленных (клиническая стадия и длительность ревматоидного артрита) факторов, а также с глюкокортикоидной терапией.
Рецензенты:
Либис Р.А., д.м.н., профессор, зав. кафедрой госпитальной терапии ГБОУ ВПО «Оренбургская государственная медицинская академия» Минздравсоцразвития РФ, г. Оренбург;
Никуличева В.И., д.м.н., профессор, зав. кафедрой терапии и общей врачебной практики с курсом гериатрии ИПО ГБОУ ВПО «Башкирский государственный медицинский университет» Минздравсоцразвития РФ, г. Уфа.
Работа поступила в редакцию 18.01.2012.
Библиографическая ссылка
Источник: https://fundamental-research.ru/ru/article/view?id=29534