Дефект межжелудочковой перегородки, сокращенно ДМЖП представляет собой сердечный порок врожденного характера, очень часто проявляющийся у новорожденных. Это патология, что локализуется в перегородке между сердечными желудочками. По статистики на данную патологию припадает практически 40% всех случаев сердечных пороков.
Факторы риска и основные причины возникновения
Характерно, что сердечный дефект формируется у плода на ранних неделях срока (с 3-й по 10-ю неделю беременности). Развитие данного патологического процесса объясняется совокупностью определенных факторов и причин:
- Генетическая предрасположенность.
- Если мать во время беременности переболела различными инфекционными недугами (корь, грипп).
- Присутствие вредных привычек (употребление матерью алкогольных напитков, курение, заканчивается развитием пороков у плода).
- Тератогенное воздействие вследствие приема антидепрессантов и других психотропных препаратов, антибиотиков.
- Последствия воздействия на женский организм в период беременности тяжелых металлов, радиационного облучения.
- Регулярные стрессовые ситуации.
Внимание! Если женщина в период беременности ведет нездоровый образ жизни, принимает различные сильнодействующие препараты, то у ребенка после рождения могут быть диагностированы сердечные пороки, одним из самых частых является ДМЖП.
Классификация недуга
Дмжп у новорожденного (может встречаться у детей старшего возраста) определяется, как самостоятельный недуг либо же, как часть сердечно-сосудистого заболевания. Классифицируется порок в первую очередь по размерам, которые соотносятся с аортальным отверстием, таким образом, бывают следующие:
- маленькие пороки. Их размеры не превышают одного сантиметра, к примеру, это может быть недуг Толочинова-Роже;
- большие пороки. Определяются размерами свыше одного сантиметра.
Если классифицировать по локализации аортального отверстия, то выделяют несколько типов ДМЖП.
| Мышечный | Отверстие находится непосредственно в мышечной области. Если диагностированы незначительные размеры, то патология устранится самостоятельно |
| Мембранозный | Локализация порока находится в верхнем участке перегородки. Чаще всего определяется патология небольших размеров, которая с возрастом ребенка самопроизвольно купируется |
| Надгребный | Определен, как самый тяжкий сердечный порок, поскольку локализуется отверстие на границе выводящих сосудов сердечных желудочков. Крайне редко самостоятельно купируется |
Внимание! Необходимо своевременно диагностировать патологию, чтобы применить при необходимости лечение и избежать возможных последствий.
Осложнения
Если самочувствие и состояние ребенка находятся в норме, а размеры отверстия незначительное, то жизни новорожденного абсолютно ничего не угрожает, единственный момент – регулярное наблюдение у кардиолога в дальнейшем.
Напротив, большой проблемой являются дефекты больших размеров, которые приводят к сердечной недостаточности, что активно развивается после рождения малыша.
Это опасно! При выявлении серьезной патологии – сердечного порока, детям в будущем угрожает опасность частых простудных заболеваний, что оканчиваются пневмонией, отставание в развитии, постоянные одышки, проблематичность с сосательным рефлексом. Не исключается нарушение работы сердца и легких.
Серьезные последствия ДМЖП:
- Синдром Эйзенменгера.
- Сердечная недостаточность острого характера.
- Эндокардит.
- Поражение внутрисердечной оболочки инфекционным воспалительным процессом.
- Возникновение тромбов, что может привести к прединсультному состоянию.
- Дисфункция клапанного аппарата.
Симптоматика сердечного порока
Если ДМЖП имеет большие размеры, то его диагностируют уже в первые дни после рождения ребенка. Характеризуется данный порок такими симптомами:
- кожные покровы малыша начинают синеть (очень явно выражен этот признак на конечностях и в области лица). Если малыш плачет, то посинение усиливается;
- новорожденный отказывается от груди, теряет аппетит;
- развитие происходит очень медленно, с набором веса наблюдаются проблемы;
- возле животика, на конечностях наблюдается отечность;
- сердечных ритм со сбоями;
- одышка.
Дефекты малых размеров характеризуются слабо выраженной симптоматикой и могут быть определены только во время прослушивания. Таким образом, у новорожденного будет наблюдаться систолический шум в сердце грубого характера. Дополнительным симптомом патологии может быть сердечный горб. То есть у малыша в области груди возникает выраженное выпячивание.
Если ДМЖП не было диагностировано в первые месяцы жизни, то развитие сердечной недостаточности даст о себе знать уже к трем годам (ребенок проявит первые жалобы). Характерными признаками порока являются боли в области сердца, учащенное сердцебиение, частые носовые кровотечения.
Это важно! Если ребенок часто теряет сознание, то в первую очередь необходимо исключить сердечную недостаточность.
Когда следует обратиться к врачу?
ДМЖП, несмотря на то, что он может не беспокоить маленького пациента и не проявляться симптоматично, все равно требует обязательного наблюдения у специалиста. Сердечный порок – это такая патология, при которой ухудшение клинической картины может произойти в любую минуту.
Чтобы не упустить момент возникновения тревожной симптоматики, родителям все время следует наблюдать за поведением малыша и фиксировать нетипичные признаки. Стоит отправиться на консультацию к кардиологу, если:
- ребенок много времени спит;
- очень капризный, не имея на то весомой причины;
- отмечаются проблемы с набором веса;
- отстает в развитии.
Внимание! Вышеуказанные признаки являются поводом для похода к педиатру, а после при необходимости к кардиологу.
Прогнозы для жизни
Если у новорожденного выявлен порок небольшого размера, то волноваться не стоит, ведь 60% патологий до возраста пятнадцати лет устраняются самостоятельно без лечения.
Если ДМЖП определен средних размеров, то прогнозы на самостоятельное закрытие порока составляют только 10%. Устраняется патология за счет тканевой структуры соседнего клапана.
Таким образом, при росте сердечной мышцы происходит уменьшение влияния на кровообращение дефекта.
Но, стоит заметить, что для сердечных дефектов больших размеров прогноз менее утешителен. Поскольку без своевременного оперативного лечения, каждый десятый младенец умирает. Если патология выявлена уже во взрослом возрасте, то длительность жизни не более сорока лет.
Как проходит лечение?
Когда нет симптомов легочной гипертензии и отсутствии сердечной недостаточности можно избежать хирургического вмешательства. Показанием к оперативному лечению может быть развитие легочной гипертензии в школьном возрасте. Также необходима операция, если регулярно наблюдаются пневмонии, у ребенка отмечается отставание в развитии.
Показаниями для операции, если ребенку больше трех лет являются следующие показания:
- повышенная утомляемость;
- регулярные ОРВИ;
- пневмонии;
- развитие сердечной недостаточности;
- сердечный порок больших размеров.
Оперативное лечение предусматривает пластическую коррекцию ДМЖП. Хирургическое вмешательство выполняется посредством аппарата искусственного кровообращения.
В случае диаметра патологии меньше пяти сантиметров, устранение происходит с помощью ушивания П-образными швами. Когда порок превышает диаметр пять сантиметров, то проводится закрытие заплатой.
Подобная операция предусматривает использование специального биологического материала, который со временем закрывается тканевой структурой.
К радикальным операциям для устранения сердечного порока относятся:
- Ушивание П-образными швами.
- Пластическая корректировка сердечного дефекта.
- Хирургическое вмешательство, что проводится на открытом сердце.
Внимание! Самые благоприятные прогнозы для жизни маленького пациента ожидаются, если оперативное лечение проведено до двух лет. Показаниями является появление симптоматики сердечной недостаточности.
Об оперативном лечении ДМЖП у младенцев расскажет видеоролик.
Видео — Дефект межжелудочковой перегородки
Чтобы избежать развития сердечного порока у младенца, рекомендовано проводить профилактические мероприятия еще на этапе планирования беременности. Таким образом, женщине необходимо придерживаться здорового образа жизни, исключить вредные привычки, наблюдаться у специалиста (исключать любые инфекционные заболевания). Ларингит чем лечить в домашних условиях изучайте по ссылке.
Изолированный дефект межжелудочковой перегородки (ДМЖП)
Дефект межжелудочковой перегородки — самый частый врожденный порок сердца. Дефект, т.е. отверстие в перегородке, разъединяющей правый и левый желудочки, бывает единственным нарушением нормального развития сердца, и тогда говорят об изолированном дефекте или частью другого, более сложного порока, например, тетрады Фалло. В этом разделе мы будем обсуждать только изолированные дефекты.
Межжелудочковая перегородка — это мощная мышечная преграда, образующая внутренние стенки как правого, так и левого желудочка, и в каждом — составляющая примерно 1/3 их общей площади. Она так же участвует в процессе сокращения и расслабления сердца при каждом цикле, как и остальные части желудочковых стенок. У плода она образуется из трех составных частей.
На 4-5-ой неделе беременности все эти составные части должны точно сопоставиться и соединиться друг с другом, как в конструкторе Лего. Если же этого, по каким-то причинам, не происходит, в перегородке остается отверстие, или дефект.
Вскоре после рождения и установления нормального кровотока в обоих кругах кровообращения, возникает значительная разница в давлении между левым и правым желудочками. И тогда кровь из левого желудочка начинает нагнетаться одновременно и в аорту, т.е. туда, куда и следует, и через дефект — в правый желудочек, где ее быть не должно. Т.е.
при каждой систоле происходит сброс слева — направо. В такой ситуации правый желудочек вынужден работать с увеличенной нагрузкой, чтобы перекачать этот лишний объем, да к тому же, уже окисленной крови, снова в легкие и в левые отделы.
Величина сброса зависит от размера и положения дефекта: он может быть небольшим и почти не сказываться на работе сердца, а может быть огромным, диаметром с устье аорты.
Типы дефектов межжелудочковой перегородки
Несколько слов о типах дефектов. Они могут быть «типичными», т.е. наиболее часто встречающимися, и занимать участок верхней части перегородки. Они могут быть мышечными, т.е. располагаться ближе к верхушке, и, наконец, высокими, под клапанами легочной артерии, единичными или множественными (т.е. больше одного).
Рассмотрим наиболее частый и «хороший» вариант. Ребенок родился нормального веса, доношенным и, конечно, очень красивым. Но вам уже в роддоме сказали, что у него есть «шум в сердце».
Если там или где-то рядом есть аппарат для эхокардиографии и детский кардиолог — надо обязательно сделать исследование, чтобы понять, из-за чего этот шум, важно ли это, или — нет, скажется ли это в последующем. Но вот предположим, что на УЗИ дефект увидели, и диагноз поставлен.
Ребенок, однако, выглядит нормально, хорошо ест и прибавляет в весе, ничем не болеет и, собственно, кроме шума в сердце, ни вас, ни его ничего не расстраивает. Запомните: чем громче шум, тем меньше дефект. Это ситуация, к которой замечательно подходит название известной пьесы В.Шекспира «Много шума из ничего».
Сброс, который дает этот шум, можно иногда даже прощупать, если положить ладонь на левую сторону грудной клетки ребенка. Но для того, чтобы успокоиться, надо убедиться, что шум обязан только небольшому дефекту межжелудочковой перегородки и ничему другому. А для этого надо, чтобы вас наблюдал детский кардиолог, и каждые три месяца производили снятие электрокардиограммы и УЗИ.
В большинстве случаев, примерно в 65-75%, такие дефекты закрываются сами, спонтанно, и, если не появились дополнительные симптомы, можно спокойно ждать 4-5 и даже более лет. Но, если ребенок достиг школьного возраста, оставаясь бессимптомным, то вам, тем не менее, могут операцию предложить.
Дело в том, что при заболевании ребенка какой-либо детской инфекцией или даже при простом удалении испорченного зуба при наличии дефекта межжелудочковой перегородки возможно развитие эндокардита, т.е. воспалительного процесса внутренней оболочки сердечных камер. И, хотя такая вероятность очень мала — всего 1-2% случаев, она существует.
В таком случае дефект закрывают скорее из профилактических, чем клинических соображений и никто не доказал, что этого не нужно делать.
Однако, прежде чем дать согласие на операцию, в таком случае, пожалуйста, не обижая никого, постарайтесь узнать, какой опыт имеется в том лечебном учреждении, куда вы обратились, какие там результаты операций, какова степень риска.
Поскольку состояние ребенка практически нормальное, а риск любого вмешательства всегда есть, то надо спокойно взвесить все. Нет, мы далеки от того, чтобы призвать вас отказаться от операции.
Мы только хотим посоветовать быть очень обстоятельными, ведь никто никогда письменных гарантий вам не даст: операция есть операция, даже если ее производят в рентгенохирургическом кабинете (как вам, скорее всего, и предложат) и осложнения всегда возможны, а вы подпишете документ, подтверждающий ваше согласие. И окончательное решение — это ваша ответственность. И еще — никогда не внушайте такому ребенку, что у него — больное сердце. Не ограждайте его от доступных ему физических нагрузок, не делайте из него «инвалида». Излишнее «оберегание» и запреты могут привести к самым неблагоприятным последствиям в формировании его характера.
Но это — отдельная тема, и она касается не только ДМЖП.
Большие дефекты — это уже другая история, гораздо более опасная.
Сразу после первого вздоха ребенка поток крови из левого желудочка делится на два — в аорту и в дефект, и они равны по объему! В тяжелой ситуации оказывается не только сердце, но и сосуды легких: правые отделы и сосуды легких переполняются возросшим объемом лишней крови, поступающей через дефект.
Важнейшими показателями такого развития событий является давление в легочной артерии и величина сброса. Эти данные дает сегодня УЗИ и, конечно, зондирование полостей сердца. Повышение давления в малом круге говорит о легочной гипертензии — самом грозном последствии большого сброса слева — направо. Внешне все более или менее образуется.
Включаются многочисленные механизмы компенсации: увеличивается мышечная масса желудочков, приспосабливаются и сосуды легких, вначале принимая в себя излишний объем крови, потом — утолщая стенки артерий и артериол, делая их более плотными и менее эластичными. Этот период — опасный, т.к.
состояние ребенка может клинически существенно улучшиться, но это улучшение обманчиво, и момент оперативного вмешательства может быть упущен.
Если эта ситуация продолжается довольно долго — несколько месяцев или лет, то в какой-то момент давления в правом и левом желудочках — сравниваются во все фазы сердечного цикла и сброса через дефект уже не происходит.
А потом давление в правом желудочке может оказаться выше, чем в левом и тогда начинается так называемый «обратный сброс», или венозная кровь будет через дефект поступать в артериальную систему — в большой круг. Больной «синеет». Мы нарисовали эту картину, чтобы было понятно, что такой порок, как дефект межжелудочковой перегородки, который очень просто и безопасно закрыть на ранних стадиях, становится пороком, при котором закрытие теряет свой смысл, и оперировать уже поздно. Речь тут идет, напомним, только о больших дефектах или о тех случаях, когда отверстий в перегородке — несколько. К счастью, это бывает значительно реже, чем в большинстве случаев.
На что же надо обращать внимание, чтобы вовремя избежать такого развития событий?
Все сказанное выше относится только к дефектам межжелудочковой перегородки, протекающим абсолютно без жалоб, у вполне здоровых (в остальном) детей без каких-либо других признаков недостаточности сердца. На что при этом пороке надо обращать внимание?
Главный показатель периода новорожденности — прибавка веса. Предположим, грудной ребенок ест плохо, и поэтому мало прибавляет в весе. Аппетит у него нормальный, но из-за одышки ему трудно сосать, а ведь пока это его главная и довольно тяжелая работа.
Он много плачет, потому что никогда не может насытиться. У детей постарше на этом фоне случаются частые простуды, которые становятся длительными и могут переходить в воспаление легких.
Так может продолжаться несколько месяцев, и, если причина — ДМЖП, такой ребенок должен быть под постоянным наблюдением кардиолога, а если явления не проходят, вероятно, он будет получать сердечные препараты в виде дигоксина или наперестянки — старый добрый препарат, улучшающий работу сердца, а может быть, даже легкие мочегонные средства. У него сейчас — признаки сердечной недостаточности, с которой можно бороться консервативно. Но только пока.
Когда же надо закрывать такой большой дефект?
На фоне лекарственной терапии симптомы могут пройти или значительно уменьшиться. Но если ничего не меняется, если размеры сердца увеличиваются и размеры дефекта на УЗИ остаются прежними – надо обращаться к хирургам.
В первые несколько месяцев жизни дефекты межжелудочковой перегородки, даже большие, могут уменьшиться или закрыться самостоятельно. Если ребенку лучше не становится — ждать нельзя, поскольку ситуация может перейти в ту, которую мы описали вначале, и оперировать будет уже поздно.
Самые лучшие результаты хирургии бывают после устранения больших ДМЖП в возрасте до двух-двух с половиной лет, когда у ребенка есть признаки сердечной недостаточности. Тогда еще все процессы обратимы. Сердце быстро понимает, что ему теперь намного легче, чем раньше. Оно быстро уменьшается в размерах и кровоток в обоих кругах нормализуется.
После операции ребенок практически здоров и нет никаких оснований причислять его к группе так называемых «инвалидов детства», как это иногда делают в лечебных учреждениях. Он может все, и быстро забудет о том, что с ним было, и кроме рубца на груди, ему об этом ничего не будет напоминать.
Итак, вам предлагают операцию, которая теперь уже необходима и абсолютно показана. Только она излечит ребенка и уберет от вас постоянное чувство угрозы его жизни. Оперирующий хирург расскажет вам, о чем идет речь в вашем случае, и что он собирается делать.
Технические трудности (например, необходимость закрытия не одного, а нескольких дефектов) могут сделать операцию более сложной и продолжительной.
При необычной, редкой ситуации хирург обязательно все вам объяснит, а ваша задача — попытаться понять все, что вам скажут, задать нужные вопросы и успокоиться.
Операция устранения дефекта межжелудочковой перегородки относится к открытым, поскольку нужно вскрыть полости сердца, и поэтому она делается с применением искусственного кровообращения.
Дефекты межжелудочковой перегородки закрывают ушиванием отверстия (т.е. просто накладывают несколько швов) или, чаще всего, с помощью заплатки из синтетического (или специальным образом обработанного биологического) материала, который быстро покрывается собственной тканью сердца.
Сейчас применяют и рентгенохирургические методы закрытия дефектов, но это не всегда возможно, зависит от анатомической локализации дефекта, да и квалификации рентгенохирурга тоже.
Традиционная операция по поводу дефектов межжелудочковой перегородки — одна из самых частых и отработанных в хирургии врожденных пороков сердца, а результаты ее — отличные.
Так что при наличии показаний сомневаться вам не надо.
Радикальную операцию можно сделать не всегда.
При очень большом дефекте у ребенка слишком малого веса, истощенного, с признаками сердечной недостаточности, которая не поддается консервативному лечению, сам фактор большой операции с искусственным кровообращением может быть опасным, особенно, когда речь идет о детях первых месяцев жизни. И тогда есть выход: разбить хирургическое лечение на два этапа – вначале помочь сердцу улучшить его состояние, а затем уже окончательно закрыть дефект.
Можно уменьшить сброс из левого желудочка в правый путем увеличения сопротивления выбросу из правого желудочка.
Этим мы достигнем, снижения давления в системе легочной артерии, во-первых, ниже искусственно созданного препятствия кровотоку, выравним давление в правом и левом желудочках выше него (препятствия) и, в результате, и уменьшается объем самого сброса. А достигается это просто: на легочную артерию выше ее клапанов накладывают манжетку, которая сузит артерию примерно в ½ просвета.
Препятствие кровотоку, созданное искусственно, дает нам желаемый гемодинамический результат.Вторую операцию делается через несколько месяцев, не больше. Ни в коме случае нельзя ждать несколько лет, хотя состояние ребенка может и не внушать уже никаких опасений.
Однако послеоперационный период после операции суживания легочной артерии очень непростой, дети тяжело переносят это вспомогательное вмешательство, и именно поэтому сейчас мы стремимся к одномоментной радикальной коррекции порока. Даже тяжелые дети быстрее выходят из состояния сердечной недостаточности после радикальной коррекции порока, все угрожающие жизни симптомы постепенно исчезают.
Операция сужения легочной артерии — «вспомогательная». Она должна быть на вооружении там, где нет условий для безопасного проведения и выхаживания деток радикальной коррекции.
Заключительный этап лечения состоит из удаления этой манжеты и закрытия дефекта. Она делается ужев условиях искусственного кровообращения и не сопряжена с большим риском, особенно когда между ней и первым этапом прошел относительно небольшой срок.
Подведем итог. ДМЖП — частый врожденный порок, который может сопровождаться ранним появлением сердечной недостаточности, а в дальнейшем развитием необратимой легочной гипертензии.
Хирургическое лечение является единственным методом и позволяет полностью устранить порок и его последствия. Оно должно быть своевременным, а сама операция – безопасной. Операция может быть элективной или неотложной, но почти никогда экстренной.
В некоторых случаях ее можно разделить на два этапа с промежутком в 6-12 месяцев. Появление у ребенка признаков «обратного сброса» при изолированном ДМЖП – признак упущенного времени.
И при всех современных методах обследования такое осложнение никак и ничем не может быть оправдано, а часть вины ляжет и на вас, так как вы тоже не замечали или не хотели замечать того, что момент был упущен.
Как попасть на лечение в Научный центр им. А.Н. Бакулева?
Дефект межжелудочковой перегородки
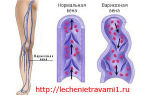
Дефект межжелудочковой перегородки (ДМЖП) – врожденный порок сердца, при котором наблюдается нарушение целостности перегородки между правым и левым желудочками.
В результате кровь из одного желудочка попадает в другой и нарушает нормальную работу сердца и кровообращения в организме. Иногда перегородка отсутствует вовсе. ДМЖП образуется в результате нарушения эмбрионального развития в утробе матери.
Часто заболевание сопровождается другими сердечными пороками. ДМЖП у взрослых может появиться при разрыве межжелудочковой перегородки при остром инфаркте миокарда.
Причины возникновения дефекта межжелудочковой перегородки
Как было сказано ранее, ДМЖП формируется на стадии эмбриона. Будущим мамам важно с осторожностью относиться к своему здоровью и здоровью развивающегося плода. Поэтому необходимо оградить себя и будущего ребенка от воздействия негативных факторов, таких как:
- никотин и смолы, выделяющиеся при курении;
- спиртные напитки;
- бесконтрольный прием лекарственных препаратов;
- стрессовые ситуации;
- физические нагрузки;
- воспалительные заболевания;
- преждевременные роды.
Симптомы дефекта межжелудочковой перегородки
Т.к. порог врожденный, первые симптомы могут появиться при первых днях жизни:
- отсутствие аппетита, вялое сосание с частыми перерывами;
- медленный набор веса;
- быстрая утомляемость (дети много спят);
- появление одышки;
- отечность на ногах и в области живота;
- тахикардия.
При небольших дефектах внешние симптомы могут не проявляться и обнаруживаются только при выслушивании сердца.
Патология может не давать знать о себе до взрослого возраста. Симптоматика у зрелого человека практически такая же, как и у ребенка. Дополнительно могут быть жалобы на:
- ухудшение работоспособности;
- утомляемость.
Если вы заметили у своего ребенка или у себя схожие симптомы, обратитесь к врачу. В кардиологическом центре ФНКЦ ФМБА проводятся комплексные программы по исследованию сердца. Запишитесь на прием к кардиологу, чтобы своевременно купировать недуг и предотвратить развитие заболевания.
Диагностика
Диагностировать ДМЖП у эмбриона возможно во время беременности уже на втором-третьем триместре при проведении скрининговых УЗИ. Зная о пороке сердца, родители наперед понимают, какие обследования необходимо будет провести ребенку после рождения:
- УЗИ сердца дупплексным исследованием (исследованием кровотока);
- рентгенография грудной клетки;
- пульсоксиметрия – измерение концентрации кислорода в крови;
- МРТ сердца.
Для взрослого пациента, не знающего о своем диагнозе, врачом проводится первичный опрос и осмотр. Измеряется давление, выслушивается сердце. После сбора анамнеза выдается направление на лабораторные анализы и инструментальное исследование. К вышеперечисленным могут быть добавлены:
- ЭКГ;
- ЭХОКГ;
- катетеризация сердца – введение катетера с рентгеноконтрастным веществом.
Профилактика
Особых требований по профилактике ДМЖП нет. Врачи могут дать несколько рекомендаций беременным женщинам, чтобы предотвратить развитие заболевания у будущего ребенка:
- правильно питаться;
- избегать чрезмерных физических нагрузок;
- больше времени проводить на свежем воздухе;
- отказаться от вредных привычек;
- обращаться к врачу при любых недомоганиях и заболевания;
- не принимать самостоятельно медикаментозные препараты;
- своевременно посещать врача, контролирующего ход беременности.
При своевременном обнаружении патология легко лечится. Не теряйте ни минуты! Пройдите обследование вашего сердца, чтобы не допустить осложнений.
Лечение дефекта межжелудочковой перегородки
При обнаружении дефекта межжелудочковой перегородки у эмбриона, лечение могут отложить до года, т.к. есть вероятность, что нарушение пройдет самостоятельно. В остальных случаях необходимо лечение.
В кардиологическом центре ФНКЦ ФМБА лечение ДМЖП у взрослых (старше 18 лет) проводится с помощью медикаментозных препаратов или с помощью хирургического вмешательства.
Медикаментозное лечение может проводиться амбулаторно либо под присмотром специалистов в терапевтическом отделении нашего центра. Назначение препаратов зависит от степени поражения перегородки и от наличия сопутствующих недугов.
Это могут быть бета-блокаторы, препараты снижающие нагрузку на сердце. Перечень препаратов и их дозировку определяет строго лечащий врач-кардиолог.
Радикально устранить ДМЖП можно хирургическим путем. Наиболее безопасной и малотравматичной считают эндоваскулярную коррекцию.
Через катетер к сердечной мышце проводят специальное приспособление (окклюдер), которое перекрывает место нарушения заплаткой, со временем дефект зарастает.
После проведения коррекции пациента переводят в отделение интенсивной терапии на 24 часа для наблюдения, на следующий день отпускают домой. Постоперационной реабилитации не требуется – быстрое восстановление и возвращение к обычной жизни.
Второй метод – пластика дефекта. Операция проводится на открытом сердце с помощью вскрытия грудной клетки. Перед началом процедуры пациента подключают к аппарату искусственного кровообращения.
Сердце разрезают и дефект ушивают дефект с помощью заплаты из искусственной или собственного перикарда, который фиксируют швами по краям дефекта. Метод более травматичный и требует более длительной реабилитации около месяца.
Если ДМЖП произошло в остром периоде инфаркта миокарда, то хирургическое лечение проводят или в первые же сутки или в подостром периоде, что более безопасно.
Дефект межжелудочковой перегородки
Дефект межжелудочковой перегородки (ДМЖП) – это сброс на уровне межжелудочковой перегородки, которого в норме быть не должно и из-за которого нарушается функция сердца и всей системы кровообращения. Дефект встречается примерно у 5% новорожденных из 1000 – это второй по частоте врожденный порок сердца..
ДМЖП образуется вследствие нарушения эмбрионального развития.
Межжелудочковая перегородка преимущественно состоит из мышечной ткани, а верхняя часть значительно меньшая часть – из фиброзной ткани, ее называют мембранозной перегородкой. При этом мышечные дефекты перегородки составляют лишь до 20% всех случаев, а остальные относятся к перимембранозным.
При дефекте межжедкдочковой перегородки появляются жалобы на одышку, плохую прибавку в весе, повышенную утомляемость, плохой аппетит.Большие дефекты МЖП становятся причиной опасной сердечной недостаточности.
Если дефект не диагностировали в младенчестве, то к трем годам у ребенка могут появиться жалобы боль в груди, носовые кровотечения и потери сознания.
Симптомы заболевания и диагностика
Симптомы ДМЖП зависят от размера дефекта. Небольшой дефект может не проявлять себя и не влиять на рост и развитие ребенка.
При большом размере дефекта появляются симптомы сердечной недостаточности: одышка, плохая прибавка в весе, повышенная утомляемость и т.п. Без лечения может развиться серьезное осложнение – синдром Эйзенменгера.
При дефектах межжелудочковой перегородки во время аускультации выслушивается грубый шум в сердце.
Для диагностики заболевания применяется рентгенография органов грудной клетки – она показывает увеличение сердца и легочного сосудистого рисунка. Также может быть назначена электрокардиограмма, которая показывает гипертрофию желудочков.
Но нужно отметить, что при небольших дефектах эти исследования не всегда показательны, показатели могут быть в норме. Ключевой метод исследования при ДМЖП – эхокардиография.
Она дает исчерпывающие анатомические и гемодинамические данные и позволяет установить диагноз.
Величину дефекта определяют в сравнении с диаметром аорты. Дефекты подразделяют на большие, средние и малые. При маленьких дефектах никаких симптомов заболевания не проявляется. Большие дефекты требуют операции.
Лечение
ДМЖП встречается как самостоятельное заболевание и в составе других пороков сердца.
Единственный метод лечения данной патологии – хирургический. Раньше оперативное лечение заключалось только в пластике ДМЖП в условиях искусственного кровообращения, доступ – рассечение грудины. Сегодня при благоприятной анатомии возможно лечение эндоваскулярным методом (через бедренные сосуды) или трансвентрикулярным методом (через маленький разрез, на работающем сердце).
Лечение врождённого порока ДМЖП у детей в Израиле | Клиника Хадасса
По статистике 97% детей с ДМЖП, прооперированных в Хадассе, полностью выздоравливают и в дальнейшем живут полноценной жизнью
В клинике лечат ДМЖП с помощью самых современных методик, таких как закрытие дефекта самораскрывающимися окклюдерами AMPLATZER из сплава титана и никеля последнего поколения. Установка окклюдера происходит с помощью катетеризации, которую выполняет известный специалист по инвазивной кардиологии, знаменитый детский кардиохирург со стажем более 24 лет профессор Эльдад Эрез.
«Дорогие мамы и папы, ДМЖП у детей — непростой диагноз. Именно поэтому я хотел бы помочь вам, разобраться что к чему. Я всегда готов ответить на вопросы о лечении этого и других заболеваний в нашем центре детской кардиологии.
- Напишите мне или запишитесь на консультацию, оставив заявку на сайте или позвонив по указанным вверху телефонам.
- Здоровья вам и вашим малышам!»
- (Проф. Эльдад Эрез)
- Читайте резюме профессора Эреза>>
- Читайте интервью с профессором Эрезом “Сердце ребенка”>>
У вас возникли вопросы?Обращайтесь к нам и получите ответ
по телефону: +972 2 560-97-99 (круглосуточно) по электронной почте: ru-office@hadassah.org.il или заполнив контактную форму
На этой странице Вы сможете прочесть о передовых методах диагностики и лечения ДМЖП в Израиле, о симптомах и типах заболевания. Для перехода к интересующей теме используйте приведенные ниже ссылки.
Организация лечения Диагностика Индивидуальный подход Типы ДМЖП Симптомы
С 2011 года лечение врожденных пороков сердца в Хадассе проводится на уровне ведущих кардиологических центров США
Лечение дефекта межжелудочковой перегородки у детей: в Израиле достигают максимального успеха
- Терапевтическая катетеризация сердца. Это малоинвазивная процедура, суть которой заключается во введении через бедренную артерию зонда вплоть до места дефекта. Через этот зонд подается сетка-заплатка, которая закрывает просвет в межжелудочковой перегородке. Со временем заплатка обрастает волокнами соединительной ткани, закрывая таким образом дефект полностью. Катетеризация проводится под контролем рентгена. Наиболее современная разновидность данной операции — установление упоминавшегося выше самораскрывающегося окклюдера AMPLATZER.
- Радикальная операция. Классическая операция по «ушиванию» дефекта, либо постановка специальной заплаты (она со временем полностью врастает в нормальные ткани сердца) проводится при помощи аппарата искусственного кровообращения. Для пластики отверстия используются либо синтетические материалы, либо ткань собственного перикарда, из которой иссекается небольшой лоскут. После того, как дефект закрыт, кровообращение нормализуется, однако регулярное наблюдение у кардиолога по-прежнему необходимо.
- Паллиативная операция. Для детей, которым по каким-то причинам не показана немедленная хирургическая коррекция дефекта, существует возможность промежуточной операции, которая снимает самые тяжелые симптомы и позволяет дать ребенку шанс на нормальное развитие. Это частичная мера лечения ДМЖП, которая позволяет значительно сузить просвет легочной артерии. Во время такой операции просвет легочной артерии искусственно суживается, что позволяет снизить кровоток в легких и понизить давление в них до нормального.
Важно учитывать, что помимо появления респираторных симптомов дефект межжелудочковой перегородки «агрессивен» с точки зрения развития так называемой легочной гипертензии.
Это проявляется значительным повышением давления в легочных кровеносных сосудах. Такое грозное осложнение является противопоказанием к проведению операции, крайне необходимой для больных с большими дефектами. Поэтому немаловажным является своевременное выявление патологии и направление пациента на операцию.
Хадасса — это персонализированное лечение дефекта межжелудочковой перегородки у детей в Ираиле
В МЦ Хадасса вообще и в Центре кардиохирургии частности во время выбора тактики лечения применяется индивидуальный подход. Лечение подбирается, исходя из:
- возраста больного ребёнка,
- истории болезни и актуального состояния здоровья пациента;
- степени выраженности и локализации ДМЖП
- того, как пациент реагирует на прием лекарств, методики лечения и прочие терапевтические процедуры;
- дальнейшего прогноза по протеканию заболевания;
Индивидуальный подход позволяет в большой степени снизить количество послеоперационных осложнений.
- В первые три месяца жизни надлежит выполнять операцию только в случае выявления большого дефекта и проявления признаков сердечной недостаточности;
- В возрасте шести месяцев необходимость проведения оперативного вмешательства определяется на основании уровня давления в малом круге кровообращения;
- В возрасте до года не исключена вероятность самостоятельного закрытия отверстия, поэтому при невысоком давлении в легочном круге кровообращения и удовлетворительном физическом состоянии ребенка, операция не показана. При таких показателях оперативное лечение моет быть отсрочено до 5-летнего возраста.
Лечение ДМЖП сердца у детей: послеоперационное наблюдение
Ранняя диагностика и своевременное лечение ДМЖП сердца у детей значительно улучшают прогноз и повышают вероятность того. что у ребенка не будет осложнений в будущем.
Важно продолжать наблюдение у специалиста кардиохирурга и после операции — это ничуть не менее важно, чем само хирургическое вмешательство! Наблюдаясь у специалиста по месту жительства, вы всегда можете обратиться к кардиохирургам нашего центра по телефонной связи или через интернет, что бы задать любой насущный вопрос.
Лечение детей с ДМЖП в Израиле: детский лечебный центр и особый подход
Для детей, проходящих лечение от самых заболеваний, в том числе и от ДМЖП, в МЦ «Хадасса» выделен специальный корпус Матери и ребёнка, в котором действуют клиники и службы детского лечебного центра. Лечебные помещения, приемные кабинеты и палаты корпуса, оформлены специальным образом и оборудованы в соответствии с нуждами детей.
И диагностические и терапевтические процедуры проводятся, насколько это возможно, безболезненными методами. Родителям позволяется находиться с ребенком во время детей во время большинства процедур. Если ребенок должен пройти операцию, родители могут быть с ним вплоть до момента введения наркоза.
Сразу перед окончанием действия анестезии их снова пускают в операционную, чтобы ребёнку казалось,что родители всё время были рядом. Среди специалистов, которые занимаются ребенком — не только медицинский персонал, но и психологи, учителя и больничные клоуны. Ребёнок находится под их опекой и наблюдением на протяжении всего лечения.
Эта многопрофильная команда заботятся о том, чтобы пребывание ребёнка в МЦ «Хадасса» было максимально комфортным.
Дефект межжелудочковой перегородки у детей: диагностика и лечение в Израиле в национальном центре детской кардиохирургии
Диагностика сердечно-сосудистых заболеваний и хирургическое лечение врождённых пороков сердца (ВПС) у детей — не единственная, но основная специализация врачей-экспертов из Центра детской кардиологии и кардиохирургии на базе МЦ «Хадасса».
Дефект межжелудочковой перегородки (ДМЖП) у плода, новорожденного или ребенка до 3 лет — с таким диагнозом впору впасть в панику: что теперь делать? помогут ли врачи? как избежать необратимых последствий? Однако, вместо того, чтобы отчаиваться, лучше попытаться понять природу заболевания, собрать информацию о диагностических и терапевтических методах, о врачах-специалистах. Проф. Эльдад Эрез, глава секции детской кардиохирургии в МЦ «Хадасса», врач-эксперт с богатым опытом в устранении дефекта межжелудочковой перегородки у детей считает, что это поможет найти оптимальное решение существующей медицинской проблемы. Что вы найдете в материале о ДМЖП сердца у детей, подготовленным проф. Эрезом?
- Клиническую характеристику дефекта межжелудочковой перегородки у новорождённого и ДМЖП сердца у детей
- Описание наиболее распространенных видов этого дефекта
- Информацию о диагностических процедурах и методах лечения ДМЖП, которые лучше всего подходят для детей и применяются в МЦ «Хадасса» (Израиль)
При малых ВПС ДМЖП признаки, свидетельствующие по результатам электрокардиографического исследования о перегрузке левого желудочка могут быть умеренными или вовсе не выявляться. С помощью УЗИ можно определить интенсивность потока крови через отверстие. Уточнение диагноза возможно после проведения катетеризации сердца или ангиографического исследования.
Вводимое в левый желудочек рентгенконтрастное вещество, демонстрирует на ангиокардиограмме сброс крови сквозь незначительный по размерам перимембранозный дефект. Что же касается больших дефектов межжелудочковой перегородки, то здесь по результатам ЭКГ устанавливается комбинированная гипертрофия всех камер сердца (желудочков и предсердий).
Уточнение степени выраженности и характера ДМЖП возможно с помощью эхо- или ангиокардиографии.
Наши консультанты будут рады ответить на любой Ваш вопрос по поводу лечения врожденных пороков сердца у детей в Израиле. Заполните форму, Вам перезвонят в самое ближайшее время.
Что такое ДМЖП сердца у детей?
Нормальная работа сердца основывается на том, что венозная кровь от тела, попадающая в правое предсердие и желудочек, поступает сначала в легкие, где насыщается кислородом — только после этого, завершив малый круг кровообращения, она попадает в левую половину сердца, откуда через аорту распространяется по всему телу, совершая большой круг кровообращения. При этом венозная кровь из правых отделов сердца не смешивается с насыщенной кислородом кровью левых отделов.
Существуют различные дефекты перегородки, которая обеспечивает это разделение венозной и артериальной крови в сердце. Такой врожденный порок может возникнуть как между предсердиями, так и между желудочками.
Дефект межжелудочковой перегородки сердца (ДМЖП) составляет от 10 до 30 % всех видов врожденных пороков сердца у новорожденных и занимает второе место по частоте встречаемости у детей старше 3 лет.
Для данного порока сердца характерно наличие отверстия в межжелудочковой перегородке (она разделяет желудочки, «перекачивающие» кровь в большом и малом кругу кровообращения).
Вследствие такого дефекта дополнительный «несанкционированный» объем крови может поступать из левого в правый желудочек, что влечет за собой избыточное наполнение малого круга, который проходит через легкие.
Как результат таких патологических изменений – заболевания органов дыхания, появление выраженной одышки, частое воспаление легких, простуды и даже отставание в умственном и физическом развитии. Особенно такие проблемы характерны для пациентов с диаметром дефекта от 10 до 15 мм – им показано неотложное оперативное вмешательство. При небольших размерах отверстия в перегородке (около 2-5 мм) отклонения в состоянии здоровья у детей могут не обнаруживаться.
Типы ДМЖП сердца у детей
Поскольку клинические проявления и уровень патологических отклонений определяются размером и локализацией отверстия в межжелудочковой перегородке, именно эти критерии являются основными в классификации ДМЖП. По локализации отверстия различают:
- подартериальные дефекты – они располагаются в выходной части межжелудочковой перегородки под створками аортального (отделяет аорту от левого желудочка) и пульмонального клапанов (расположен между легочной артерией и правым желудочком);
- перимембранозные дефекты– ДМЖП находится в средней, т.е. мышечной части перегородки, граничащей с верхней мембранозной ее частью отделом.
По размерам отверстия различают:
- малые дефекты – их диаметр не более 1 см. Через такое отверстие из левого в правый желудочек, в малый круг кровообращения сбрасывается «лишних» 25 % крови;
- средние дефекты – имеют размер меньше, чем диаметр аорты. При сбросе крови через такое отверстие разница в давлении между желудочками составляет 50%;
- большие дефекты – это отверстия размером с диаметр аорты, а то и выше. Разница между давлением правого и левого желудочка отсутствует.
Пока хирургическое закрытие дефекта не состоялось, необходимо помнить о повышенном риске проникновения инфекции в сердце у детей с ВПС ДМЖП. Инфекционное заболевание сердца называется эндокардитом. Поражены, как правило, бывают стенки сердца или клапаны.
Для предотвращения такого заражения необходим прием антибиотиков перед любой процедурой, которая может внести возбудителей заражения в кровь, например перед любой операцией, и даже перед обследованием у дантиста.
Обязательно посоветуйтесь с кардиологом!
Симптомы малых и больших дефектов межжелудочковой перегородки (ДМЖП) у детей:
- Малые дефекты — болезнь Толочинова—Роже. Главным клиническим проявлением такого вида ДМЖП сердца у детей является грубый систолический шум над областью сердца, определяемый уже в первые дни жизни малыша. В более старшем возрасте у детей может появляться утомляемость и одышка во время физической нагрузки.При таком ДМЖП болезнь протекает достаточно благоприятно и ребенок по физической активности ничем не отличается от здоровых детей. Необходимости в проведении оперативного лечения нет. Бывают случаи, когда такие дефекты самостоятельно закрываются к 4-5 годам – они составляют 25-40%. Тем не менее такие дети должны находиться под постоянным контролем врача-кардиолога.
- Большие дефекты межжелудочковой перегородки (ДМЖП) При таком виде ДМЖП у 25-30% младенцев может развиться сердечная недостаточность. Симптомы порока выявляются в первые месяцы после рождения. Это затруднение процесса кормления, в т.ч. сосательного рефлекса, одышка, отставание в развитии, заболевания верхних дыхательных путей и воспаления легких. Впоследствии возможно появление одышки в состоянии покоя, в нижних отделах легких регистрируются застойные влажные хрипы, страдает печень.
Большие дефекты в межжелудочковой перегородке несут максимальный вред здоровью маленького пациента: они усугубляют течение и прогноз заболевания.
Симптомы ДМЖП у новорожденного бывают заметны уже на первых неделях жизни: физическое развитие и набор веса замедляются в сравнении с их сверстниками; в сосудах легких повышается давление, благодаря повышенному объему крови, что в свою очередь может привести к повреждению стенок сосудов. В случае большого дефекта бывает показана операция для хирургического закрытия отверстия. Такая операция проводится на открытом сердце.
В случае малых размеров отверстия явные негативные симптомы развиваются не сразу, так как дополнительная нагрузка на сердце достаточно мала. Небольшие отверстия часто с возрастом закрываются сами.
Организация и медицинская логистика лечения детей с дефектом межжелудочковой перегородки в Израиле
Специалисты международной службы МЦ «Хадасса» помогут о в минимальные сроки организовать диагностику и лечение ДМЖП сердца у детей. Ребёнком будут заниматься лучшие детских кардиологи. Каналы для связи и получения медицинского плана, сметы на лечение или дополнительной информации о лечении ДМЖП сердца у детей в центре детской кардиохирургии в МЦ «Хадасса»
Оставьте заявку отделу международной службы клиники, заполнив форму для связи.