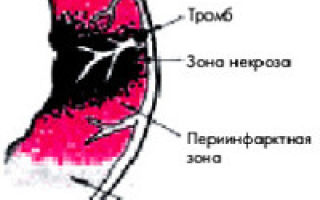
Обширный инфаркт задней стенки сердца является проявлением ишемической болезни сердца, и это проявление атеросклероза, у которого нет единой причины.
Основные причины заболевания
Есть ряд факторов риска, которые связаны с более частым развитием атеросклероза. На первом месте курение. Если у молодых людей это заболевание было в семье, в сочетании с избыточным весом, стрессом, гиподинамией и курением, риск сердечного приступа значительно возрастает. Неблагоприятные факторы:
- наследственность (если близкие родственники болели),
- не пролеченное высокое кровяное давление,
- диабет,
- расстройства жирового обмена (особенно повышенный уровень холестерина в крови),
- плохие диетические привычки,
- ожирение и отсутствие движения.
Заднебазальный инфаркт миокарда затрагивает мужчин чаще, чем женщин, и все чаще появляется с возрастом, когда им даже нет сорока. Риск сердечного приступа увеличивается с возрастом.
Как проявляются симптомы
Заднедиафрагмальный инфаркт миокарда является острым состоянием и может быть первым проявлением фактической фибрилляции желудочков, которая приводит к краху кровообращения, и человек умирает без непосредственной помощи. В обычной жизни, прогноз большинства пациентов, к счастью, менее драматичен.
Каковы наиболее распространенные симптомы инфаркта миокарда?
Боль не зависит от положения тела или дыхания, может напоминать боль при стенокардии, но отличается интенсивностью и продолжительностью. Она может иррадиировать в нижнюю челюсть или верхние конечности, особенно левую руку, иногда возникает атипично — между плечами или животом.
Повреждение миокарда будет меньше, если пациент успеет получить всю необходимую помощь вовремя. Подозрение продолжающегося сердечного приступа вызывает боль, которая сохраняется в течение более 10 минут.
Вторым наиболее распространенным симптомом является одышка. Относительно часто добавляются другие симптомы, такие как чувство беспокойства, страха, сердцебиение.
У некоторых пациентов сердечный приступ может сопровождаться яркими симптомами (особенно у диабетиков, у которых в большинстве случаев меньше болевое восприятие из-за поражения периферических нервов), иногда симптомы очень смазанные.
Тем не менее, на более позднем этапе истории пациенты могут почувствовать, что за две-три недели до того, как сердечный приступ спровоцировал боль или давление в груди, иногда они ощущали покалывание в левой руке, которая была сопряжена с отдыхом и расслаблением.
Это все предупреждающие знаки. Иногда пациенты и даже врачи недооценивают, но в возрасте сорока лет каждое подобное предупреждение следует воспринимать всерьез, потому что это может быть первым признаком стенокардии и инфаркта миокарда.
Что такое инфаркт миокарда?
Нижняя часть задней стенки сердца и есть диафрагмальный отдел. Этот слой обозначается еще как базальный.
Его причиной является у большинства пациентов так называемая ишемическая болезнь сердца или атеросклеротическое поражение коронарных (коронарных) артерий, питающих сердце кровью.
Другое проявлением ишемической болезни сердца является стенокардия, которая проявляется болью в груди при физической нагрузке, в покое, но боль быстро утихает (вследствие сужения коронарных артерий атеросклеротическими бляшками, следовательно, боль возникает только при физической нагрузке).
Постепенное осаждение жиров и других веществ на стенке сосуда создает атеросклеротические бляшки, которые сужают внутренний диаметр сосудов. Если они отрываются, тромбоциты крови начинают собираться на ее поверхности, образуя сгусток крови, который внезапно закрывает коронарную артерию.
Гораздо реже окклюзия коронарной артерии может возникать при артериальной тромбоэмболии (путем эмболизации небольшого сгустка крови), например, при аритмии, называемой фибрилляцией предсердий. ЭКГ при заднебазальном инфаркте диагностируется с трудом.
Острый инфаркт миокарда начинается, когда коронарная артерия полностью закрывается сгустком крови, и соответствующая часть сердечной мышцы прекращает прием кислородосодержащей крови. Часть миокарда начинает отмирать через 20 минут. Некроз затем перемещается далее.
Современное лечение привело к резкому сокращению госпитальной смертности от инфаркта миокарда примерно до 5-7%, однако это серьезная болезнь — ряд смертей происходит до того, как пациент попадает в больницу. Относительно часто внезапная смерть может быть первым признаком заболевания.
Поэтому необходимо как можно скорее обратиться в медицинскую службу, позвонив по телефону неотложной помощи, когда появятся вышеуказанные симптомы.
В течение 15 минут к пациенту должен быть доставлен медицинский автомобиль, оснащенный ЭКГ для правильной диагностики, и устройство для базовой реанимационной помощи, включая внешнюю сердечную стимуляцию.
- Чем дольше человек ждет, тем больше он лишает себя возможности сохранить большую часть сердечной мышцы и тем хуже прогноз.
- Как можно скорее после определения диагноза пациент перевозится в ближайший кардиологический центр.
- Все эти проявления боли (особенно, если они встречаются у человека старше 40 лет с сочетанием нескольких факторов риска и продолжительностью более 10 минут), должны побудить вызвать спасательную службу, потому что в запасе имеется буквально минут.
Хуже всего, если пациент ждет несколько часов в надежде, что симптомы исчезнут. В этом случае даже немедленное открытие пострадавшего сосуда больше не может предотвратить отмирание значительной части сердечной мышцы.
С другой стороны, следует подчеркнуть, что даже если это минута, инвалид не должен сидеть в машине и сам искать помощь! В острую фазу сердечного приступа в любой момент может возникнуть риск угрожающей жизни аритмии или других осложнений.
Что делать?
Если вы находитесь на месте того, кто помогает до прибытия скорой помощи, вспомните принципы реанимации.
Возможно, вы столкнетесь с пациентом, страдающим сердечным приступом или другой патологией кровообращения, а затем его жизнь будет зависеть только от вашей помощи.
В этом случае пострадавший попадает в бессознательное состояние, у него не обнаруживается пульса на шее и он перестает дышать. Необходимо немедленно провести непрямой массаж сердца (сдавливание нижней части грудины) и дыхание рот в рот.
- Если вы подозреваете острый инфаркт миокарда, вызовите экстренные службы неотложной помощи.
- Не ходите, садитесь, не ложитесь и не спите, чтобы дышать лучше.
- Возьмите таблетку анаприлина или нитроглицерина, если вы их принимаете.
Как лечится сердечный приступ?
Поскольку причиной инфаркта миокарда является, в большинстве случаев, сгусток крови, который забивает одну из коронарных артерий, лечение состоит из быстрого освобождения пострадавшего сосуда. В принципе, практикуются два способа острого лечения:
- Тромболитическая терапия — составляет от получаса до 1 ч и заключается в инфузии любого из препаратов, которые могут растворять сгусток крови.
- Катетеризация (ангиопластика) — состоит в «распылении» забитого участка в коронарной артерии с помощью специального тонкого проводника, который вводится катетером — чаще всего из разреза в бедренной артерии в правом паху. Затем баллон при ангиопластике используется для растягивания суженной области кровяного сгустка и применяется коронарный стент, который представляет собой металлический элемент, удерживающий это пространство открытым.
Катетеризация — это терапевтический стандарт. Однако это лечение имеет смысл, если пациент приходит вовремя. Конечно, это также включает в себя мониторинг пациента, введение других лекарств, влияющих на свертывание крови, пульс и артериальное давление.
- Последствия и дальнейшая реабилитация полностью зависит от скорости госпитализации пациента и оказания ему неотложной помощи.
- Прогноз зависит от того, насколько сильно пострадало сердце, и является ли это единственным закрытым сосудом или имеется больше подверженных воздействию атеросклероза кровеносных сосудов.
- У некоторых пациентов в случае большой площади поражения, требуется ангиопластика или аорто-коронарное шунтирование, при котором сжатые или закрытые сегменты заменяют здоровым сосудом.
За пациентом после инфаркта миокарда следит кардиолог. Если функция миокарда незначительно пострадала, недуг несильно влияет на качество жизни. Тем не менее, пациенты должны постоянно принимать лекарства, которые уменьшают образование тромбов (аспирин) или лекарств, которые защищают от тяжелых аритмий и снижения артериального давления (бета-блокаторы).
В случаях, когда ухудшение функции миокарда внушительное, лекарства используются для предотвращения дальнейшего ухудшения сердечной функции и задержки начала сердечной недостаточности. Выбор других лекарств зависит от индивидуального состояния пациента.
Контроль холестерина
Частью лечения является достаточный контроль уровня артериального давления или холестерина. Пациенты должны быть проинструктированы и обязаны понять, почему важно лечение высокого кровяного давления.
Лечение гипертонии является пожизненным и, что наиболее важно, профилактическим для большинства пациентов, для предотвращения осложнений, таких как инфаркт миокарда или его рецидив, инсульт, сердечная недостаточность или заболевание почек.
Что делать после сердечного приступа?
- Какие ограничения ждут пациентов после инфаркта миокарда, зависит от того, сколько урона было нанесено сердцу и каково общее состояние здоровья пациента.
- Многие люди могут жить нормальной жизнью, но некоторые из них вынуждены строго ограничивать физическую активность.
- Однако инфаркт миокарда должен, во всяком случае, привести к изменению образа жизни, основными принципами которого являются:
- Следить за потреблением источников энергии (в основном в виде жиров и сахаров) и включить большее количество клетчатки, содержащейся в цельных зернах, фруктах и овощах.
- Курильщики должны определенно положить конец своей пагубной привычке.
- Нагрузка должна составлять 75% от максимальной частоты сердечных сокращений. Рассчитайте это, вычитая свой возраст с 220 — например, если вам 50, ваш максимальный пульс составляет 170 ударов в минуту, и вы должны тренироваться со скоростью 125 ударов в минуту.
- Обеспечивать регулярную физическую активность — оптимально по крайней мере 3 раза в неделю проводить по 30 минут аэробных упражнений (идеальны — ходьба, езда на велосипеде или плавание).
- Обеспечить оптимальное лечение других факторов риска, таких как диабет, высокий уровень холестерина и гипертония.
Кроме того, важно перестать раздражаться и учиться снимать стресс, так вы будете делать все возможное для своего здоровья. Есть также признаки того, что употребление небольшого количества алкоголя (особенно красного вина в дозе 1-2 стакана в день) может еще больше защитить сердце.
Характерные отличия
Если не предпринимаются экстренные меры, происходит отмирание области на протяжении получаса. Одновременно с этим откладываются вещества белковой породы. Их называют фибрином. Именно они приводят к острому инфаркту миокарда задней стенки левого желудочка.
Можно выделить две наиболее распространенные категории пациентов, которые подвергаются такому недугу. Это люди, которые страдают от гиподинамии и пожилые граждане старше 50 лет. Нижний инфаркт миокарда формируется у них вследствие износа ткани, который происходит естественным способом. Вот почему перешагнув указанный предел, они больше не следят за своим здоровьем.
Инфаркт миокарда у остальных категорий может диагностироваться по причине превышения холестерина в крови. Также гипертензия является провоцирующим фактором, так как обеспечивает утолщение стенок сердца.
Соответственно, органу приходится затрачивать больше кислорода для нормальной работы. Все это способствует истощению сердечной мышцы. Не сказывается благоприятно и табакокурение. Оно провоцирует спазмы в нижней стенке.
Чтобы избавиться от неприятных симптомов или же вовсе не допустить их, следует отказаться от пагубных привычек и привести в порядок свое здоровье.
Видео «ИМ задней стенки»
Из этого видео вы узнаете почему случаются инфаркты, что к ним приводит и какие симптомы им сопутствуют. Так же вы узнаете о современных методах лечения.
Трансмуральный инфаркт миокарда
Трансмуральный инфаркт миокарда — это наиболее тяжелая форма некроза кардиальной мышцы, при которой поражаются все слои сердца. Проявляется выраженным болевым синдромом, беспокойным поведением, лихорадкой. Главный этиологический фактор состояния — атеросклероз. Выявление патологии производится с помощью электрокардиографии, лабораторных анализов крови, ангиографии с контрастом. Лечение включает в себя методы консервативной терапии, но приоритетным, наиболее эффективным является хирургическое вмешательство в виде коронарного стентирования, шунтирования, трансмиокардиальной лазерной реваскуляризации.
Трансмуральный инфаркт миокарда — одна из самых тяжелых, жизнеугрожающих патологий сердца, уже многие годы остающаяся ведущей причиной смерти больных с сердечно-сосудистыми заболеваниями. Госпитальная смертность достигает 10%, а в некоторых регионах России 15%.
В течение года после интенсивной терапии умирает еще около 10%. Половина больных с тяжелой формой кардиального некроза погибает на догоспитальном этапе. Мужчины 40-60 лет болеют чаще женщин, пик заболеваемости отмечается после 50 лет.
Основная группа пациентов — люди с сопутствующим сахарным диабетом, гиперлипидемией, отягощенным семейным анамнезом.
Трансмуральный инфаркт миокарда
Подавляющее большинство случаев инфаркта миокарда является следствием окклюзии главного ствола или ветви коронарной артерии. Процесс сопровождается значительным ухудшением снабжения кровью сердечной мышцы.
При увеличении нагрузки на кардиальную мышцу она начинает испытывать гипоксию, ее функции снижаются, что приводит к последующему некрозу.
В рамках современной медицины выделяют несколько причин сужения просвета венечных сосудов:
- Атеросклероз. Ведущий фактор развития инфаркта, обнаруживаемый у 95% людей, умерших от крупноочаговых процессов. Частый признак — высокий уровень липидов крови. Перекрытие диаметра артерии более чем на 75% вызывает отмирание тканей.
- Тромбоз. Флотирующие образования в кровотоке могут попадать в коронарные сосуды двумя путями: из левого желудочка, в котором образуются в результате фибрилляции предсердий и клапанных патологий, либо при незакрытом овальном окне.
К факторам риска развития инфаркта относят отягощенную наследственность (сердечно-сосудистые заболевания у ближайших родственников), возраст старше 50 лет, многолетний стаж курения.
Провоцировать отложение липидов в стенках сосудов может ожирение, недостаточная физическая активность.
Группу риска составляют пациенты с установленной артериальной гипертензией, сахарным диабетом, системными заболеваниями (особенно васкулитами).
Трансмуральный инфаркт развивается вследствие нарушения кровоснабжения сердечной мышцы.
Адекватность коронарного кровотока запросам миокарда определяется наполненностью венечных артерий, которое зависит от аортального давления и сосудистого сопротивления, насыщенности кислородом, колеблющейся в зависимости от нагрузки на сердце и частоты его сокращений, а также составом плазмы и форменных элементов, меняющемся при гипогидратации, анемиях, токсических отравлениях. Любое нарушение баланса приводит сначала к ишемии, затем к омертвлению кардиальных клеток.
Крупноочаговый характер патологии практически всегда находит отражение в интенсивном болевом синдроме.
Это связано с массивным поражением кардиальной мышцы, активацией большого количества болевых рецепторов, значительным снижением ее функции.
Массивный очаг некроза может стать причиной попадания в кровь большого количества продуктов распада (миоглобин, тропонины) с развитием системного воспалительного ответа — резорбционно-некротического синдрома.
Трансмуральный инфаркт миокарда обычно имеет выраженную клиническую картину. Наиболее характерным симптомом является интенсивная боль, способная иррадиировать в левую сторону тела — руку, шею, спину, челюсть.
Кардиалгия при данной патологии напоминает хорошо знакомый пациентам с заболеваниями сердечно-сосудистой системы приступ стенокардии, но, в отличие от него, крайне сложно купируется, длится более 20 минут.
Применение нитроглицерина, оправданное в большинстве случаев, не дает должного эффекта даже после трех таблеток. Также малоэффективно изменение положения тела, подача свежего воздуха, холодное питье. Помимо боли пациенты могут ощущать головокружение, тошноту вплоть до рвоты.
При выраженной сердечной недостаточности на фоне инфаркта появляется одышка, особенно выраженная у женщин. Поражение массивного участка миокарда приводит к нарушению проведения импульса, тахикардии, экстрасистолии, различным блокадам.
К общим признакам относят холодный пот, угнетение сознания или эмоциональное возбуждение, выраженную слабость.
Ретроспективно диагностируется около 50% случаев патологии, особенно у пожилых людей или больных сахарным диабетом на фоне развившейся нейропатии, в состоянии после трансплантации сердца.
В подобных случаях инфаркт начинается без боли в грудной клетке, поэтому второстепенные признаки приобретают ведущую роль.
Нетипичная манифестация может включать в себя инсульт, острый психоз, расстройства пищеварения, периферические эмболии.
Если к общему состоянию присоединяется резорбционно-некротический синдром, к прочим симптомам добавляется повышение температуры тела до 38-39° С на протяжении более 5-7 дней, лейкоцитоз до 15х109/л с преобладанием нейтрофильной фракции. В анализе крови обнаруживается высокая скорость оседания эритроцитов в течение нескольких недель, анэозинофилия. Больные отмечают озноб, сменяющийся жаром, потливость, выраженную слабость.
Трансмуральный инфаркт миокарда способен привести к целому ряду жизнеугрожающих состояний. Самое частое осложнение — нарушения ритма сердца вплоть до фибрилляции желудочков.
Нередко наблюдается сердечная недостаточность, обычно – левожелудочковая, сопровождающаяся хрипами, сердечной астмой, отеком легких.
Специфическим именно для массивного некроза сердечной мышцы является кардиогенный шок, для которого характерно критическое уменьшение сердечного выброса, падение давления.
К менее частым последствиям относят эмболии в системе легочной артерии, аневризму и разрыв стенки сердца с тампонадой.
При затрагивании инфарктом сосочковых мышц может возникнуть недостаточность митрального клапана с острой кардиальной недостаточностью.
Описаны случаи так называемого постинфарктного синдрома, появляющегося через одну или несколько недель после болезни как иммунологическая реакция на некротическую ткань. Протекает как перикардит или плеврит с выраженной эозинофилией.
Физикальное обследование не позволяет выявить каких-то надежных диагностических признаков, подтверждающих либо опровергающих инфаркт миокарда, однако имеет большое значение в процессе оценки тяжести состояния больного.
Визуально пациент обычно беспокоен, бледен, кожа покрыта холодным потом. Артериальное давление может повышаться на пике болевого приступа, сочетаться с тахикардией. Нередко нарастают признаки левожелудочковой недостаточности.
Из инструментальных методик врачи-кардиологи используют:
- Электрокардиографию. Базовый метод диагностики. Изменения на ЭКГ появляются уже во время стенокардии и проходят ряд характерных стадий. Трансмуральный инфаркт характеризуется глубоким и широким зубцом Q, снижением амплитуды R, сегмент ST поднимается над изолинией. Через несколько дней формируется отрицательный зубец Т, сегмент ST снижается. Локализацию процесса определяют по грудным отведениям.
- Лабораторные методы. Массивный некроз мышечной ткани находит свое отражение в общем анализе крови. У пациентов обнаруживается выраженный лейкоцитоз на фоне лихорадки, лейкоцитарный сдвиг влево, увеличение СОЭ. В биохимическом анализе повышается значение внутриклеточных ферментов (АЛТ, АСТ, ЛДГ), отмечается высокий уровень креатининфосфокиназы, тропонинов.
- Коронарная ангиография. Рентгенологический метод, помогающий установить окклюзию коронарной артерии тромбом, оценить функцию желудочков, риск аневризм или разрыва стенок. Является обязательным компонентом предоперационной подготовки перед аортокоронарным шунтированием, ангиопластикой.
Все больные с подозрением на данную патологию подлежат скорейшей госпитализации в специализированные отделения — реанимации, неотложной кардиологии, сосудистые центры. Терапию начинают на этапе до госпитализации, особенно при активном вызове скорой медицинской помощи, и продолжают стационарно. Больному прописывается строгий постельный режим, психический и эмоциональный покой, диета.
Консервативная терапия
Важнейшей начальной целью лечения является адекватное обезболивание, предотвращение шоковых состояний, жизнеугрожающих аритмий. Применяют сильные обезболивающие средства (морфин, промедол, трамадол), комбинируемые с атропином, кордароном.
Назначают ингаляции кислорода, при угрозе фибрилляции желудочков используют дефибрилляцию либо внутривенное введение лидокаина.
При подозрении на тромбоз показаны антикоагулянты прямого действия, преимущественно гепарин или стрептокиназа в больших дозировках.
Хирургическое лечение
Непосредственная цель инвазивных методов — восстановление адекватного кровоснабжения миокарда (реваскуляризация).
Своевременно сделанная операция может значительно уменьшить зону некроза, снизить риск осложнений, предупредить рецидивы патологии.
В настоящее время хирургическое лечение является приоритетным методом в терапии ишемической болезни сердца и инфаркта миокарда, позволяет добиться тех результатов, которые недоступны при медикаментозном воздействии. Применяются:
- Чрескожная коронаропластика. Расширение просвета сосуда достигается путем введения в него сетчатой металлической трубочки. Манипуляция провидится под рентген-контролем, чаще с доступом из бедренной или подключичной артерии. Результат вмешательства по многом зависит от материала, из которого изготовлен стент. В последующем от пациента требуется долгосрочный прием лекарственных средств (гиполипидемических, антитромбоцитарных).
- Аортокоронарное шунтирование. Суть операции заключается в создании обходного пути для тока крови в обход склерозированного или тромбированного участка сосуда. Это более серьезная манипуляция, приводимая на открытом сердце с использованием аппарата искусственного кровообращения. В качестве шунта может применяться как эндогенный материал (части дистальных артерий), так и искусственные импланты.
- Трансмиокардиальная лазерная реваскуляризация. Перспективный хирургический метод лечения, появившийся в последние годы. С помощью специальной лазерной установки в миокарде проделывается несколько десятков тонких сквозных ходов глубиной плоть до желудочковых полостей. По этим ходам кровь поступает непосредственно из камер к мышечным клеткам, минуя коронарные сосуды.
Трансмуральный инфаркт наиболее неблагоприятен по прогнозу вследствие высокой вероятности летального исхода еще до момента оказания медицинской помощи, 20% вероятности гибели в первый месяц после приступа. Полноценная своевременная помощь минимизирует эти риски.
Профилактика состояния, главным образом, сводится к предупреждению или коррекции атеросклероза. Важна нормализация массы тела, уровня липидов крови, контроль артериального давления, отказ от вредных привычек.
Эти мероприятия особенно необходимы лицам с неблагоприятным семейным анамнезом.
Инфаркт миокарда – симптомы, лечение, последствия и профилактика
Основная и самая распространенная причина возникновения инфаркта миокарда – это нарушение кровотока в коронарных артериях, которые снабжают сердечную мышцу кровью, а соответственно, кислородом.
Чаще всего это нарушение возникает на фоне атеросклероза артерий, при котором происходит образование атеросклеротических бляшек на стенках сосудов.
Эти бляшки сужают просвет коронарных артерий, а также могут способствовать разрушению стенок сосудов, что создает дополнительные условия для образования тромбов и стеноза артерий.
Факторы риска инфаркта миокарда
Главный фактор риска инфаркта миокарда — атеросклероз коронарных артерий.
Выделяют ряд факторов, которые значительно повышают риск развития этого острого состояния:
- Атеросклероз. Нарушение липидного обмена, при котором происходит образование атеросклеротических бляшек на стенках сосудов – основной фактор риска в развитии инфаркта миокарда.
- Возраст. Риск развития заболевания повышается после 45–50 лет.
- Пол. По данным статистики, у женщин это острое состояние возникает в 1,5–2 раза чаще, чем у мужчин, особенно высок риск развития инфаркта миокарда у женщин в период менопаузы.
- Артериальная гипертония. Люди, страдающие гипертонической болезнью, имеют повышенный риск возникновения сердечно-сосудистых катастроф, поскольку при повышенном артериальном давлении повышается потребность миокарда в кислороде.
- Перенесенный ранее инфаркт миокарда, даже мелкоочаговый.
- Курение. Эта пагубная привычка приводит к нарушению в работе многих органов и систем нашего организма. При хронической никотиновой интоксикации происходит сужение коронарных артерий, что приводит к недостаточному снабжению миокарда кислородом. Причем речь идет не только об активном курении, но и пассивном.
- Ожирение и гиподинамия. При нарушении жирового обмена ускоряется развитие атеросклероза, артериальной гипертензии, повышается риск возникновения сахарного диабета. Недостаточная физическая активность также негативно сказывается на обмене веществ в организме, являясь одной из причин накопления избыточной массы тела.
- Сахарный диабет. Пациенты, страдающие сахарным диабетом, имеют высокий риск развития инфаркта миокарда, поскольку повышенный уровень глюкозы в крови оказывает пагубное действие на стенки сосудов и гемоглобин, ухудшая его транспортную функцию (перенос кислорода).
Симптомы инфаркта миокарда
Это острое состояние имеет довольно специфичные симптомы, причем они обычно настолько выражены, что не могут остаться незамеченными. Тем не менее следует помнить, что встречаются и атипичные формы этого заболевания.
В подавляющем большинстве случаев у больных возникает типичная болевая форма инфаркта миокарда, благодаря чему у врача есть возможность правильно диагностировать заболевание и немедленно начать его лечение.
Основной симптом заболевания – это сильная боль. Боль, возникающая при инфаркте миокарда, локализуется за грудиной, она жгучая, кинжальная, некоторые больные характеризуют ее как «раздирающую». Боль может отдавать в левую руку, нижнюю челюсть, межлопаточную область.
Возникновению этого симптома не всегда предшествует физическая нагрузка, нередко болевой синдром возникает в состоянии покоя или в ночное время. Описанные характеристики болевого синдрома схожи с таковыми при приступе стенокардии, тем не менее у них есть четкие различия.
В отличие от приступа стенокардии, болевой синдром при инфаркте миокарда сохраняется более 30 минут и не купируется в покое или повторным приемом нитроглицерина. Следует отметить, что даже в тех случаях, когда болевой приступ длится более 15 минут, а принимаемые меры неэффективны, необходимо немедленно вызвать бригаду скорой медицинской помощи.
Атипичные формы инфаркта миокарда
Инфаркт миокарда, протекающий в атипичной форме, может вызвать затруднения у врача при постановке диагноза.
Гастритический вариант. Болевой синдром, возникающий при этой форме заболевания, напоминает боль при обострении гастрита и локализуется в надчревной области. При осмотре может наблюдаться напряжение мышц передней брюшной стенки. Обычно такая форма инфаркта миокарда возникает при поражении нижних отделов левого желудочка, которые прилегают к диафрагме.
Астматический вариант. Напоминает тяжелый приступ бронхиальной астмы. У больного возникает удушье, кашель с пенистой мокротой (но может быть и сухим), при этом типичный болевой синдром отсутствует или выражен слабо.
В тяжелых случаях может развиться отек легких. При осмотре может выявляться нарушение сердечного ритма, снижение артериального давления, хрипы в легких.
Чаще всего астматическая форма заболевания возникает при повторных инфарктах миокарда, а также на фоне тяжелого кардиосклероза.
Аритмический вариант. Эта форма инфаркта миокарда проявляется в виде различных аритмий (экстрасистолия, мерцательная аритмия или пароксизмальная тахикардия) или атриовентрикулярных блокад различной степени. Из-за нарушения сердечного ритма может маскироваться картина инфаркта миокарда на электрокардиограмме.
Церебральный вариант. Характеризуется нарушением кровообращения в сосудах головного мозга. Больные могут жаловаться на головокружение, головную боль, тошноту и рвоту, слабость в конечностях, сознание может быть спутанным.
Безболевой вариант (стертая форма). Эта форма инфаркта миокарда вызывает наибольшие трудности в диагностике. Болевой синдром может полностью отсутствовать, пациенты жалуются на неопределенный дискомфорт в грудной клетке, повышенное потоотделение. Чаще всего такая стертая форма заболевания развивается у больных сахарным диабетом и протекает очень тяжело.
Иногда в клинической картине инфаркта миокарда могут присутствовать симптомы разных вариантов заболевания, прогноз в таких случаях, к сожалению, неблагоприятный.
Лечение инфаркта миокарда При появлении сильной жгучей боли в сердце больному следует принять получидячее положение и рассосать под языком таблетку нитроглицерина
У больного можно заподозрить инфаркт миокарда, если:
- жгучая сильная боль за грудиной продолжается более 5–10 минут;
- интенсивность болевого синдрома не уменьшается в покое, с течением времени и после приема нитроглицерина, даже повторного;
- болевой синдром сопровождается появлением резкой слабости, тошноты, рвоты, головной боли и головокружением.
При подозрении на инфаркт миокарда необходимо немедленно вызвать бригаду скорой помощи и начать оказывать помощь больному. Чем раньше больному будет оказана первая помощь, тем благоприятнее прогноз.
Необходимо снизить нагрузку на сердце, для этого больного нужно уложить с приподнятым изголовьем. Нужно обеспечить приток свежего воздуха и постараться успокоить пациента, можно дать успокоительные препараты,
Следует дать больному под язык (можно предварительно измельчить) таблетку нитроглицерина и разжевать одну таблетку аспирина.
Если под рукой есть препараты из группы бета-блокаторов (Атенолол, Метапролол), то необходимо дать больному разжевать 1 таблетку. Если больной постоянно принимает эти лекарственные средства, то нужно принять внеочередную дозу лекарства.
Для уменьшения интенсивности болевого синдрома необходимо дать больному обезболивающий препарат (анальгин, баралгин, пенталгин и др.).
Дополнительно пациент может принять таблетку панангина или 60 капель корвалола.
При подозрении на остановку сердца (потеря сознания, остановка дыхания, отсутствие пульса и реакции на внешние раздражители) необходимо немедленно начинать реанимационные мероприятия (непрямой массаж сердца и искусственное дыхание). Если больной не приходит в сознание, то продолжать их нужно до приезда врачей.
Квалифицированная помощь при инфаркте миокарда на догоспитальном этапе
Основная задача в лечении пациентов с инфарктом миокарда – это как можно более быстрое возобновление и поддержание кровообращения в пораженном участке миокарда. Здоровье и жизнь больных во многом зависит от оказания помощи на догоспитальном этапе.
Одна из важнейших задач, которая стоит перед врачами скорой медицинской помощи, – купирование болевого приступа, поскольку в результате активации симпатоадреналовой системы увеличивается нагрузка на сердце и потребность миокарда в кислороде, что еще больше усугубляет ишемию пораженного участка сердечной мышцы. Нередко врачам для купирования загрудинной боли приходится применять наркотические анальгетики, на догоспитальном этапе чаще всего используется морфин. Если обезболивающий эффект от применения наркотических анальгетиков недостаточен, возможно внутривенное введение нитропрепаратов или бета-адреноблокаторов.
Восстановление коронарного кровотока – не менее важная задача для врачей при лечении пациента с инфарктом миокарда. При отсутствии противопоказаний врач может начать проводить тромболизис в машине скорой помощи.
Эта процедура показана не всем больным с инфарктом миокарда, показания к ней определяет врач, исходя из результатов электрокардиограммы.
Эффективность тромболизиса напрямую зависит от сроков его начала, при введении тромболитических препаратов в первые часы после начала сердечно-сосудистой катастрофы вероятность восстановления кровотока в миокарде достаточно высока.
Решение о проведении тромболизиса на этапе транспортировки в стационар зависит от временного фактора. Введение препаратов начинает врач бригады скорой медицинской помощи, если время транспортировки больного в стационар превышает 30 минут.
Лечение инфаркта миокарда в стационаре
При появлении симптомов инфаркта миокарда больной в короткий срок должен быть госпитализирован в стационар.
Лучший метод восстановления кровотока и проходимости коронарных артерий – немедленная операция ангиопластики сосуда, в ходе которой в артерию устанавливается стент. Стентирование также необходимо провести в первые часы от начала инфаркта миокарда. В некоторых случаях единственным способом спасения сердечной мышцы является срочная операция аортокоронарного шунтирования.
Пациента с инфарктом миокарда госпитализируют в блок интенсивной терапии, а при необходимости – в реанимационное отделение, где при помощи специальных аппаратов врачи могут постоянно наблюдать за состоянием больного.
В терапии этого заболевания может применяться большое количество групп препаратов, ведь при лечении инфаркта миокарда необходимо выполнять сразу несколько задач:
- предупреждение тромбообразования и разжижение крови достигается при помощи препаратов из групп антикоагулянтов, антиагрегантов и дезагрегантов;
- ограничение области поражения миокарда достигается путем снижения потребности сердечной мышцы в кислороде, для чего применяются препараты из групп бета-блокаторов и ингибиторов АПФ (ангиотензин-превращающего фермента);
- уменьшение болевого синдрома достигается при использовании ненаркотических и наркотических анальгетиков, антиангинальным эффектом обладают и нитропрепараты, которые также уменьшают потребность миокарда в кислороде и снижают нагрузку на сердце;
- для нормализации уровня артериального давления больному назначаются гипотензивные препараты;
- при возникновении нарушений сердечного ритма больному назначаются антиаритмические препараты.
Перечислены далеко не все группы препаратов, которые могут применяться для лечения инфаркта миокарда.
Лечебная тактика зависит от общего состояния пациента, наличия сопутствующих заболеваний почек, печени и других органов, а также от многих других факторов.
Поэтому лечение этого тяжелого заболевания должен проводить только квалифицированный врач, самолечение недопустимо и может привести к гибели больного.
Последствия инфаркта миокарда
Последствия инфаркта миокарда всегда негативно отражаются на состоянии всего организма. Конечно, это зависит от того, насколько обширно поражение миокарда.
У больных, перенесших инфаркт миокарда, нередко развиваются нарушения ритма сердца.
Из-за омертвения участка миокарда и формирования рубца снижается сократительная функция сердца, в результате чего развивается сердечная недостаточность.
В результате обширного инфаркта и формирования большого рубца может возникнуть аневризма сердца – состояние, угрожающее жизни больного и требующее оперативного лечения. Аневризма не только ухудшает работу сердца, но и повышает вероятность образования тромбов в ней, также велик риск ее разрыва.
Первые симптомы проблем с сердцем, которые не стоит игнорировать
Профилактика инфаркта миокарда
Профилактика этого заболевания подразделяется на первичную и вторичную.
Первичная направлена на то, чтобы не допустить возникновение инфаркта миокарда, а вторичная – на предупреждение повторения сердечно-сосудистой катастрофы у тех, кто ее уже перенес.
Профилактика необходима не только пациентам, страдающим сердечно-сосудистыми заболеваниями, но и здоровым людям, и сводится к устранению факторов, повышающих риск возникновения сердечно-сосудистых катастроф.
- Контроль массы тела. У людей, имеющих избыточный вес, нагрузка на сердце увеличивается, возрастает риск развития артериальной гипертензии и сахарного диабета.
- Регулярные физические нагрузки. Физическая активность способствует улучшению обмена веществ, а следовательно, снижению массы тела. Доказано, что регулярные упражнения на 30 % снижают риск повторного инфаркта миокарда у тех, кто его уже перенес. Комплекс упражнений и уровень нагрузок подбирается врачом.
- Отказ от вредных привычек. Учеными давно доказано, что курение и злоупотребление алкоголем значительно повышает риск развития сердечно-сосудистых заболеваний. У людей, не желающих отказываться от пагубных привычек, риск возникновения повторного инфаркта миокарда возрастает в 2 раза.
- Контроль уровня холестерина в крови. Всем людям в возрасте старше 45 лет рекомендуется регулярно контролировать показатели липидного обмена, поскольку атеросклероз, развивающийся при его нарушении, является одной из основных причин возникновения сердечно-сосудистых катастроф.
- Контроль артериального давления. При стойком повышении артериального давления выше 140/90 мм рт. ст. необходима его медикаментозная коррекция, поскольку при артериальной гипертензии нагрузка на сердце значительно повышается.
- Контроль уровня глюкозы в крови. Это необходимо для выявления нарушений углеводного обмена и предупреждения сахарного диабета, при котором также возрастает риск возникновения инфаркта миокарда.
- Диета. Рекомендуется ограничение употребления поваренной соли, продуктов, содержащих большое количество холестерина и тугоплавких жиров. В рационе следует увеличить количество фруктов и овощей, содержащих клетчатку, витамины и минералы, и морепродуктов.
- Прием препаратов, содержащих ацетилсалициловую кислоту. Аспирин входит в стандарт не только лечения инфаркта миокарда, но и его профилактики. На сегодняшний день в кардиологии применяется большое количество препаратов, содержащих это вещество (Аспикор, Кардиомагнил, Аспирин Кардио и др.). Для подбора оптимальной дозировки и выбора конкретного препарата необходимо обратиться к врачу.
К какому врачу обратиться?
При симптомах, напоминающих инфаркт миокарда, следует вызвать «Скорую помощь». Лечение больного с инфарктом проводит врач-кардиолог, он же осуществляет реабилитацию и диспансерное наблюдение после перенесенного заболевания. При необходимости стентирования или шунтирования их выполняет кардиохирург.