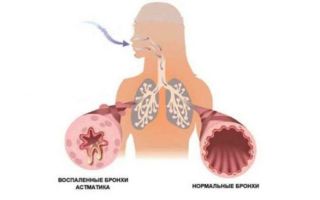
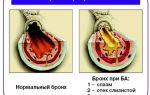
Основные симптомы бронхиальной астмы – приступы удушья и кашель.
В зависимости от вида заболевания их интенсивность может меняться, но, помимо этого, отличаются причины развития болезни, особенности ее протекания и механизмы развития.
Что такое этиологические факторы?
- Этиологическими факторами называют причины развития болезни.
- У разных людей комбинации таких факторов индивидуальны.
- К внешним факторам относятся простудные заболевания, поражения бронхов при неподходящих климатических условиях и попадание в дыхательные пути аллергенов.
- Внутренними факторами являются заболевания внутренних органов и систем.
Но бывают случаи, когда даже один из них приводит к бронхиальной астме.
Группы этиологических факторов
- Психосоматические.
Заболевание развивается при стрессовых и депрессивных состояниях, а также при психологических нарушениях и расстройствах.Заболевание при правильной терапии и готовности пациента к лечению устраняется без затруднений.
- Инфекционные.
Причиной поражения дыхательных путей являются вредоносные микроорганизмы. - Климатические или метеорологические.
Болезнь развивается в определенных климатических условиях, если человек к ним слишком чувствителен.Речь идет о повышенной влажности, слишком низких температурах и степени загрязненности воздуха.
- Механические.
Бронхиальная астма развивается под действием различных испарений и действием агрессивных и вредных химических соединений.Они, в свою очередь, могут присутствовать как в окружающей среде, так и в условиях вредных производств.
- Атопические.
На стенки бронхов воздействуют аллергены различного происхождения.
Под их воздействием происходит воспаление и сужение бронхов, что и приводит к затруднениям дыхания, одышке и кашлю.В большинстве случаев к астме приводят именно атопические факторы.
Стоит учитывать и наследственный фактор. Некоторые люди рождаются, будучи предрасположенными к астме, предрасположенность передается от одного из родителей.
Но риск развития бронхиальной астмы у него выше, причем в детском возрасте такая опасность наиболее высока.
Что такое патогенез?
Патогенез – термин, описывающий механизмы развития и протекания заболевания.
В случаях с бронхиальной астмой патогенез позволяет выявить фазы развития заболевания:
- Иммунологическая.
Вследствие нарушения иммунитета и образования повышенного количества иммуноглобулинов Е в тканях бронхов развиваются аллергические реакции. - Иммунохимическая.
Аллергены, попадающие в дыхательные пути в дальнейшем, начинают контактировать с иммуноглобулином Е, провоцируя выделение аллергических медиаторов (лейкотриенов и гистаминов). - Патофизиологическая.
Вследствие описанных реакций бронхи сужаются.
Возникают отечности, начинается выделение специфической густой мокроты, возникают бронхоспазмы.На этом этапе у больного появляются первые приступы удушья, которые в дальнейшем без лечения будут усиливаться.
Помимо этого, астматические реакции могут быть ранними или поздними.
Длительность таких приступов не превышает в среднем двух часов.
Приступы длятся до двенадцати часов, а максимальный их пик приходится на первые 6-8 часов.
Патогенез в разных случаях
Патогенез разных форм бронхиальной астмы может протекать одинаково в первые несколько дней.
Атопическая форма
- Аллергены, попадающие в респираторные пути, начинают провоцировать усиленное выделение антител, затем воспалительные процессы начинают усиливаться из-за выработки медиаторов воспаления.
- В зависимости от состояния иммунитета приступы развиваются в течение промежутка времени от нескольких минут до нескольких часов.
- В худшем случае даже при ремиссиях воспалительные процессы в бронхах не устраняются, а длительная терапия может привести к такому осложнению, как облитерация.
- Это разрастание тканей стенок бронхов, приводящее к закупориваниям просветов в них.
Инфекционно-зависимая форма
Спазм бронхов вызывает контакт с вредоносными бактериями или вирусами, на которые организм реагирует так же, как и на неорганические аллергены при атопической форме.
Отхождение мокроты затруднено по причине повреждения и блокировки тканей стенок бронхов.
На ранних стадиях заболевания реакция в виде приступа развивается максимально быстро, это происходит и при повышенной чувствительности организма к возбудителю.
Глюкокортикоидная форма
- Возникает как побочный эффект и осложнение лечения глюкокортикоидами, снижающими активность бронхов.
- Расположенные в бронхах бета-адренорецепторы становятся более восприимчивы к адреналину под действием таких средств.
- Сами бронхи начинают подвергаться спазмам, при этом начинают выделяться медиаторы воспалительных процессов (в частности – гистамины).
- Обычно лечение глюкокортикоидами при правильном применении препаратов не дает такого эффекта, но если лекарство подобранно неправильно или нарушается дозировка – такие последствия могут возникнуть.
Нервно-психическая форма
В таких случаях спазмы возникают при дополнительном сокращении бронхов на фоне эмоциональных нагрузок.
Они же могут проявляться при гипервентиляции дыхательных путей, например – при учащении дыхания во время плача, смеха и на фоне испытываемого стресса.
Аспириновая форма
Такая форма развивается при нарушениях синтетических процессов, отвечающих за образование арахидоновой кислоты (одна из омег-6 нежирных кислот, необходимая для правильной работы основных систем жизнедеятельности).
В то время, как арахидоновая кислота начинает вырабатываться неправильно, нарушения распространяются и на иммунную систему.
В итоге начинается усиленная выработка одного из медиаторов воспалений – лейкотриена. В таком большом количестве он и вызывает бронхоспазмы.
Одновременно с этим снижается концентрация веществ, отвечающих за тонус бронхов, и повышается количество соединений, оказывающих на бронхи сужающее действие.
Источник: https://prostudanet.com/bolezni/dyhan/astma-vzr/etiologiya-i-patogenez-ast.html
Патогенез и этиология бронхиальной астмы: у детей и взрослых, схема
Бронхиальная астма является хронической воспалительной болезнью дыхательной системы, в процессе участвуют различные клетки и их цитологические элементы.
Процесс ведет к повышению реактивности дыхательного тракта, а это потенцирует повторяющиеся приступы в виде характерной одышки, специфических хрипов, чувства дискомфорта в груди и обострений кашля по ночам или рано утром.
Эти обострения как правило имеют связь с обструкцией бронхов той или иной степени тяжести, которая возникает ввиду бронхоспазма, отека слизистой оболочки, повышенной секреции слизи и созданием слизистых пробок. Обструкцию можно купировать с помощью терапии, или она может пройти сама по себе.
Патогенез бронхиальной астмы
- Под гиперреактивностью бронхов принято понимать то, что воспаленные бронхи реагируют (спазмируются) в ответ на воздействие различных аллергенов или биологическим активных веществ (например, гистамин).
- Иммуногисто-патологические особенности БА включают слущивание эпителия бронхов, отложение коллагена под базальной мембраной, отек, активизацию тучных клеток, нейтрофильную инфильтрацию (при внезапном тяжелом обострении астмы), эозинофилами, лимфоцитами.
- Воспаление в дыхательном тракте способствует развитию гиперреактивности бронхов, ограничению воздушного потока, появлению респираторных признаков и переходу процесс в хронический с последующим фиброзированием, необратимых нарушений функции бронхов в связи с ремоделированием дыхательной системы.
Патогенез специфической сенсибилизации сложен. Активация тучных клеток, базофилов, альвеолярных макрофагов, эозинофилов, лимфоцитов, тромбоцитов обусловлена наличием рецепторов к Fc фрагменту JgE на этих клетках. Связывание специфических аллергенов запускает в мембране клеток ряд биохимических реакций, активизирующих метилтрансферазы, фосфолипазы, гидролиз фосфолипидов, и иницирует и поддерживает воспаление.
Разрешающая доза аллергена активизирует тучные клетки в просвете дыхательных путей, медиаторы – гистамин – вызывает раскрытие межэпителиальных стыков, что способствует проникновению аллергена в более глубокие слои стенки бронхиального дерева. Хемотаксические факторы и факторы воспаления приводят к активации вторичных клеток – эффекторов -последние инфильтрируют стенку бронхов, вызывая экссудацию плазмы,нарушение мукоцилиарного транспорта.
Выработка метаболитов арахидоновой кислоты, супероксидных анионов вызывает спазм гладкой мускулатуры бронхов, отек слизистой. Этому способствует гистамин, лейкотриены С4, Д4, Е4, про- – стагландины, тромбоксан А2, брадикинин, тромбоцитактивирующий фактор (ТАФ).
Гипереактивность бронхов вызывается лейкотриенами, простаглан- динами, факторами хемотаксиса эозинофилов, медленно действующим веществом анафилаксии, гиперсекреция слизи осуществляется простагландина- ми, лейкотриенами, стимулятором секреции слизи макрофагами.
Основные клетки воспаления при бронхиальной астме:
- Тучные клетки: активизированные тучные клетки бронхиальной слизистой освобождают биологически активные вещества (например, гистамин), потенцирующие развитие бронхоспазма. Активизация этих клеток осуществляется в результате воздействия антигенов (аллергенов).
- Эозинофилы: число эозинофилов в дыхательном тракте увеличено, они синтезируют белки, повреждающие стенку бронха, также они продуцируют факторы роста, изменяя структуру дыхательной системы.
- Т-лимфоциты: число Т-лимфоцитов в дыхательном тракте увеличено, они выделяют цитокины (интерлейкин-4, интерлейкин-5, интерлейкин-9, интерлейкин-13). Цитокины осуществляют регуляцию воспаления из-за работы эозинофилов, а также синтез иммуноглобулинов класс E лимфоцитарными клетками.
Участие клеток дыхательного тракта в патогенезе бронхиальной астмы:
- Клетки бронхиального эпителия проводят экспрессию белков воспаления, выпускают цитокины и медиаторы.
- Гладкомышечные клетки бронхов проводят экспрессию белков воспаления, которые аналогичны белкам эпителиоцитов.
- Клетки эндотелия сосудов бронхов принимают участие в передвижении клеток воспаления из кровотока в дыхательный тракт.
- Фибробласты синтезируют структурные элементы соединительной ткани (например, коллаген), которые изменяют дыхательный тракт.
- Нервная система участвует в процессе посредством активации холинергических нервов, что запускает спазм бронхов и гиперпродукцию слизи.
Главные медиаторы при бронхиальной астме:
- Хемокины: их экспрессия происходит в эпителиоцитах бронхов. Хемокины привлекают клетки воспаления в дыхательный тракт.
- Лейкотриены: оказывают сильный бронхосуживающий эффект, являются клетками воспаления. Синтезируются главным образом тучными клетками. Блокирование этих медиаторов приводит к улучшению состояния пациентов.
- Цитокины: осуществляют регуляция выраженности ответа (воспаления) на воздействие аллергена.
- Гистамин: синтезируется тучными клетками и принимает участие в запуске спазма бронхов и реакции воспаления.
- Простагландин D2: медиатор с сильным бронхосуживающим эффектом.
Под базальной мембраной эпителиоцитов бронхов откладывается коллаген, в результате этого развивается фиброз. Фиброз характерен для всех групп населения, он отмечается даже у детей и может быть еще до появления симптоматики. В дальнейшем фиброзированию подвергаются другие слои бронхиальной стенки. Из-за гипертрофии и гиперплазии толщина слоя гладкомышечных клеток увеличивается.
Гиперпродукция слизи объясняется увеличением числа бокаловидных клеток эпителия бронхов, подслизистые железы увеличиваются в размерах.
Внимание! Сужение бронхов при бронхиальной астме обусловлено сокращением гладкомышечного слоя стенки бронхов, отеком, утолщение бронхиальной стенки и гиперпродукцией слизи.
Патогенез бронхиальной астмы у детей
Фундаментом в развитии бронхиальной астмы у детей является хронический воспалительный процесс в бронхах аллергической природы, имеющий тесную связь с гиперреактивностью бронхов.
Воспаление в бронхах является основной характеристикой бронхиальной астмы и проявляется в дисплазии и десквамации бронхиального эпителия, повышении количества бокаловидных клеток, перемещении клеток воспаления и синтезе медиаторов.
Воспаление поражает все структурные элементы стенок дыхательных путей. Долговременное воспаление ведет к изменениям структуры стенок дыхательной системы, гладкая мускулатура гипертрофируется, откладывается коллаген, падают эластические свойства сосудов.
Процесс перманентный, и даже в периоды ремиссий продолжает вяло протекать. Фиброз характерен для всех групп населения, он отмечается даже у детей. Ремоделирование дыхательного тракта у детей происходит значительно реже, чем у взрослых.
Схема патогенеза
При аллергической астме аллергены взаимодействует с иммуноглобулинами класса E, активируются тучные клетки, высвобождая медиаторы. Медиаторы воздействуют на слизистую бронхов, возникает хроническое воспаление. В результате этого растет сосудистая проницаемость, возникает отек, гиперсекреция слизи. Гиперреативностью запускает бронхоконстрикцию, которая вызывает приступы удушья.
При неаллергической астме ввиду недостаточности мукоцилиарного клиренса развиваются инфекции, выделяются клетки воспаления, активируются лизосомальные ферменты, которые воздействуют на слизистую бронхов, возникает хроническое воспаление. В результате этого растет сосудистая проницаемость, возникает отек, гиперсекреция слизи. Гиперреативностью запускает бронхоконстрикцию, которая вызывает приступы удушья.
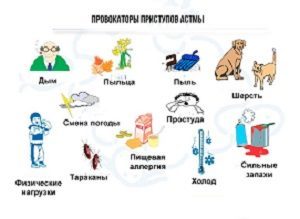
Такие факторы риска как физическое напряжение, ингаляции холодного воздуха, сигаретный дым, высокий уровень оксида серы воздействуют на слизистую бронхов, возникает хроническое воспаление. В результате этого растет сосудистая проницаемость, возникает отек, гиперсекреция слизи. Гиперреативностью запускает бронхоконстрикцию, которая вызывает приступы удушья.
Этиология
Этиологические факторы бронхиальной астмы делятся на экзогенные и эндогенные.
К экзогенным относятся:
- пыльцу,
- пыль,
- пищевые компоненты,
- курение,
- лекарственные вещества,
- профессиональные антигены.
К эндогенным относят:
- аспириновую астму,
- астму физического напряжения,
- инфекционную.
Факторы риска:
- наследственная предрасположенность,
- наличие атопии,
- гиперреактивностью дыхательной системы,
- пол,
- расовая принадлежность.
Этиология бронхиальной астмы у детей
Этиология бронхиальной астмы у детей во многом схожа с такой у взрослых. Среди основных этиологических факторов выделяют:
- пыльцу,
- пыль,
- пищевые компоненты,
- лекарственные вещества,
- перхоть домашних животных,
- смех,
- крик,
- плач,
- вирусная инфекция дыхательных путей,
- стресс.
Дебют заболевания у детей чаще всего индуцирует домашняя пыль.
В пыльном помещение создаются идеальных условия для размножения клещей, сырой воздух, плесень на стенах, наличие домашних животных увеличивают вероятность развития патологии у детей, ведь это чрезмерная антигенная составляющая в быту.
Загрязненность жилища наиболее пагубно сказывается на детях от рождения до трех лет, так как они проводят максимальное количество времени в домашних условиях.
Клещи чаще всего живут в коврах, матрасах, мягкой мебели. Влажность, температурные условия, необходимый объем питательных элементов потенцируют размножение и выживание клещей.
Домашние животные – серьезный источник аллергенов. Последние наличествуют во всех биологических жидкостях любимцев. Чаще отмечается сенсибилизация к антигенам кошек, они тропны к дыхательным путям.
Домашние птицы участвуют в процессе сенсибилизации детей. В качестве аллергенов выступают пух, перья, фекалии.
Важно! Необходимо сделать акцент на том, что в роли источников таких аллергенов могут выступать постельные принадлежности.
Чувствительность к антигенам тараканов в наше время является существенным фактором риска развития недуга. Бытовыми аллергенами могут быть плесень и дрожжи. Оптимальными условиями для роста последних будут сырые, затемненные, непроветриваемые помещения.
В наши дни бронхиальная астма поддается контролю и лечению благодаря знаниям о патогенезе и этиологии патологии. Главную роль в адекватной терапии играет выявление этиологии заболевания. Воздержание от контракта с аллергеном – ключ к успешной борьбе с недугом.
Источник: https://vdoh.site/astma/bronhialnaja/patogenez-i-etiologiya-u-detej-i-vzroslyh-shema.html
Патогенез бронхиальной астмы и этиология
Бронхиальная астма (сокращенно БА) – болезнь органов дыхательной системы аллергического характера, имеет хроническое течение и связана с обратимостью обструкции бронхов и повышением их реактивности.
Симптоматически проявляется рецидивирующими эпизодами удушья, одышкой, стеснением в грудной клетке и мучительным кашлем. Заболеваемость астмой с одинаковой частотой встречается в различных возрастных группах.
Распространены случаи возникновения бронхиальной астмы у детей, половина из которых приходится на возраст до двух лет.
Возбудители БА
Этиология и патогенез у бронхиальной астмы полностью не изучены. Однако имеется достаточное количество данных об аллергенах, вызывающих БА, чтобы сформировалось общее понимание причин возникновения болезни. Среди них различают аллергены инфекционного и неинфекционного генеза.
К неинфекционным относят:
- Пыльца растений (пыльцевые).
- Пыль и пух из перьевых подушек (бытовые).
- Шерсть различных животных и частички кожных покровов (эпидермальные).
- Аллергенные продукты питания.
- Химические компоненты (консерванты, бытовая химия).
- Лекарственные препараты: антибиотики, АСК и др.
Среди инфекционных аллергенов различают:
- Бактериальные – в основном их провоцируют стрептококки, стафилококки, кишечная палочка.
- Вирусные – вирус гриппа, адено- и риновирус.
- Грибковые.
Исходя из приведенного перечня, выделяют атопическую и инфекционно-зависимую формы бронхиальной астмы. При сочетании нескольких аллергенов из разных групп можно говорить о смешанном варианте БА.
Провоцирующие этиологические факторы
Помимо возбудителей БА, существуют еще и обстоятельства, приводящие к ее возникновению:
- Наследственность.
- Генетические нарушения со стороны иммунной и эндокринной систем.
- Нарушение иммунного ответа на аллерген (атопия).
- Повышение восприимчивости бронхов к раздражителям.
При уже сформировавшемся хроническом течении болезни, имеются факторы, провоцирующие ее обострение:
- Курение.
- Вдыхание паров вредных выбросов.
- Психоэмоциональные нагрузки, стресс.
- Чрезмерная физическая нагрузка.
- Повышенная влажность и низкая температура воздуха.
- Колебания цифр атмосферного давления.
Совокупность вышеизложенных факторов увеличивает риск возникновения заболевания, поэтому настоятельно рекомендуется максимально минимизировать их влияние.
Основные моменты
Главную роль в патогенезе заболевания играет воспалительный процесс в стенке бронха, возникающий под воздействием аллергенов и инфекционных возбудителей. В результате повышается их чувствительность к раздражителям различного рода, к которым у здорового человека подобной реакции не наблюдается.
Воспалительный процесс имеет две фазы:
- Ранняя (немедленной реакции) – длительность от получаса до 2-3 часов. Развивается по типу бронхообструктивного синдрома.
- Поздняя (замедленной реакции) – длительность 24 часа, развивается спустя 4 часа после воздействия аллергена. Поражает стенки бронхов.
Астму считают фазовым заболеванием, поскольку ее протекание включает период благополучия и ухудшения. Несмотря на то, что заболевание является хроническим и не подлежит полному излечению, его течение можно контролировать.
Стадийность патогенеза при астме
Весь механизм формирования заболевания можно разделить на две стадии:
- Иммунологическая. Развивается при попадании аллергена в организм человека. При этом происходит активация сложных защитных механизмов: макрофаги и Т-лимфоциты устремляются на борьбу с чужеродными агентами.
- Патофизиологическая. В ее структуре лежит повышенная реакция бронха на воспаление. При длительном воздействии раздражителя, создается отечность слизистого покрова бронха. Это, в свою очередь, приводит к сужению его просвета и появлению у человека свистящих хрипов и затрудненного дыхания. Повышенное продуцирование слизи еще больше сужает просвет бронхов, что приводит к возникновению у астматиков приступов кашля.
В некоторых медицинских источниках указана и иммунохимическая стадия. Она наблюдается при повторном попадании аллергена в дыхательные пути. Происходит контакт возбудителя с уже выработанными раннее (на иммунологической стадии), иммуноглобулинами Е, в результате чего развивается аллергическая реакция.
Типы аллергических проявлений
При астме встречаются аллергические проявления по I, III и IV типу.
- I тип (анафилактический) – немедленная аллергическая реакция. Проявляется повышенной продукцией иммуноглобулина Е при снижении защитной роли Т-лимфоцитов. Характерен для атопической формы астмы.
- III тип (иммунокомплексный), при котором выделяются антитела иммуноглобулинов G и M. После чего образуется комплекс антиген-антитело, который приводит к нарушению целостности стенок бронха и к спазму его мускулатуры. Возникает при астме, вызванной различными инфекционными возбудителями, и спровоцированной вдыханием частиц пыли.
- IV тип (клеточный) – реакция замедленного типа. Лимфоциты с повышенной чувствительностью к чужеродному агенту, вырабатывают медиаторы воспаления, которые оказывают разрушающее действие на стенку бронха. Чаще всего реакция возникает на фоне попадания возбудителя микробной этиологии.
Астма не протекает однообразно. При этом I-й тип аллергической реакции является более распространенным, для него характерно более тяжелое, по сравнению с другими реакциями, течение (угроза анафилактического шока), он требует неотложной терапии.
Патогенез инфекционно-зависимого варианта астмы
Возникновение приступа связано с попаданием в организм инфекционного аллергена. Воспалительный процесс при этом развивается достаточно длительно. В большинстве случаев протеканию данной формы астмы способствуют перенесенные накануне инфекционные заболевания – чаще всего бронхит или гнойный синусит. При попадании инфекции, за счет выделения собственных продуктов метаболизма, обладающих токсическими свойствами, повреждается ткань бронхов и легких.
Механизм формирования бронхоспазма несколько иной, чем при атопической форме. Он протекает по типу аллергии замедленного типа, т. е. отсутствует первая стадия иммунной реакции. Заключается в выделении медиаторов воспаления (биологически активных веществ, служащих для передачи информации от одной клетки к другой), образовавшихся в результате взаимодействия защитных клеток с возбудителем.
Медиаторы, в свою очередь, влияют на тучные клетки и макрофаги (иммунные клетки) с высвобождением других биологически активных веществ – гистамина, простагландина и лейкотриенов, которые вызывают отек слизистой бронха и повышают секрецию желез.
Инфекционно-зависимый вариант астмы встречается гораздо реже атопического. Астматические приступы продолжительные, трудно поддающиеся лечению. Поэтому важно своевременно обратиться к лечащему врачу, чтобы избежать возможных осложнений.
Патогенез атопической формы астмы
За счет выработки иммуноглобулинов Е, G4 и их присоединения к наружной стенке клеток-мишеней, формируется повышенная чувствительность организма к повторному воздействию аллергена.
При очередном взаимодействии аллергена с клетками-мишенями выделяются биологически активные вещества, которые формируют аллергическую реакцию немедленного типа.
Если атопическая астма протекает длительно – может произойти склерозирование стенок бронхов.
Вышеперечисленные признаки и, как дополнение к ним, проведенные лабораторные исследования, позволяют различить формы болезни для постановки правильного диагноза и назначения верного лечения.
Другие механизмы, приводящие к возникновению приступа астмы
Возникновение бронхиальной астмы провоцируют и нарушения со стороны ЦНС, и гормональный дисбаланс. Со стороны нервной системы, контроль над тонусом мускулатуры бронхов осуществляет блуждающий нерв.
При возбуждении парасимпатического отдела происходит сужение просвета бронха за счет повышения тонуса мышечного слоя, увеличение секреции желез, в то время как активация симпатической системы вызывает бронходилатацию (расширение).
Именно нарушение баланса между симпатикой и парасимпатикой приводит к возникновению бронхоспазма.
Особое значение в формировании патогенеза заболевания играет деятельность адренорецепторов, находящихся в бронхах. В случае усиления стимуляции на альфа-рецепторы, происходит сужение просвета бронхов, а при стимуляции бета2-адренорецепторов – его расширение.
Гормональный дисбаланс также нередко провоцирует развитие бронхиальной астмы.
При глюкокортикоидной недостаточности повышается уровень гистамина (одного из медиаторов воспаления), увеличивается тонические сокращения мышечного слоя бронхов и снижается чувствительность бета2-адренорецепторов. Все эти процессы также происходят при повышенных цифрах прогестерона, эстрогена и тиреоидных гормонов в крови.
Бронхиальная астма у детей
Следует отдельно выделить основные моменты этиологии и патогенеза данного заболевания у детей школьного и дошкольного возрастов. У ребенка чаще диагностируют атопический вариант бронхиальной астмы. При этом он может маскироваться под симптоматику обструктивного бронхита. Инфекционно-зависимый тип встречается довольно редко, в основном у лиц старшего школьного возраста.
Протекает заболевание тяжелее, чем у взрослых. Особенно это выражено у детей в возрасте до 5 лет, что связано с анатомо-физиологическими особенностями детского организма, а именно с узким просветом бронхов и слаборазвитым мышечным аппаратом.
При избыточном весе и ожирении у детей, астма развивается чаще за счет сниженной вентиляции легких, что обусловлено высоким стоянием диафрагмы.
На фоне отягощенного анамнеза (наличие атопического дерматита, полинозов), существует опасность возникновения астматических приступов.
У детей бронхиальная астма чаще возникает на фоне генетической предрасположенности, при этом риск заболеваемости увеличивается, если астмой больны оба родителя.
личие вредных привычек в семье, особенно курение матери, повышает вероятность возникновения заболевания у детей, ведь первые приступы могут проявиться уже в месячном возрасте. Бронхиальную астму у детей нередко вызывают и продукты питания.
Стоит отметить, что пищевая аллергия часто формируется на фоне перехода с грудного вскармливания на искусственное.
Выводы
Ниже представлена обобщенная схема механизма возникновения заболевания, единая для обоих вариантов астмы.
Аллергены в организме человека запускают следующие процессы:
- Возбуждение тучных клеток, макрофагов, эозинофилов и лимфоцитов.
- Выделение медиаторов воспаления.
- Активация защитных клеток: нейтрофилов, эозинофилов, макрофагов и лимфоцитов.
- Выделение медиаторов воспаления.
- Отечность слизистой оболочки, повышение продукции слизи.
- Увеличение реактивности бронхов.
- Развитие бронхиальной астмы.
Правильное понимание этиологии и патогенеза бронхиальной астмы позволяет правильно определить тактику ее лечения, что существенно улучшает качество жизни пациентов с данным заболеванием.
Источник: http://elaxsir.ru/zabolevaniya/astma/patogenez-bronxialnoj-astmy.html
1. Определение бронхиальной астмы. Этиология, патогенез, классификация
Тема
7: Симптоматология, диагностика, принципы
лечения и профилактики бронхиальной
астмы, бронхитов, хронической обструктивной болезни легких (ХОБЛ) и эмфиземы легких,
синдрома дыхательной недостаточности.
Мотивация
для усвоения темы
Острый
бронхит и хроническая обструктивная
болезнь легких (ХОБЛ), бронхиальная
астма (БА) и эмфизема легких (ЭЛ) являются
весьма распространенной патологией в
клинике терапевтических заболеваний.
Острый бронхит составляет 1,5% среди всех
заболеваний, ХОБЛ, по данным обращаемости,
70-90% среди всех хронических неспецифических
заболеваний легких (ХНЗЛ). Распространенность
БА очень вариабельна и составляет в
различных регионах около 4-5%.
Объединяет
эти заболевания и наблюдающийся в
последние десятилетия значительный
рост нетрудоспособности и смертности
от этой патологии. Доля ХОБЛ как причина
смерти больных за последние 30 лет
возросла на 25%.
Контрольные
вопросы по теме занятия
-
Определение бронхиальной астмы. Этиология, патогенез, классификация.
-
Механизм развития и клиника приступа бронхиальной астмы.
-
Принципы лечения и профилактики бронхиальной астмы.
-
Определение острого бронхита.
-
Этиологические факторы и патогенез острого бронхита.
-
Клиника острого бронхита.
-
Лабораторная и инструментальная диагностика острого бронхита. Принципы лечения и профилактики.
-
Определение хронической обструктивной болезни легких (ХОБЛ), ее этиология, патогенез и классификация.
-
Клиника хронической обструктивной болезни легких.
-
Лабораторная и инструментальная диагностика хронической обструктивной болезни легких. Принципы лечения и профилактики.
-
Понятие о синдроме нарушения бронхиальной проходимости и его клинические проявления.
-
Синдром повышенной воздушности легочной ткани: клиника, диагностика.
-
Определение эмфиземы легких, ее формы, механизм развития.
-
Клиника и диагностика эмфиземы легких.
-
Понятие о дыхательной недостаточности и причины ее развития.
-
Типы и клиническая картина вентиляционных нарушений функции внешнего дыхания. Методы исследования функций внешнего дыхания (спирометрия, пневмотахометрия, спирография, пикфлуометрия).
-
Классификация дыхательной недостаточности по темпам развития и особенности клинической картины отдельных ее форм.
Практическая
часть занятия
1. Проведение обследования (расспрос,
осмотр, пальпация, перкуссия, аускультация грудной клетки) больных с острым
бронхитом, хронической обструктивной
болезнью легких, бронхиальной астмой,
эмфиземой легких (см. ход занятия, п. 1,
2, 4, 6, 9,14).
-
Определение клинических признаков синдрома недостаточности функции внешнего дыхания (см. ход занятия, п.15, 17).
-
Трактовка данных рентгенологического исследования, спирографии, пневмотахометрии, ЭКГ, бронхоскопии, лабораторных исследований у больных острыми бронхитами, ХОБЛ, БА и ЭЛ (см. ход занятия, п. 7, 10, 16).
Бронхиальная
астма– это хроническое воспалительное
заболевание бронхов, в котором участвуют
клетки-мишени – тучные клетки, эозинофилы,
лимфоциты, сопровождающееся у
предрасположенных лиц гиперреактивностью
и вариабельной обструкцией бронхов,
что проявляется приступами удушья,
появлением кашля или затруднения
дыхания, особенно ночью и/или ранним
утром.
В этиологии
бронхиальной астмы выделяют.
1. Предрасполагающие
факторы: наследственность, атопия,
гиперреактивность бронхов.
2. Причинные факторы
(способствуют возникновению бронхиальной
астмы у предрасположенных лиц): аллергены
(бытовые, эпидермальные, инсектные,
пыльцевые, грибковые, пищевые,
лекарственные, профессиональные),
респираторные инфекции, курение,
воздушные поллютанты.
3. Факторы,
способствующие обострению бронхиальной
астмы (триггеры): аллергены, низкая
температура и высокая влажность
атмосферного воздуха, загрязнение
воздуха поллютантами, физическая
нагрузка и гипервентиляция, значительное
повышение или снижение атмосферного
давления, изменения магнитного поля
земли, эмоциональные нагрузки.
Патогенез бронхиальной астмы
-
В основе развития
аллергической бронхиальной астмы лежат
аллергические реакции 1 типа (немедленные),
реже – 3 типа (иммунокомплексные). -
В патогенезе
аллергической бронхиальной астмы
выделяют 4 фазы. -
1 фаза: иммунологическая
(происходит секреция специфических
антител (иммуноглобулинов Е) и их фиксация
на поверхности тучных клеток и базофилов.
2 фаза: иммунохимическая
(патохимическая) (при повторном поступлении
аллерген взаимодействует с антителами
на поверхности тучных клеток, возникает
их дегрануляция с выделением медиаторов
воспаления и аллергии – гистамина,
простагландинов, лейкотриенов, брадикинина
и др.).
3 фаза:
патофизиологическая (бронхоспазм, отек
слизистой оболочки, инфильтрация стенки
бронхов клеточными элементами,
гиперсекреция слизи, возникающие под
влиянием медиаторов воспаления и
аллергии).
В результате
развития хронического воспаления в
бронхах тучные клетки, эозинофилы и их
рецепторы гиперреактивны к воздествию
на них холода, запаха, пыли и других
триггеров, которые вызывает дегрануляцию
клеток, ведущую к бронхоспазму, отеку
слизистой оболочки и гиперпродукции
слизи (псевдоаллергическая реакция).
Классификация бронхиальной астмы
Единой классификации
бронхиальной астмы нет. Существует
рабочая схема, согласно которой выделяют
формы, степени тяжести, фазы и осложнения
заболевания.
-
– преимущественно
аллергическая (экзогенная); -
– неаллергическая
(эндогенная); - – смешанная;
- – неуточненная.
-
– легкая
интермиттирующая астма; -
– легкая персистирующая
астма; -
– среднетяжелая
персистирующая астма; -
– тяжелая
персистирующая астма. - – обострение;
- – ремиссия.
-
Механизм развития и клиника приступа бронхиальной астмы
Приступ удушья
возникает вследствие контакта организма
с аллергеном и проявляется аллергической
реакцией, чаще всего Iтипа: острым спазмом гладкой мускулатуры
бронхов, отеком их слизистой оболочки
и выделением густой вязкой мокроты в
просвет бронхов.
Приступ удушья
может развиться и под воздействием
неспецифических факторов, которые
вызывают дегрануляцию тучных клеток и
выброс из них медиаторов аллергии и
воспаления, приводящих к отеку и гиперемии
слизистой оболочки, инфильтрации ее
эозинофилами, лимфоцитами и другими
клетками, гиперпродукции слизи, т.е.
воспалению и обструкции бронхов.
Источник: https://studfile.net/preview/5242668/
Механизм развития бронхиальной астмы
Патогенез бронхиальной астмы сложен и до конца не изучен. Ведущим механизмом патогенеза является нарушение проходимости бронхов из-за бронхоспазма, гиперсекреции бронхиальных желез, отека слизистой бронхов и нарушения нервной регуляции бронхиального дерева.
Как протекает нормальный процесс дыхания?
Понять астму легче, если знать, как происходит нормальный процесс дыхания. Мы вдыхаем и выдыхаем непроизвольно много раз за минуту (новорожденные до 50-60, взрослые – 16-18). При дыхании вместе с воздухом кислород попадает в легкие, благодаря чему наша кровь им насыщается.
Наши легкие имеют структуру похожую на дерево, корнем которого является голова. Трахею можно сравнить со стволом. Справа и слева от ствола располагаются легкие. В них находятся главные бронхи.
Последние являются двумя главными ветвями, от которых отходят более мелкие сучки. Далее присоединяются ветки – бронхиолы.
На внешнем конце малых веток находятся альвеолы, которые можно сравнить с листьями.
Кровь обтекает альвеолы. В альвеолах осуществляется газообмен. Вдыхаемый воздух содержит кислород. В альвеолах кислород обменивается на углекислый газ. Углекислый газ – это химическая связь углерода и кислорода. Он возникает в теле и заменяется в альвеолах кислородом, после чего выдыхается через легкие.
После того как кислород из альвеол попадает в кровеносные сосуды, он переносится красными кровяными тельцами ко всем частям тела. Поскольку обмен углекислого газа на кислород происходит только в альвеолах, важно чтобы воздух поступал в дыхательные пути без препятствий.
Это возможно только в том случае, если путь к альвеолам не перекрыт.
Патогенез бронхиальной астмы
Обследование больных с астмой дает основание полагать, что атопическая и инфекционная формы бронхиальной астмы различаются не только по причинам возникновения, но и по особенностям патогенеза. Так, если в первом случае в основе патогенеза лежит аллергическая реакция немедленного типа, то во втором – сочетание немедленного и замедленного типов аллергии с превалированием последнего.
В патогенезе бронхиальной астмы принято выделять три стадии патологического процесса.
Стадии патогенеза бронхиальной астмы
Первая стадия – иммунологическая. В этой стадии происходит сенсибилизация, выработка антител и встреча антигена с антителом.
Иммунологическая стадия продолжаетсято время, которое необходимо для осуществления встречи с появившимся аллергеном. Эта стадия может быть короткой (от нескольких минут) и длинной (десятилетия).
Длительность периода зависит от реактивности организма, от характера и концентрации аллергена.
Вторая стадия – патохимическая. В организме под влиянием аллергена происходят сложные изменения на клеточном и гуморальном уровне. Патохимическая стадия характеризуется выделением из тучных клеток медиаторов – биологически активных веществ (гистамин, брадикинин, серотонин и т.д.)
Третья стадия – патофизиологическая. Патофизиологическая стадия проявляется целым комплексом ответной реакции организма на аллерген. Происходит спазм бронхов, отек и гиперсекреция. Возникает клиническая картина приступа бронхиальной астмы.
Что происходит в дыхательных путях при астме?
Больные астмой дети, подростки и взрослые, имеют большую предрасположенность к возникновению воспалительного процесса из-за ответной реакции на возбудитель (аллерген, холод, влагу, физическую и эмоциональную нагрузку), нежели здоровые, из-за сверхчувствительности слизистой дыхательных путей. При воспалении дыхательные пути активно снабжаются кровью.
Они краснеют, слизистая оболочка набухает, и ее клетки образуют густую слизь, которая скапливается в бронхах. Кроме того, мышцы бронхов спазмируются, то есть сокращаются и сужают просвет нижних дыхательных путей. Это происходит непроизвольно, и мы не можем оказать влияние на этот процесс.
Диаметр бронхов сужается, и воздух не может беспрепятственно входить и выходить (удалять излишки углекислого газа из организма)
Больному приходится дышать глубже и интенсивнее, напряжение внутри бронхиол увеличивается, что еще больше затрудняет дыхание. Мышечное напряжение сопровождается отеком слизистой оболочки дыхательных путей и усилением выделения вязкой слизи, которая закрывает просвет бронхиол и может полностью их закупорить.
Источник: http://www.wp-swiss-med.ru/pulmonologiya/270-patogenez-bronkhialnoj-astmy.html
Этиология бронхиальной астмы
Заболевание бронхиальной астмой увеличилось за последнее время как среди детей, так среди и взрослых. С каждым годом оно протекает тяжелее, смертельные случаи в момент приступа удушья учащаются.
Бронхиальная астма представляет собой воспаление дыхательных путей, которое происходит в результате реакции бронхов на раздражители.
Слизистая во время воспаления отекает, просвет сужается, а в момент обострения такая реакция заключается в спазмах гладкой мускулатуры бронхов и обильном выделении слизи на их внутренней поверхности из-за чего происходит еще большее сужение просвета, так называемая обструкция.
Кислород не поступает в организм и наступает удушье с коротким вдохом и длительным выдохом. Создается свистящее дыхание, которое является характерным признаком бронхиальной астмы.
Классификация бронхиальной астмы:
- Аллергическая
- Неаллергическая
- Смешанная.
Такая классификация бронхиальной астмы включает в себя не только причины, но и формы развития заболевания.
Основная причина возникновения бронхиальной астмы не выявлена, поэтому болезнь до конца не излечима. Медики в настоящее время могут только назначать лекарство, блокирующее воспалительный процесс в бронхах, а в моменты приступа, увеличивающее просвет в них.
За все время изучения бронхиальной астмы, как заболевания, выдвигалось несколько теорий причины его возникновения.
Последнее время обозначилась тенденция к определению аллергической теории возникновения бронхиальной астмы. Это подразумевает повышенную реакцию организма на аллерген. Подтверждением данного определения служит то, что после прекращения контакта с аллергеном, прекращается приступ астмы.
- Бронхиальная астма имеет классификацию по разным типам.
- По этиологическому типу, так называемая этиологическая классификация делит астму на две группы:
- Внутренние, которые располагают к проявлению заболевания и внешние, которые провоцируют развитие бронхиальной астмы.
- Классификация внутренних причин:
- гены, предрасполагающие к развитию бронхиальной гиперреактивности. Если у ребенка кто-то из родителей болен бронхиальной астмой, то у него намного возрастают шансы также иметь это заболевание. Но фактор наследственности не является главным определением бронхиальной астмы, он лишь располагает организм на определенную реакцию бронхов.
- гены, предрасполагающие к атопии (аллергии). Предрасположенность к аллергическим реакциям, переданная по наследству, сильнее приобретенной и играет важную роль в развитии астмы, так как бронхиальная астма – это аллергическая реакция бронхов.
- ожирение влияет на работу дыхательных путей, предрасполагая их к хроническим воспалительным процессам, которые могут послужить аллергеном для бронхов.
- пол человека в определенном возрасте играет значение для развития бронхиальной астмы — у детей до 14 лет сильнее подвержены мальчики, у взрослых преобладает число женщин.
Классификация внешних причин:
- аллергены, находящиеся внутри помещения (домашняя пыль, шерсть, перхоть и слюна домашних животных, тараканы, грибы, произрастающие внутри помещения – плесень, дрожжи).
- аллергены, находящиеся вне помещения (пыльца растений, загрязненный воздух, резкие запахи, табачный дым).
- продукты питания, особенно с содержанием химических компонентов.
- лекарственные препараты, антибиотики, чаще пенициллиновой группы, витамины, аспирин.
- физические нагрузки, особенно длительного характера, например, бег и другие физические упражнения.
- стрессовое состояние, различные нервные перегрузки, смех, сильный плач.
- химические средства на производстве и дома (как те, которые применяются для уборки дома, так и те, которые использовались при его строительстве).
- неблагоприятный климат, вызывающий переохлаждение или перегрев организма, перепад атмосферного давления, низкая облачность, определенный вид почвы, в частности, глинистая почва.
- сезонные колебания, наиболее неблагоприятным считается период с сентября по февраль. Январь имеет определение месяца с самым высоким процентом обострения бронхиальной астмы.
Бронхиальная астма может развиться на фоне какого-нибудь перенесенного заболевания, например, нейродермита, пневмонии, гриппа, воспаления слизистой носоглотки и других.
Воспалительный процесс у больных бронхиальной астмой сохраняется даже в моменты ремиссии. Он также может послужить причиной для обострения астмы, так как продукты жизнедеятельности микроорганизмов на слизистой бронхов являются сильным аллергеном. Больные бронхиальной астмой регулярно должны принимать противовоспалительные препараты.
Причиной приступов бронхиальной астмы могут стать любые вирусные заболевания, в первую очередь респираторные, усиливающие воспалительный процесс в бронхах.
Патогенез бронхиальной астмы
По данному типу классификация бронхиальной астмы проводится на две основные формы:
- Инфекционно-аллергическая является следствием острого инфекционного заболевания, вызвавшего воспаление в бронхолегочной системе, такого, как пневмония, бронхит, грипп.
- Неинфекционно-аллергическая характерена людям с повышенной чувствительностью к аллергенам. Развивается по типу немедленного действия аллергических реакций на аллерген.
Приступы удушья могут наступить в любой момент. Для их предотвращения необходимо соблюдать определенные правила.
- Должна проводиться регулярная терапия, прописанная врачом аллергологом-иммунологом с применением необходимых противоастматических препаратов для уменьшения воспалительного процесса в бронхах. Перерывы в принятии лекарства не допускаются.
- Соблюдение противоаллергенного режима – максимальное исключение контакта с аллергенами, вызывающими обострение бронхиальной астмы и приступы удушья.
Определение аллергенов, провоцирующих приступы бронхиальной астмы, проводится специальным обследованием, которое включает в себя сбор сведений об аллергических заболеваниях всей семьи, постановку кожных тестов.
Лечение, назначаемое врачом иммунологом для больного бронхиальной астмой строго индивидуальное. Оно учитывает все особенности возникновения, развития заболевания и предвидит возможные ситуации обострения. Это лечение необходимо соблюдать, чтобы ослабить проявление бронхиальной астмы и предупредить самое худшее.
Источник: http://astmabronhit.ru/etiologiya-bronhialnoy-astmy-patogenez.html

 Аллергены, попадающие в дыхательные пути в дальнейшем, начинают контактировать с иммуноглобулином Е, провоцируя выделение аллергических медиаторов (лейкотриенов и гистаминов).
Аллергены, попадающие в дыхательные пути в дальнейшем, начинают контактировать с иммуноглобулином Е, провоцируя выделение аллергических медиаторов (лейкотриенов и гистаминов).