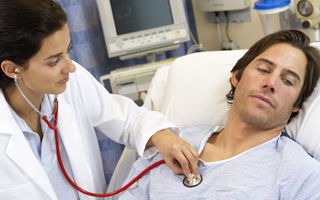
Правильно и своевременно поставленный диагноз является залогом успеха в борьбе с любым заболеванием. Это касается и такого опасного нарушения, как бронхиальная астма. Для того чтобы лечебные мероприятия были максимально эффективны, необходимо провести качественную диагностику данной патологии.
Диагностика бронхиальной астмы — сложный процесс, состоящий из нескольких этапов. Прежде всего специалист соберет анамнез и проведет клинический осмотр пациента.
Симптоматика заболевания
- тяжелым дыханием;
- приступами кашля в ночное время или после физических нагрузок;
- свистящим дыханием и кашлем при взаимодействии с раздражителями (шерсть животных, сигаретный дым, парфюмерная продукция, выхлопные газы);
- ощущением сдавленности в области грудной клетки;
- приступами удушья, с характерными хрипами в легких, которые можно услышать без помощи специальных средств.
Основные диагностические методики
Для того чтобы объективно оценить степень патологического состояния и эффективность будущей терапии, применяются специальные диагностические методы.
Рассмотрим основные методы диагностики бронхиальной астмы:
- спирометрия. При данном исследовании пациент делает сильный выдох, при помощи современных компьютерных систем с графическим изображением определяется объем легких. О наличии заболевания в этом случае свидетельствует уменьшение объема легких и пониженный индекс Тиффно (объем воздуха за 1 секунду в соотношении к общему объему легких). Такая процедура должна выполняться 3 раза. Полученные данные специалист сопоставляет с эталонными.
- пневмотахография. Данный метод исследования позволяет определить скорость объема воздуха при выдохе и вдохе. Такую процедуру проводят дважды — во время спокойного и активного состояния бронхов. Также с помощью данной методики можно выявить, в какой именно части бронхов возникло нарушение проходимости воздуха. При обструкции может снижаться скорость выдоха.
- пикфлоуметрия. Такой метод исследования позволяет измерить объемную максимальную скорость воздуха при пиковом выдохе после полного вдоха. Сегодня широко применяются портативные пикфлоуметры. Процедуру необходимо выполнять трижды в день после приема бронходилататоров. Первое измерение выполняют утром, сразу после пробуждения пациента. Пикфлоуметрию может проводить как специалист в условиях стационара, так и сам больной на дому. Это позволит контролировать течение заболевания и определить причину обострения патологического состояния.
- лабораторные исследования. Результаты лабораторных анализов крайне важны для постановки правильного диагноза. Пациент проходит иммунологическое исследование, сдает общий анализ крови, биохимический анализ крови, анализ мокроты.
- проба на аллергические реакции. В кожу вводится аллергическое вещество, при возникновении специфической реакции на тот или иной аллерген можно определить источник заболевания и назначить адекватное лечение.
Диагностика заболевания в детском возрасте
У детей астма проявляется практически так же, как и у взрослых, признаками патологии являются:
- отдышка, хрипы в бронхах;
- вязкая мокрота;
- приступы кашля в ночное время, после физической активности и контакта с аллергенами;
- скованность грудной клетки;
- приступы удушья.
Данные симптомы с большой долей вероятности указывают именно на астму. Однако точная диагностика бронхиальной астмы у детей предполагает проведение комплексного медицинского обследования.
Для постановки правильного диагноза используются те же методы исследования, что и в отношении взрослых — собирается подробный анамнез, проводится инструментальная диагностика, определяется степень тяжести нарушения, после назначается соответствующее лечение.
Дифференциальная диагностика
В обязательном порядке должна выполняться дифференциальная диагностика бронхиальной астмы у взрослых и у детей. Это позволит отличить данное заболевание от других патологий дыхательных путей.
- кардиосклероз, миокардит и другие патологии сердечно-сосудистой системы;
- эпилепсия;
- инсульт;
- опухоль бронхов, пневмоторакс, хроническое обструктивное заболевание легких;
- сепсис;
- нефрит;
- наркотическая интоксикация.
Кроме этого, бронхиальную астму часто путают с сердечной.
Нарушение со стороны кровеносной системы сопровождается опухолью почек, сердца и других внутренних органов.При сердечной астме мокрота несколько отличается от той, которая образуется при бронхиальной.
- Имеются и иные отличительные признаки, выявить которые можно только с помощью тщательной дифференциальной диагностики.
- Своевременная диагностика и правильно назначенное лечение позволят приостановить дальнейшее развитие патологического процесса и минимизировать проявления бронхиальной астмы.
Юлия Барабаш
Источники: medscape.com, mdlinx.com, health.harvard.edu.
- Какие продукты лучше употреблять при бронхиальной астме.
- Экспираторная и инспираторная одышка при заболевании.
- Алгоритм неотложной помощи при бронхиальной астме.
- Как вылечить бронхиальную астму дома народными методами.
Источник: https://roddom32.ru/zabolevaniya/astma/diagnostika.html
Учебные элементы
ГОУ ВПО Тверская
ГМА Росздрава
Кафедра
факультетской терапии
Фомина Л.А.
-
БРОНХИАЛЬНАЯ
АСТМА -
Методические
рекомендации - для преподавателей
Под редакцией
профессора В.В. Чернина
- Тверь 2011
-
Тема: Бронхиальная
астма -
Цель занятия:
Научиться ставить диагноз бронхиальной
астмы с указанием степени тяжести,
предполагаемого патогенетического
варианта, проводить дифферинциальную
диагностику и выбирать тактику лечения
пациента. -
В результате
освоения темы студент должен знать: -
Определения
бронхиальной астмы; -
Этиологические
факторы; -
Классификацию
бронхиальной астмы; -
Патогенетические
механизмы развития бронхиальной астмы; -
Основные клинические
симптомы; -
Методы лабораторной
и инструментальной диагностики
бронхиальной астмы; -
Дифференциально-диагностические
критерии бронхиальной астмы; -
Принципы лечения
бронхиальной астмы. -
На основании
полученных данных студент должен уметь: -
Целенаправленно
собрать жалобы и анамнез у пациента с
бронхиальной астмой; -
Провести клинический
осмотр больного; -
Составить план
обследования больного с заболеванием
органов дыхания; -
Интерпретировать
результаты дополнительных методов
обследования; -
Поставить диагноз
бронхиальной астмы при типичном течении
заболевания; -
Выяснить степень
тяжести бронхиальной астмы; -
Провести
дифференциальный диагноз с другими
заболеваниями, протекающими со сходной
клинической картиной; -
Назначить
соответствующее лечение. -
Основные термины:
бронхиальная астма, конрролируемая
бронхиальная астма, триггеры, внутренние
факторы, легкая интермитирующая
бронхиальная астма, легкая персистирующая
астма, персистирующая астма средней
тяжести, тяжелая персистирующая астма,
бронходилататоры, базисная терапия
бронхиальной астмы.
Блок информации по теме
Бронхиальная
астма –
хроническое воспалительное заболевание
дыхательных путей, сопровождающееся
гиперреактивностью бронхов, кашлем,
одышкой и приступами удушья, вызванными
нарушением бронхиальной проходимости
разной степени и выраженности.
Термин происходит
от греческого слова – одышка, удушье.
По данным статистики
число больных бронхиальной астмой в
странах Европы и США в настоящее время
достигает 5-7% от общей численности
населения. При этом среди детей
распространенность заболевания
составляет 10-15%. В последние годы
наблюдается увеличение не только числа
случаев астмы, но и углубляется тяжесть
течения заболевания.
Это связано с
загрязнением окружающей среды и
появлением большого числа новых негативно
действующих пневмофакторов, с ослаблением
иммунитета, ростом стрессовых ситуаций.
Несмотря на успехи, достигнутые в лечении
данного страдания, смертность от астмы
не снижается. По данным профессора Rabe
(U.K.
)
в 2004 году только 10-15 % больных имели
контролируемую астму, а в 2006 г это число
снизилось до 5%.
Этиологические
факторы
вызывающие бронхиальную астму можно
разделить на две группы. Факторы риска,
которые предопределяют возможность
развития заболевания и состояния,
реализующие эту предопределенность.
Основным фактором
риска является наследственность. Наличие
предрасположенности достаточно очевидно
в связи с преобладанием случаев астмы
среди родственников. Наследование
предрасположенности к данной патологии
связано с различными генами, определяющими
способность к гиперпродукции IgE,
склонность к развитию сенсибилизации.
Первый признак связан с В-лимфоцитами
и наследуется по аутосомно-рецессивному
типу. Другой признак, связанный с
повышенной восприимчивостью к аллергии,
определяется типами генов иммунного
ответа, экспрессированными на Т-лимфоцитах.
Функция Т-системы лимфоцитов обусловливается
соотношением ее супрессорной и хелперной
активности.
Именно с повышенной хелперной
активностью клеток связывают участие
Т-лимфоцитов в развитии аллергического
воспаления. Генетически обусловлено и
образование интерлейкинов, определяющих
стимуляцию синтеза IgE,
дифференцировку базофилов, эозинофилов
из предшественников и их миграцию в
ткань бронхов.
Наследственная
предрасположенность вызывает развитие
спастической реакции в ответ на гистамин,
в то время как введение гистамина
здоровым людям не приводит к бронхоспазму.
Развитие бронхиальной
астмы связано с разнообразными факторами
внешней среды, стимулирующими
иммунопатологические реакции в бронхах,
изменение свойств их ткани,
нервно-рефлекторное раздражение,
определяющее и поддерживающее бронхоспазм.
Наибольшее значение имеют соединения,
поступающие в организм с вдыхаемым
воздухом (пневмоаллергены), а также
компоненты пищевых продуктов, приобретающих
свойства аллергена в результате их
расщепления и всасывания в кровь через
кишечную стенку.
Среди пневмоаллергенов
наиболее распространенны пыльца растений
и трав, домашняя пыль и ее компоненты
(особенно микроскопические клещи и
продукты их метаболизма), частички
эпидермиса, шерсть и перья домашних
животных, споры плесневых грибов.
Достаточно большое значение имеют две
группы факторов: связанных с содержанием
в атмосфере различных загрязняющих
веществ и влияющих на развитие
профессиональной бронхиальной астмы
в условиях производственного контакта.
Отдельная проблема
связана с курением. Курение, безусловно,
является фактором, стимулирующим
гиперреактивность бронхов.
Имеется
положительная зависимость между курением
и умеренным повышением уровня антител.
Однозначная статистика существует для
астмы в детском возрасте: частота
развития заболевания в раннем детстве
совпадает с курением матери в период
беременности и грудного вскармливания.
В развитии
бронхиальной астмы имеют значение
вирусные (в большей степени), бактериальные
и грибковые инфекции. Внедрение вируса
в дыхательные пути закономерно вызывает
транзиторную гиперреактивность бронхов,
сохраняющуюся в течение нескольких
недель с начала заболевания.
Вирус
нарушает целостность дыхательного
эпителия, повышает его проницаемость,
облегчает доступ различных раздражителей
к ирритантным рецепторам блуждающего
нерва и стимуляцию бронхоспазма.
Существенное значение имеет вовлечение
периферических отделов бронхиального
дерева.
Особенность бактериальной
инфекции при астме связана с участием
не только патогенных, но условно
патогенных и сапрофитных микроорганизмов,
преобладанием сенсибилизирующего
эффекта над токсическим.
Лекарственная
аллергия является распространенным
фактором риска при бронхиальной астме.
При этом прямым противопоказанием для
больных данной патологией является
назначение β-адреноблокаторов.
Бронхоспазм в
ответ на вдыхание холодного воздуха и
изменение его влажности представляет
характерный признак астмы. Его выраженность
соответствует степени гиперреактивности
бронхов.
Механизм спазма связан с
непосредственным раздражением
ирритативных рецепторов и/или
набуханием слизистой оболочки бронхов
в условиях повышенной влажности с
последующей дегрануляцией тучных клеток
и высвобождением из них медиаторов
бронхоспазма.
Развитие внезапного
тяжелого приступа астмы возможно при
резком изменении окружающей температуры.
Провокаторами,
реализующими возможность развития
бронхиальной астмы, являются также
сопутствующие заболевания (заболевания
носоглотки, тиреотоксикоз,
желудочно-пищеводный рефлюкс и др.).
Выраженное
проявление эмоций могут приводить к
гипервентиляции и вызывать бронхоспазм.
В основе патогенеза
бронхиальной
астмы лежат две основные закономерности:
гиперреактивность бронхиального дерева
и характерная картина воспалительного
процесса. При этом каждый из механизмов
стимулирует и поддерживает развитие
другого.
Особенности
воспаления при бронхиальной астме.
Пусковым механизмом заболевания является
повышенная дегранулирующая активность
тучных клеток бронхов. В норме количество
тучных клеток возрастает по направлению
от внутренней поверхности (просвета)
бронхов глубину, достигая максимума в
составе базальной мембраны и далее.
При
астме эта закономерность приобретает
противоположный характер: наблюдается
повышенная инфильтрация тучными клетками
эпителиального слоя, при этом эти клетки
обладают постоянной дегранулирующей
активностью. Основным медиатором тучных
клеток является гистамин. Спастическая
реакция в ответ, на который – один из
основных признаков гиперреактивности
бронхов.
Кроме того, тучные клетки
продуцируют специальный фактор
хемотаксиса эозинофилов, стимулирующий
миграцию эозинофилов к месту дегрануляции.
Во всех случаях астмы находят активированные
или разрушенные эозинофилы в тканях
бронхов и повышенное содержание
эозинофильных белков в их промывных
водах. Из эозинофилов выделяется медленно
реагирующая субстанция аллергии.
По
сравнению с гистамином, спазмогенный
эффект этого вещества выражен более
чем в 1000 раз и проявляется в течение
нескольких часов после действия аллергена
и, наряду со спазмом мускулатуры,
сопровождается расширением посткапиллярных
венул, выпотом из сосудов, отеком ткани
и повышенным слизеобразованием.
Состав
медленно реагирующий субстанции
определяют лейкотриены, обладающие
выраженной спазмогенной и воспалительной
активностью.
Наряду с характерной
для астмы кооперацией тучных клеток и
эозинофилов, в процесс воспаления
закономерно вовлекаются другие клетки
бронхов, в частности, макрофаги, лимфоциты,
нейтрофилы. Макрофаги стимулируют
реакции тканевого воспаления путем
синтеза простагландинов, лейкотриенов,
других факторов и, в первую очередь,
цитокинов, вовлекающих в дальнейший
процесс различные типы клеток.
Совместно
с макрофагами, способностью к образованию
цитокинов обладают клетки бронхиального
эпителия. Они первыми вступают в контакт
с пневмофакторами окружающей среды. В
процессе развития бронхиальной астмы
эпителий подвергается необратимому
повреждению вплоть до обнажения
подлежащей пластинки и массивного
слущивания клеток в просвет бронхов.
Кроме того, эпителиальные клетки больных
астмой отвечают более выраженной
продукцией цитокинов по сравнению со
здоровыми людьми, и эта особенность еще
больше проявляется на фоне активации
воспалительного процесса. Участие
цитокинов стимулирует различные этапы
воспалительной реакции бронхов и создает
устойчивую кооперацию клеток,
поддерживающую течение воспалительного
процесса.
Еще одним важным фактором
воспаления при астме являются нейтрофилы.
Они не участвуют в немедленной
бронхоспастической реакции, а вовлекаются
в процесс постепенно. При дегрануляции
из тучных клеток высвобождается
специальный фактор хемотаксиса
нейтрофилов.
Стимулированные нейтрофилы
мигрируют из крови в ткань и вызывают
поздний и повторный бронхоспастический
эффект спустя 4 часа после “немедленного”
бронхоспазма.
Если патологический
процесс принимает устойчивый характер,
нейтрофилы инфильтрируют стенку бронха,
создавая лейкоцитарный вал вокруг
источника воспаления, и провоцируют
дальнейшие изменения в ткани за счет
высвобождения собственных медиаторов:
простагландинов, лейкотриенов и
лизосомальных ферментов, вызывающих
дезорганизацию ткани бронха и развитие
устойчивого повреждения.
С активностью
этих реакций связан переход к хроническому
течению астмы с устойчивой обструкцией
дыхательных путей, постоянным отеком
слизистой оболочки бронхов. У больных
бронхиальной астмой по сравнению со
здоровыми людьми усилена агрегация
тромбоцитов, а также повышено их отложение
в ткани бронхов. Тромбоциты содержат
вещества, обладающие спазмогенной
активностью.
Источником привлечения
тромбоцитов является специальный фактор
их агрегации, высвобождающийся из
различных клеток, участвующих в воспалении
бронхов. Этот фактор обладает
бронхоспастической активностью, является
мощным индуктором внутрисосудистой
проницаемости и отека дыхательных
путей, причем способен оказывать не
только быструю спастическую реакцию
(подобно гистамин-индуцированному
бронхоспазму), но отсроченную и замедленную
(при действии медиаторов из макрофагов
и нейтрофилов).
Таким образом, в
воспалении при бронхиальной астме
участвуют многие клеточные элементы и
выделяющиеся из них биологически
активные вещества.
Гиперреактивность
бронхов при бронхиальной астме.
Гиперреактивность представляет собой
устойчивую спастическую реакцию бронхов
по отношению к факторам окружающей
среды и внутренним медиаторам воспаления.
Изменение бронхиального тонуса подвержено
закономерным колебаниям в связи с
биологическими ритмами организма,
возрастом, влиянием эндокринного
профиля.
Повышение реактивности бронхов
закономерно проявляется при инфекциях
дыхательных путей, в первую очередь,
вирусных, и при контакте с различными
неблагоприятными факторами среды. В
этих случаях гиперреактивность имеет
транзиторный характер, при выздоровлении
постепенно нормализуется или становится
устойчивой в связи с длительным попаданием
раздражителя в бронхи.
Гиперреактивность
связана с сочетанным проявлением
нескольких признаков: активацией
кашлевого рефлекса, усиленным
слизеобразованием, повышением тонуса
гладкой мускулатуры. Повышенная
реактивность бронхов сопровождается
нарушением нервной регуляции бронхиального
тонуса и повышением чувствительности
к тканевым факторам бронхоспазма.
Развитие гиперреактивности связано с
повышением тонуса блуждающего нерва.
У больных бронхиальной астмой наблюдается
увеличение массы мускулатуры стенки
бронхов.
Независимо от того, первично
ли это явление (определяет склонность
к бронхоспазму) или вторично (развивается
как результат болезни), объем мышечной
ткани влияет на спастическую активность.
В GINA
2002 г. Предусмотрено выделение четырех
степеней тяжести течения БА. (4 ступени
заболевания).
К критериям, определяющим степень
тяжести, относят количество ночных и
дневных приступов затруднения дыхания,
выраженность нарушения физической
активности и сна, частоту применения
β2-
адреномиметиков короткого действия,
изменение показателей ОФВ1
и ПСВ, а также суточное изменение ПСВ.
I
ступень: легкая интермиттирующая астма
– симптомы заболевания возникают в
ночное время не чаще 2 раз в месяц, в
дневное время не чаще 1 раза в неделю.
ОФВ1
и ПСВ составляют 80 % от должных величин,
суточное изменение ПСВ менее 20%. Качество
жизни не страдает.
II
ступень: легкая персистирующая астма
– симптомы возникают в ночное время
чаще 2 раз в месяц, в дневное время чаще
1 раза в неделю, но не ежедневно. ОФВ1
и ПСВ вне приступа составляют 80 % от
должных величин, суточное изменение
ПСВ 20-30%. Обострения могут нарушать
нормальную активность и сон.
III
ступень: персистирующая астма средней
степени тяжести – симптомы заболевания
возникают ежедневно, в ночное время
чаще 1 раза в неделю. ОФВ1
и ПСВ составляют 60-80 % от должных величин,
суточные колебания ПСВ превышают 30%.
Необходим ежедневный прием β2-
адреномиметиков короткого действия.
Снижается качество жизни больных.
IV
ступень: тяжелая персистирующая астма
– симптомы заболевания возникают
несколько раз а течении дня и ночью.
ОФВ1
и ПСВ ниже 60 % от должных величин, суточные
колебания ПСВ превышают 30%. Частый
ежедневный прием β2-адреномиметиков
короткого действия. Значительно
изменяется качество жизни больных.
В пересмотре GINA
2006 г. Рекомендуется классификация по
степени контроля (контролируемая,
частично контролируемая и неконтролируемая
БА), отражающая
представление о том, что степень тяжести
БА зависит не только от выраженности
ее проявлений, но и ответа на терапию.
-
Контролируемая
БА: дневные
симптомы отсутствуют (или ≤ 2 эпизодов
в неделю), ночные симптомы отсутствуют,
показатели ОФВ1
и ПСВ в N,
обострения отсутствуют, потребность в
бронходилататорах отсутствует (или ≤
2 эпизодов в неделю). -
Частично
контролируемая БА:
дневные симптомы > 2 эпизодов в неделю,
ночные симптомы любые, показатели ОФВ1
и ПСВ < 80%, обострения 1 или более в год, потребность в бронходилататорах > 2
эпизодов в неделю. -
Неконтролируемая
БА: наличие
трех или более признаков частично
контролируемой БА в течение любой
недели, обострение 1 в течение любой
недели.
Источник: https://studfile.net/preview/4106500/
Инструментальные исследования
- Исследование функции внешнего дыхания
- Исследование функции внешнего дыхания у больных бронхиальной астмой является обязательным и позволяет объективизировать степень бронхиальной (обструкции, ее обратимость и вариабельность (суточные и недельные колебания), а также эффективность проводимого лечения.
- Спирография
- Спирография — графическая регистрация объема легких во время дыхания. Характерными спирографическими признаками нарушения бронхиальной проходимости у больных бронхиальной астмой являются следующие:
- o снижение форсированной жизненной емкости легких (ФЖЕЛ) и объема форсированного выдоха за первую секунду (ОФВ1), причем ОФВ — наиболее чувствительный показатель, отражающий степень бронхиальной обструкции;
- o снижение индекса Тиффно (соотношение ОФВ1/ЖЕЛ), как правило он менее 75%. При бронхиальной обструкции снижение ОФВ1 более выражено, чем ФЖЕЛ, поэтому индекс Тиффно всегда снижается.
Измерение указанных показателей следует производить 2-3 раза и за истинное значение принимать наилучший показатель. Полученные абсолютные величины сопоставляют с должными, которые вычисляют по специальным номограммам с учетом роста, пола, возраста пациента.
Кроме вышеназванных изменений спирограммы, при обострении БА значительно возрастает остаточный объем легких и функциональная остаточная емкость. При частых обострениях заболевания и развитии эмфиземы легких выявляется снижение жизненной емкости легких (ЖЕЛ).
Пневмотахография
Пневмотахография — регистрация в двухкоординатной системе петли “поток-объем” — скорости экспираторного потока воздуха на участке 25-75% ФЖЕЛ, т.е. в середине выдоха.
С помощью этого метода рассчитывают пиковую объемную скорость (ПОС), максимальные объемные скорости на уровне 25, 50, 75% ФЖЕЛ (МОС25, МОС50 , МОС75) и средние объемные скорости СОС 25-75.
По данным пневмотахографии (анализа петли “поток-объем”) можно диагностировать нарушение бронхиальной проходимости на уровне крупных, средних или мелких бронхов.
Для обструкции преимущественно на уровне центральных дыхательных путей, крупных бронхов характерно выраженное снижение объемной скорости форсированного выдоха в начальной части нисходящей ветви кривой “поток/объем” (ПОС и MOC25 в % к должным величинам снижены более значительно, чем МОС50 и МОС75). При периферической бронхиальной обструкции, наблюдающейся при БА, характерны вогнутый характер кривой выдоха и значительное снижение максимальной объемной скорости на уровне 50-75% ФЖЕЛ (МОС50, МОС75).
Определение ОФВ1, индекса Тиффно и пневмотахографию с построением кривой “поток-объем” целесообразно проводить до и после применения бронходилататоров, а также для оценки степени тяжести заболевания и контроля за течением БА (2 раза в год).
Рентгенологическое исследование легких
Специфических изменений при рентгенологическом исследовании легких не выявляется. Во время приступа бронхиальной астмы, а также при частых ее обострениях обнаруживаются признаки эмфиземы легких повышенная прозрачность легких, горизонтальное положение ребер, расширение межреберных промежутков, низкое стояние диафрагмы.
При инфекционно-зависимой БА рентгенологическое исследование может выявить признаки, характерные для хронического бронхита, пневмосклероза.
Электрокардиографическое исследование
Во время приступа бронхиальной астмы обнаруживаются признаки повышенной нагрузки на миокард правого предсердия: высокие остроконечные зубцы P в отведениях II, III, aVF, V1, V2, возможен поворот сердца вокруг продольной оси по часовой стрелке (правым желудочком вперед), что проявляется появлением глубоких зубцов S в грудных отведениях, в том числе и в левых. После купирования приступа указанные ЭКГ- изменения исчезают. При тяжелом течении БА, частых ее обострениях постепенно формируется хроническое легочное сердце, что проявляется ЭКГ-признаками гипертрофии миокарда правого предсердия и правого желудочка (см. “Легочная гипертензия”).
Оценка газового состава артериальной крови
Определение газового состава артериальной крови позволяет более объективно оценить тяжесть обострения заболевания, а также является необходимым при астматическом статусе. Выраженная бронхиальная обструкция (ОФВ1 — 30-40% от должного, ПСВ < 100 л/мин) сопровождается гиперкапнией, при менее выраженной обструкции определяются гипоксемия и гипокапния.
- Во время тяжелого обострения БА наблюдается артериальная гипоксемия вследствие вентиляционно-перфузионных нарушений.
- Целесообразно использование метода пульсовой оксиметрии, что позволяет определить насыщение артериальной крови кислородом и сделать заключение об эффективности введения бронходилатирующих средств.
- Бронхоскопия
Бронхоскопия не является рутинным методом исследования при БА. Она применяется только при необходимости проведения дифференциальной диагностики, обычно с новообразованиями бронхо- пульмональной системы.
Оценка аллергологического статуса
Оценка аллергологического статуса производится с целью диагностики атонической (аллергической) формы БА и выявления так называемого причинного аллергена (аллергена-“виновника”), вызывающего развитие и обострение БА.
Аллергологическая диагностика проводится только в фазе ремиссии БА, применяются наборы разнообразных аллергенов. Наиболее часто применяются кожные пробы (аппликационный, скарификационный и внутрикожный методы использования аллергенов). Оцениваются величина и характер развивающегося при этом отека или воспалительной реакции.
Введение “аллерген-виновника” сопровождается наиболее выраженным отеком, гиперемией, зудом. Наиболее чувствительной, но менее специфичной пробой является внутрикожное введение аллергена.
Самостоятельного диагностического значения эти пробы не имеют, но с учетом данных аллергологического анамнеза и клинических данных являются большим подспорьем в диагностике БА.
При аллергической форме БА положительны также провокационные пробы, основанные на воспроизведении аллергических реакций путем введения аллергена в шоковый орган.
Применяется ингаляционный провокационный тест, суть которого заключается в том, что больной вдыхает через ингалятор сначала контрольный индифферентный раствор, и при отсутствии реакции на него — растворы аллергена в последовательно возрастающей концентрации (начиная с минимальной до той, которая дает заметную реакцию в виде затрудненного дыхания). До и после каждой ингаляции аллергена записывается спирограмма, определяются ОФВ1 и индекс Тиффно. Провокационный тест считается положительным при снижении ОФВ1 и индекса Тиффно более, чем на 20% по сравнению с исходными величинами. Провокационную ингаляционную пробу можно проводить только в фазе ремиссии в условиях стационара, развившийся бронхоспазм следует немедленно купировать бронходилататорами.
Источник: https://studwood.ru/1826657/meditsina/instrumentalnye_issledovaniya
Диагностика бронхиальной астмы
Диагностика бронхиальной астмы – трудная задача не только для врача на приеме, но и для самих пациентов. От того, насколько больной осведомлен и понимает, что его ждет во время диагностических процедур, зависит результат самих процедур.
В некоторых случаях при установлении диагноза “бронхиальная астма” от пациентов требуются определенные навыки и умения, позволяющие выяснить, есть ли на самом деле астма или это другое, схожее заболевание, выяснить тяжесть патологии, и на какой стадии она находится.
Немаловажная цель в диагностике бронхиальной астмы – установление непосредственной причины, вызвавшей астму и определение факторов, которые провоцируют приступы.
Очень часто решить последний вопрос просто невозможно, если пациент не идет на контакт с доктором или говорит заведомо ложную информацию. В результате чего диагностика бронхиальной астмы значительно усложняется, назначается не совсем правильное лечение и болезнь только прогрессирует.
- Чтобы избежать подобных ситуаций, необходимо выполнять все предложенные доктором процедуры, выполнять их согласно инструкциям, осознанно отвечать на поставленные вопросы.
- Тщательное наблюдение за своей болезнью, анализ того, что провоцирует приступ, в какое время года, какие продукты или вещества приводят к астме, или она появляется вне зависимости от них, возникает внезапно или развивается постепенно – все это имеет большое значение при выяснении истинной причины заболевания.
- В некоторых случаях, когда бронхиальная астма несет семейный характер, целесообразно пройти медико-генетическое консультирование на предмет выяснения роли наследственности в этиологии болезни.
В целом, диагностика бронхиальной астмы, как и любого другого заболевания, начинается с опроса больного (сбор анамнеза).
Врач выслушивает жалобы пациента (тяжелое дыхание, кашель, свист при дыхании), уточняет их (кашель по утрам, сухой, затруднен именно выдох), а также выясняет вопросы, описанные выше.
Этот, самый простой и доступный метод диагностики позволяет доктору создать первичную картину заболевания и поставить предварительный диагноз.
Опрос, как правило, завершается осмотром пациента и перкуссией (простукиванием) легких. Выявить при осмотре какие либо особенные признаки, характерные для бронхиальной астмы чаще всего не удается. Лишь в некоторых случаях можно заметить ее косвенные признаки: атопический дерматит, экзему и другие аллергические проявления.
При простукивании слышен высокий, “пустой, коробочный” звук, который говорит о перезаполнении легких воздухом (из-за сужения бронхов воздух задерживается в них). Также за счет накопившегося воздуха и увеличения объема легких определяется их сниженная подвижность в грудной клетке. Однако данный признак появляется на более поздних стадиях и не типичен для начала заболевания.
Для исключения других болезней (обструктивной болезни легких, хронического бронхита) необходимо выслушивание легких (аускультация). Характерные хрипы, продолжительность вдоха и выдоха позволяют исключить или подтвердить ту или иную патологию.
Если же диагноз бронхиальной астмы очевиден и доктор в нем не сомневается уже после опроса, то приведенные выше физикальные методы обследования могут не проводиться.
Это делается не только с целью экономии врачебного времени, но и в интересах самого пациента.
Обязательным этапом в диагностике бронхиальной астмы являются лабораторные и инструментальные методы исследования, которые можно разделить на две большие группы: общеклинические и специальные.
К общеклиническим методам относятся общий анализ крови, анализ мочи, биохимический анализ крови, анализ мокроты, рентгенография грудной клетки, электрокардиография. Они проводятся в обязательном порядке всем пациентам, которые обращаются за медицинской помощью с подозрением на бронхиальную астму.
В общем анализе крови изменения малоспецифичны, тем не менее, часто определяется анемия (из-за недостаточного поступления кислорода в легкие), эозинофилия (увеличения количества эозинофилов – вид кровяных телец, количество которых увеличивается при аллергических реакциях). Рекомендуется проводить 1 раз в 10 дней.
В общем анализе мочи при истинной бронхиальной астме не должно быть никаких патологических изменений.
В биохимическом анализе крови возможно увеличение количества общего белка.
Специфический признак бронхиальной астмы при исследовании мокроты – выявление под микроскопом спиралей Куршмана, кристаллов Шарко-Лейдена, большого числа эозинофилов и нейтрофилов (если есть инфекция). Однако сделать анализ мокроты иногда очень сложно из-за малого ее количества при БА.
При рентгенографии на ранних стадиях заболевания изменений нет. Однако проводить её необходимо для того, чтобы исключить другую патологию. В позднем периоде болезни, за счет накопившегося в легких воздуха, повышается их “прозрачность”, легкие становятся более воздушными – эмфизема легких.
На ЭКГ – специфических изменений, характерных для бронхиальной астмы нет. Однако проводить ее следует для исключения сердечной астмы.
К специальным методам диагностики бронхиальной астмы относятся аллергические или провокационные пробы, пикфлоуметрия, исследование функции внешнего дыхания (ФВД), бронхоскопия и пробное лечение.
Аллергические пробы основаны на проверке повышенной чувствительности организма к определенным веществам (аллергенам), которые наиболее вероятно могут быть причиной аллергической бронхиальной астмы.
Если установлен аллерген, значительно упрощается профилактика заболевания, пациент целенаправленно избегает одних аллергенов, свободно контактируя с другими. К данным пробам относят скарификационные, внутрикожные и уколочные тесты, т.е.
в организм целенаправленно вводят поочередно аллергены, после чего следят за состоянием больного, появлением реакции на коже.
Подобно провокационным пробам проводят и нагрузочные тесты. Пациенту дают подышать холодным воздухом или предлагают небольшую физическую нагрузку. Тест считается положительным, если во время процедуры появляются признаки бронхиальной астмы.
Пикфлоуметрия – это измерение пиковой скорости выдоха (ПСВ), максимальной скорости потока воздуха, которую может создать пациент при сильном выдохе.
Тест позволяет выявить болезнь на самых ранних этапах, поэтому пикфлоуметр необходимо иметь каждому человеку с риском развития астмы.
Измерения необходимо проводить дважды в день, утром и вечером, а результаты записывать в специальном дневнике. Эти записи необходимо иметь с собой во время визита к врачу.
При исследовании ФВД (спирометрия) измеряется также объем форсированного выдоха за первую секунду (ОФВ1, объем воздуха, который проходит за одну секунду через бронхи при сильном выдохе, измеряется специальной аппаратурой) и жизненная емкость легких (ЖЕЛ, объем воздуха, который попадает в легкие на глубоком вдохе после глубокого выдоха). Отношение этих величин (индекс Тиффно) также является диагностическим критерием. Все перечисленные выше показатели при бронхиальной астме уменьшаются.
Часто при диагностике БА данные тесты проводят после предварительного приема бронхорасширяющих средств (сальбутамол, беротек). Признаком астмы в таком случае является увеличение ОФВ1 более чем на 12% и ПСВ – на 15%.
Бронхоскопия – введение в просвет бронха гибкого оптического прибора, с помощью которого можно непосредственно осмотреть стенку бронха.
Процедура проводится в первую очередь для исключения других причин, из-за которых может уменьшиться диаметр дыхательных путей (опухоль, скопление вязкой мокроты, туберкулезный процесс и другие).
Если не определяется никаких других патологических изменений, кроме сплошного сужения просвета, то это подтверждает диагноз бронхиальной астмы.
В случае, когда все выполненные процедуры дают отрицательный результат при положительной клинической картине, когда результат тестов сомнительный или нет времени (возможности) провести их, то проводится курс пробного лечения.
Больному назначаются противоастматические препараты и контролируется его состояние.
Если после этого становится легче дышать, улучшаются симптомы, то таким образом подтверждается диагноз бронхиальной астмы и начинается полноценное лечение согласно установленным схемам.
Источник: https://my-health.ru/content/23-diagnostika-bronhialnoy-astmy
Москатов Е.А. Курсовая работа «Современные методы диагностики бронхиальной астмы и её профилактика»
ВВЕДЕНИЕ
Данная курсовая работа посвящена вопросам диагностики и профилактики бронхиальной астмы. Тема курсовой работы актуальна, так как бронхиальная астма «является наиболее частым хроническим заболеванием в детском возрасте» [1, с. 11] и ею в нашей стране страдает примерно 4 миллиона человек (5% населения [11, с. 50]).
В настоящее время «во всём мире наблюдается рост распространённости заболевания» бронхиальной астмой [1, с. 16]. Её длительный некупированный приступ — астматический статус — состояние, в 5% случаев заканчивающееся летально. «Примерно 250000 человек в год умирают от бронхиальной астмы» [3, с. 89].
Тема курсовой работы обладает практической значимостью, ибо результаты работы допустимо применить в индивидуальной профилактике пациентов.
- Объект исследования: процесс диагностики и профилактики бронхиальной астмы.
- Предмет исследования: связь контролируемости симптомов бронхиальной астмы с информированностью пациентов о заболевании и профилактической самодиагностикой его признаков.
- Цель работы: выявить связь контролируемости симптомов бронхиальной астмы с информированностью пациентов о заболевании и профилактической самодиагностикой признаков бронхиальной астмы.
- Работа включает в себя решение следующих задач: 1) изучение литературных источников, описывающих проблему исследования; 2) выявление связи контролируемости симптомов бронхиальной астмы с информированностью пациентов об их заболевании; 3) выявление связи контролируемости симптомов бронхиальной астмы с профилактической самодиагностикой признаков болезни.
- Гипотеза: высокая степень информированности пациентов и регулярная профилактическая самодиагностика предположительно способствуют контролируемости симптомов бронхиальной астмы.
Методы исследования: анкетирование, логические (анализ, синтез, обобщение), сравнение и методы математической статистики. Метод анкетирования был выбран потому, что он достоверный, доступный, простой.
Основная часть
Глава 1. теоретические особенности заболевания бронхиальной астмой и содержание работы фельдшера в области её диагностики и профилактики
1.1 Определение и этиология бронхиальной астмы
Согласно определению GINA 2012 [5, с. 17], «бронхиальная астма — это хроническое воспалительное заболевание дыхательных путей, в котором принимают участие многие клетки и клеточные элементы.
Хроническое воспаление обусловливает развитие бронхиальной гиперреактивности, которая приводит к повторяющимся эпизодам свистящих хрипов, одышки, чувства заложенности в груди и кашля, особенно по ночам или ранним утром.
Эти эпизоды обычно связаны с распространённой, но изменяющейся по своей выраженности обструкцией дыхательных путей в лёгких, которая часто бывает обратимой либо спонтанно, либо под действием лечения».
К факторам риска развития бронхиальной астмы относят наследственность, профессиональные и экологические вредности, некоторые лекарственные средства и микроорганизмы, продукты питания, бытовые химикаты.
Одна из причин бронхиальной астмы состоит в атопической реакции на выделения клещей, пыльцу растений, споры грибов, шерсть животных и перья птиц.
К такой экзогенной бронхиальной астме характерна генетическая предрасположенность: если один биологический родитель болен бронхиальной астмой, то вероятность появления данного заболевания у ребёнка достигает 20 … 30%, а если оба — то 75%. При этом бронхиальной астме свойственна конкордантность: заболевание обоих монозиготных близнецов.
Пациенты с аллергическим ринитом подвержены повышенному риску развития бронхиальной астмы. Согласно утверждению Kogevinas, «5 … 10% случаев астмы развиваются под действием профессиональных вредностей» [1, с. 17].
Высокие риски заболеваемости вследствие неблагоприятных факторов профессиональной деятельности имеют пекари, красильщики и лакировщики, сварщики, медработники, фермеры, радиомонтажники и представители некоторых других профессий.
Их работу сопровождает вдыхание поллютантов, например, зерновой пыли, мелкодисперсных капелек красок и лаков, дыма плавящихся электродов, мельчайших брызг антибиотиков цефалоспоринового и тетрациклинового ряда, казеина, паров канифоли и содержащих хлориды аммония и цинка паяльных флюсов.
К экологическим вредностям из перечня вызывающих бронхиальную астму агентов [1, с. 21] выделю высшие аэробные плесневые грибы рода Aspergillus, хлебную плесень Neurospora, грибы Chrisonilla sitophila, клещей Acarus farris, Acarus siro, Gtycyphagus destructor, Gtycyphagus domesticus, Lepidoglyphus destructor, Tyrophagus longior.
Евгений Москатов выделил эти живые организмы потому, что продукты их жизнедеятельности обладают высокой способностью инициировать бронхиальную астму, некоторые из них причислены к профессиональным вредностям, и они распространены как в природе, так и в жилых помещениях. Вдыхание субстрата, заражённого вышеуказанными клещами, обусловливает акариаз дыхательной системы. Его сопровождают интенсивные аллергические реакции: крапивница, атопический дерматит, отёк Квинке. Бронхиальную астму способны спровоцировать некоторые аллергогенные пищевые продукты: арахис, клубника, молоко, моллюски, цитрусовые, яйца и прочие.
Неатопическая бронхиальная астма возникает под воздействием раздражителей на предварительно изменённые бронхи (с расширенной базальной мембраной и десквамацией эпителия, с гиперплазией клеток и железистой, и мышечной тканей) [1, с. 27].
К раздражителям, усиливающим неатопическую бронхиальную обструкцию, относят аспирин, стероиды, гипервентиляцию лёгких вследствие физических усилий, некоторые инфекционные агенты, холодный воздух. Существует нервно-психический вариант течения неатопической бронхиальной астмы, подразделяемый на неврастеноподобную, истероподобную, психастеноподобную и другие формы.
Нервно-психическому варианту свойственно образование патологической связи эндогенных факторов с бронхиальной обструкцией подобно условному рефлексу.
Евгений Москатов в пульмонологическом отделении МБУЗ №7 города Таганрога наблюдал пациента с «астматической триадой» (триадой Фернана-Видаля, МКБ-10 J45.8): полипозным риносинуситом, страдающего бронхиальной астмой и непереносимостью аспирина и иных нестероидных противовоспалительных средств.
1.2 Патогенез бронхиальной астмы
Прогрессирование бронхиальной астмы и появление эпизодов удушья имеют место в случае изменённой реактивности организма. Важен наследственно-конституциональный фактор, обусловливающий патологическую реактивность ввиду сенсибилизации организма.
Сенсибилизация организма при бронхиальной астме часто происходит под влиянием аллергенов белковой природы, однако разрешающими факторами бывают иные вещества и воздействия. Существенно сказываются на реактивности организма погодные условия: замечено, что характерно частое возникновение приступов бронхиальной астмы весной и осенью в сырую и холодную погоду.
Решающее место в появлении приступов бронхиальной астмы отводят патологической реакции на раздражение интерорецепторов и экстерорецепторов парасимпатической нервной системы. Дисфункция её центра выступает итогом нарушения взаимодействия корковых процессов возбуждения и торможения, которые регулируют работу подкорковых центров.
Возбуждение вагуса обусловливает спазм мелких бронхов и заполнение их просвета густой вязкой слизью. Афферентные рецепторы стенок бронхов сенсибилизированного организма приобретают гиперчувствительность к местным раздражителям, и формируют изменённый ответ на стимуляцию. Это происходит во время острых и хронических воспалительных процессов в бронхах.
Кроме того, возникновению и прогрессированию бронхиальной астмы способствует эндокринная патология надпочечников. Сужение просвета бронхов увеличивает сопротивление дыхательных путей, и организм задействует вспомогательную дыхательную мускулатуру.
Ко времени завершения выдоха и альвеолы, и периферические дыхательные пути переполняют значительные объёмы невыведенного воздуха, следовательно, имеет место функциональный вентиляционный стеноз и перфузионно-вентиляционная разбалансировка. Ввиду снижения сатурации артериальной крови кислородом развивается гипоксия.
1.3 Классификация бронхиальной астмы
- Согласно пятому национальному конгрессу по болезням органов дыхания, проведённому в Москве в 1995 году, бронхиальную астму принято классифицировать по формам и по клинической тяжести процесса.
- I) Формы бронхиальной астмы:
- 1) атопическая (аллергическая или экзогенная);
- 2) неатопическая (неаллергическая или эндогенная):
- 2.1) аспириновая астма;
- 2.2) астма физического усилия;
- 2.3) инфекционно-зависимая;
- 3) смешанная.
- II) Тяжесть бронхиальной астмы:
- 1) лёгкое интермиттирующее или эпизодическое течение (симптомы возникают реже раза в неделю; короткие обострения; ночные симптомы менее двух раз в месяц; между обострениями симптоматика не проявлена и функция лёгких без патологии; пиковая скорость выдоха (ПСВ) более 80% от должного значения; суточная вариабельность ПСВ меньше 20%);
- 2) лёгкое персистирующее течение (симптомы наблюдают реже одного раза в сутки, но чаще одного раза в семь суток; обострения способны нарушать как сон, так и физическую активность; ночные симптомы — более двух раз в месяц; ПСВ превышает 80% от должного значения; суточная вариабельность ПСВ 20 … 30%);
- 3) средней тяжести (симптомы ежедневны; обострения нарушают работоспособность, сон, физическую деятельность; ночные симптомы — более одного раза в неделю; ПСВ 60 … 80% от должного значения; суточная вариабельность ПСВ превосходит 30%);
- 4) тяжёлое течение (симптомы постоянны в течение дня; часты как обострения, так и ночные симптомы; физическая активность существенно снижена, ограничена; ПСВ менее 60% от должного значения; суточная вариабельность ПСВ более 30%).
Степени тяжести определяют по наихудшему клиническому признаку [3, с. 93] и исключительно до начала лечения [16, с. 17].
По клиническим проявлениям различают контролируемую, частично контролируемую и неконтролируемую бронхиальную астму [5, с. 35], что показано в табл. 1.1 [5, с. 36].
Таблица 1.1
Классификация контроля над бронхиальной астмой
| А. Текущий клинический контроль (предпочтительно в течение 4 недель) | |||
| Характеристики | Контролируемая бронхиальная астма (всё нижеперечисленное) | Частично контролируемая бронхиальная астма (любое проявление) | Неконтролируемая бронхиальная астма |
| Дневные симптомы | отсутствуют (или до двух эпизодов в неделю) | более двух эпизодов в неделю | наличие трёх или более признаков частично контролируемой бронхиальной астмы |
| Ограничения активности | отсутствуют | любые | |
| Ночные симптомы, пробуждения | отсутствуют | любые | |
| Потребность в препаратах неотложной помощи | отсутствует (или до двух эпизодов в неделю) | более двух эпизодов в неделю | |
| Функция лёгких (ПСВ или ОФВ в первую секунду) | нормальная | менее 80% от должного значения или от наилучшего для данного пациента показателя (если он известен) | |
| Б. Оценка будущего риска (риск обострений, нестабильности, быстрого снижения функции лёгких, побочные эффекты) | |||
| Признаки, ассоциируемые с неблагоприятными будущими осложнениями, включают: плохой клинический контроль над бронхиальной астмой, частые обострения в течение последнего года, любая госпитализация в отделение неотложной помощи по поводу бронхиальной астмы, низкий ОФВ в первую секунду, воздействие табачного дыма, высокие дозы лекарственных препаратов. |
Есть несколько определений термина «контроля над бронхиальной астмой». В GINA 2012 написано [5, с. 35], что «контроль над заболеванием — это предотвращение или даже излечение заболевания. Однако на сегодняшний день в лечении эти цели недостижимы, поэтому в данном случае указанный термин обозначает контроль над проявлениями заболевания».
Согласно статье [19], «целью лечения бронхиальной астмы является достижение и поддержание контроля в течение длительного периода времени с учётом безопасности терапии, потенциальных нежелательных реакций и стоимости лечения.
Поэтому при оценке контроля над бронхиальной астмой следует ориентироваться не только на контроль над клиническими проявлениями (симптомы, ночные пробуждения, использование препаратов короткого действия, ограничение активности, функция внешнего дыхания), но и на контроль над будущими рисками (обострения, быстрое ухудшение функции лёгких, побочные эффекты лекарственных препаратов)». Авторы статьи [20] из «Европейского респираторного журнала» [21] отмечают, что «достижение хорошего клинического контроля над бронхиальной астмой позволяет снизить риск обострений». Для объективных результатов задействуют различные стандартизированные методы, которыми получают числовые данные о контролируемости бронхиальной астмы. Так, это Asthma Control Questionnaire (ACQ) — вопросник по контролю над астмой; Asthma Control Test (ACT) — тест по контролю над астмой [22]; Childhood Asthma Control Test (C-ACT) — тест по контролю над астмой у детей.
Иногда классифицируют степень тяжести обострения бронхиальной астмы по сатурации крови кислородом: лёгкая — более 95%, средняя — 91 … 95%, тяжёлая — менее 90%, астматический статус — менее 88%.
По состоянию пациента различают бронхиальную астму в стадиях обострения, ремиссии, нестабильной ремиссии и стабильной ремиссии.
1.4 Деятельность фельдшера в сфере профилактики и диагностики бронхиальной астмы
Источник: http://moskatov.narod.ru/Miscellaneous/Course_work/Course_work_prevention_of_asthma.html